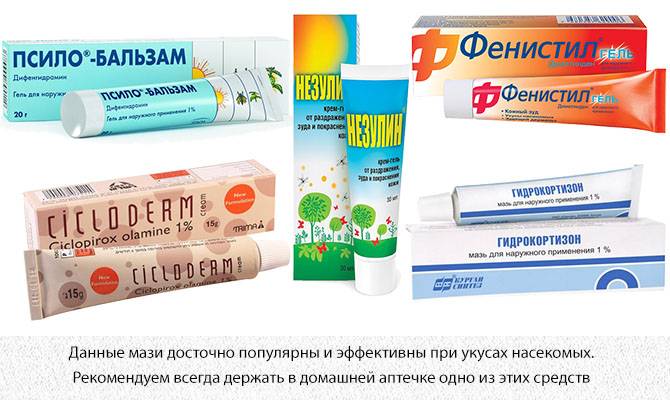
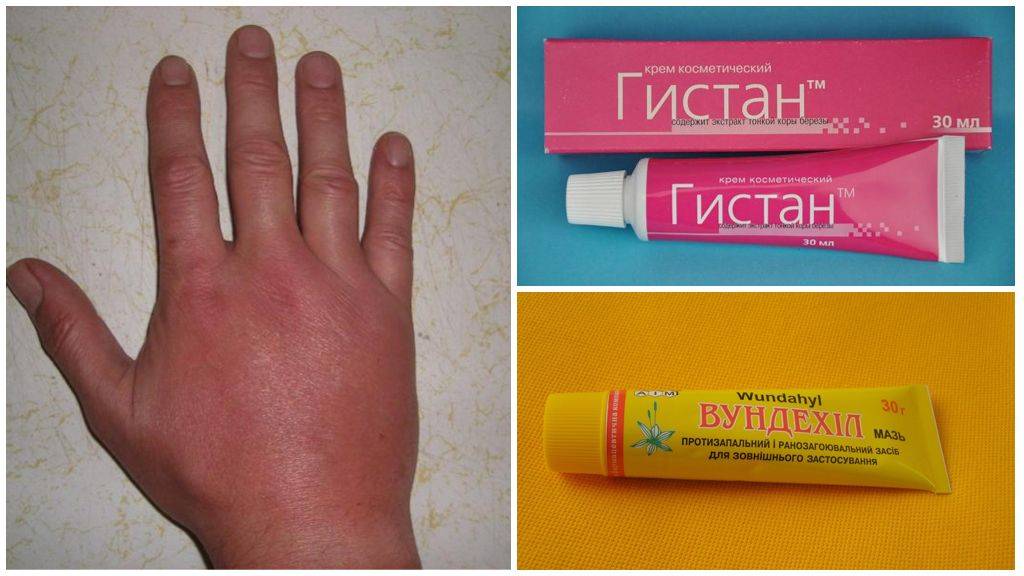
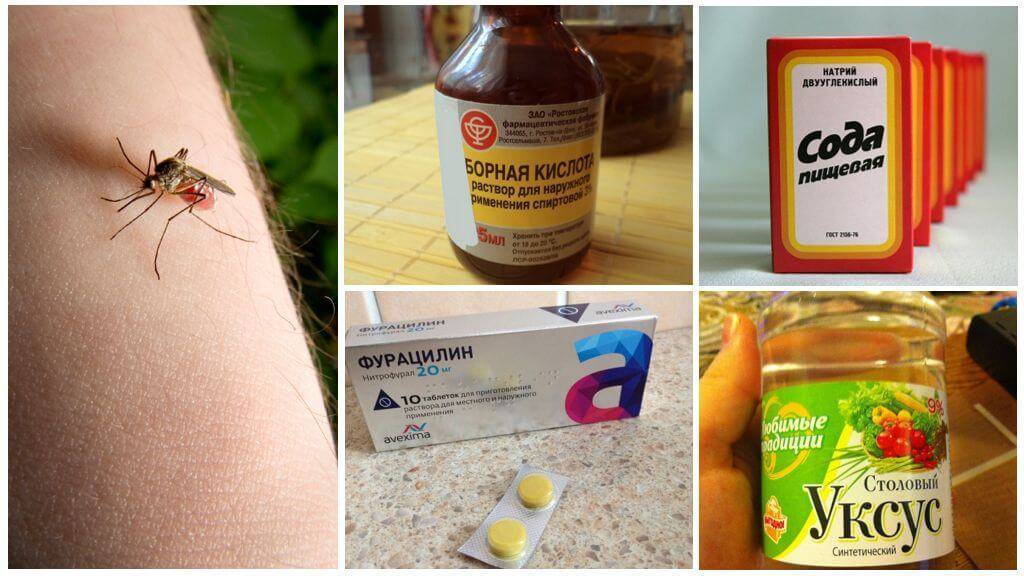
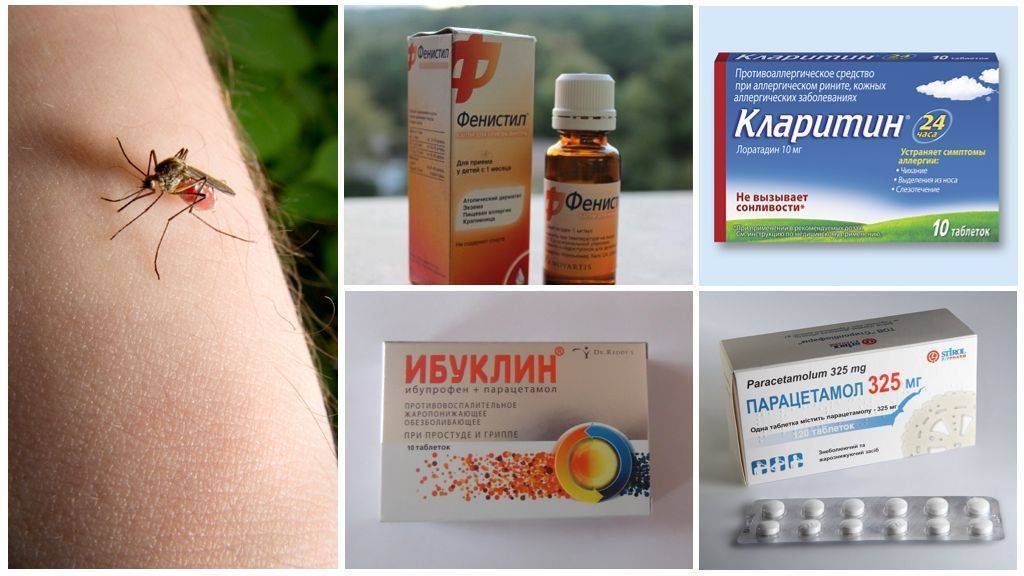
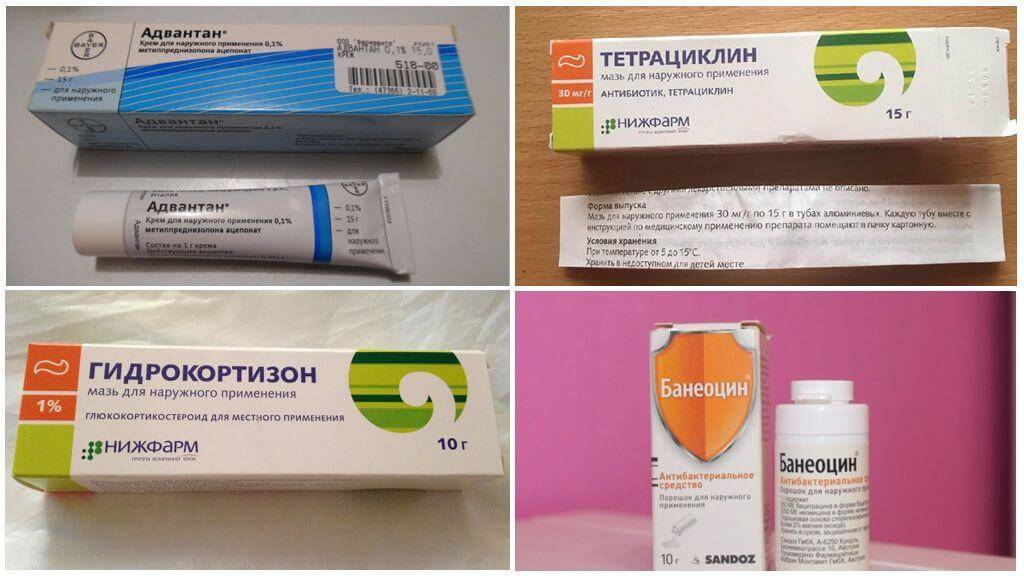
Симптомы укусов клопов
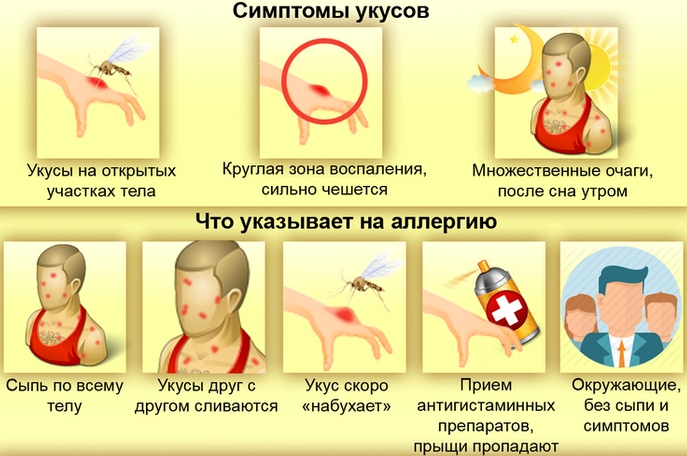
Давайте отметим самые основные признаки укусов клопов. Они возникают через какое-то время после атаки паразита.
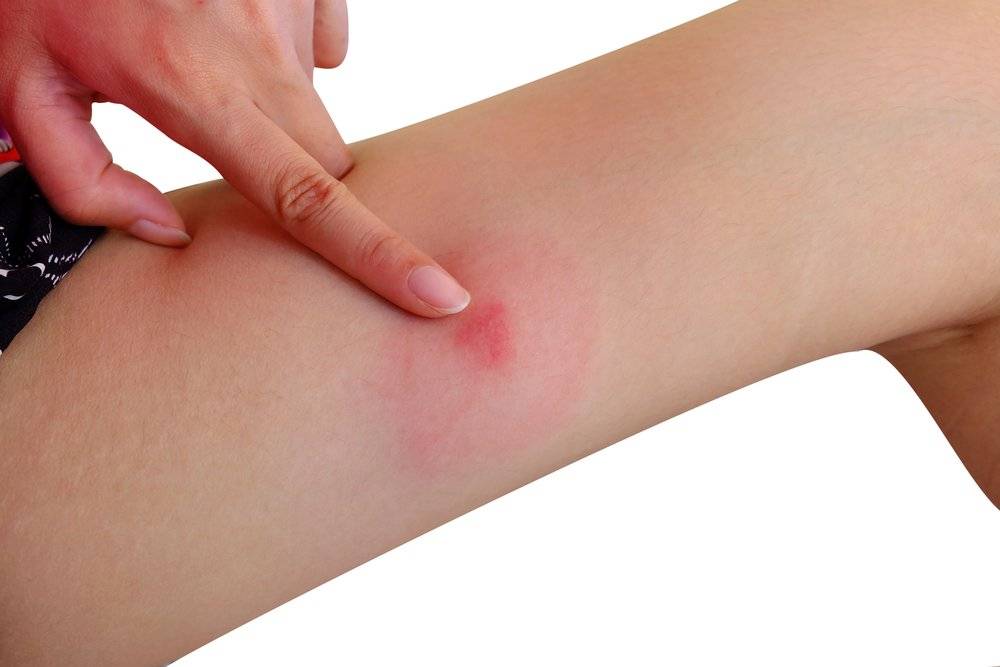
- Покраснение кожи;
- Следы от укусов клопов начинают быстро опухать;
- Несколько «проколов» на одном участке;
- Кожа начинает сильно чесаться.
Симптомы укуса клопов проявляются довольно быстро, особенно у детей и молодых девушек. Отметим, что укус может никак не проявляться у некоторых людей. Кроме того, укусы взрослых насекомых отличаются от укусов их личинок. Дело в том, что у взрослых особей есть специальное вещество в слюне, которое предотвращает сворачивание крови и анестезирует место укуса, а вот у молодых насекомых такого свойства нет. Поэтому от последних клопов последствия появляются почти мгновенно. Теперь вы точно знаете основные признаки укуса этих паразитов.
Какие последствия укусов клопов
Мы узнали, как выглядят укусы клопов на теле человека. Теперь нужно разобраться, что же будет с нами после атаки паразита.
Первое и самое распространенное последствие – это сильный зуд на коже. Из-за того, что человек начинает слишком часто чесать поврежденный участок кожи, он может дойти до открытой раны и занести массу микробов. Чаще всего зуд сопровождается болью при нажатии на зону укуса. Больше всего страдает шея, лицо и руки. Это связано с тем, что на этих частях тела тоньше всего кожа.
Второе, более редкое последствие, – это проявление аллергии именно на сам укус. Она проявляется непосредственно на слюну насекомого, которую он оставляет в месте укуса. Чаще всего от аллергической реакции страдают дети и женщины. Такое последствие самое болезненное и неприятное. Сколько может протекать аллергия от клопа? Она длится обычно несколько недель. Вот какой ужасный дискомфорт приносят клопы и их укусы на теле человека.
Если у вас слишком тонкая и чувствительная кожа, реакция от укуса будет более заметной и болезненной. Главное не начинать силой расчесывать рану. Зуд не пройдет, однако в рану проникнут бактерии. После этого небольшой укус может начать гноиться и долго заживать. Чтобы не допустить такого последствия, старайтесь не касаться повреждения руками, а сразу обработайте его антисептическим веществом.
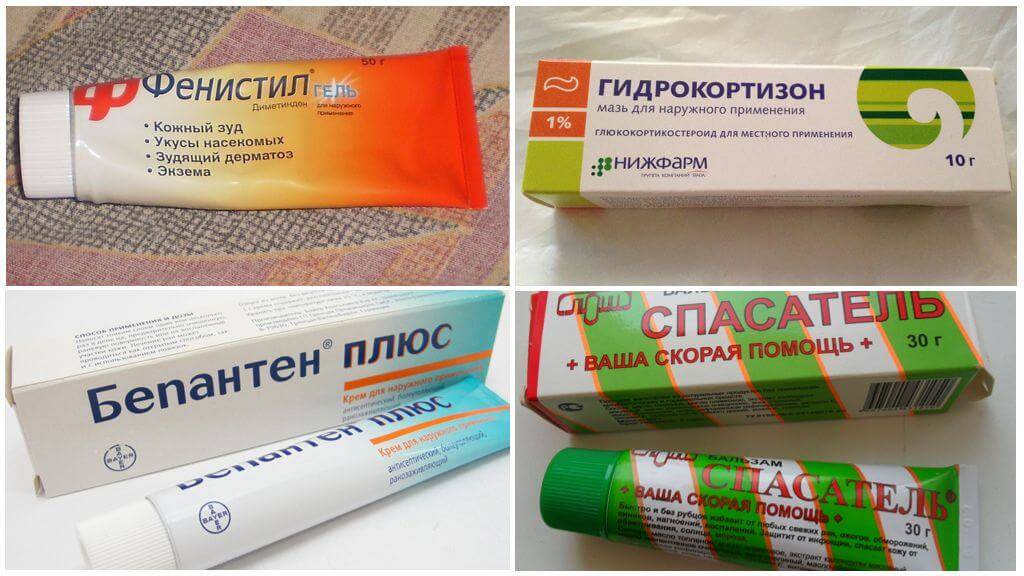
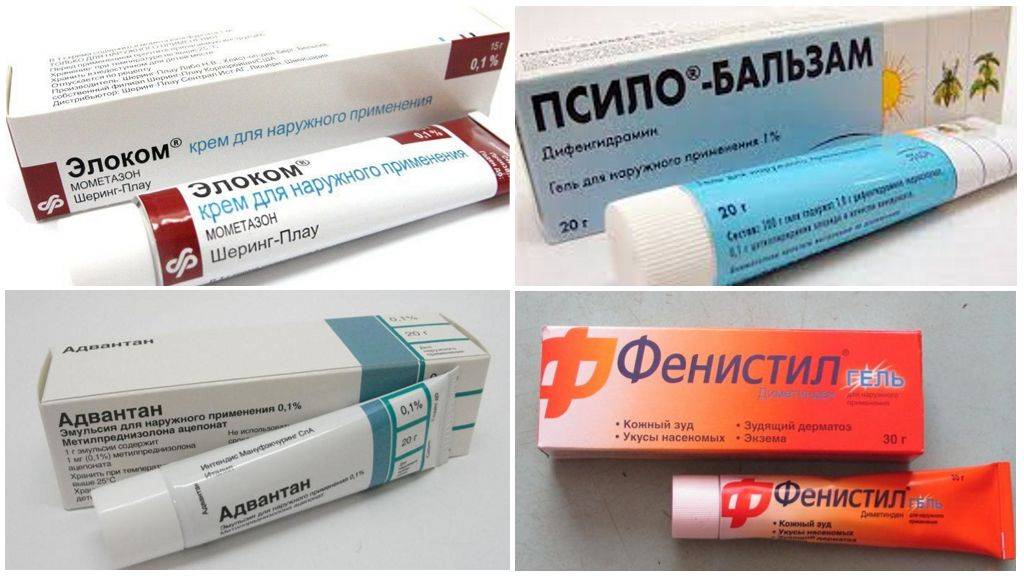
Многие считают, что от укусов постельных клопов можно заразиться различными инфекциями и серьезными заболеваниями. Однако такие случаи были зафиксированы медиками довольно редко. В основном укусы постельных клопов не несут вреда человеку, если поврежденное место сразу обработать и начать лечить. Благодаря кремам и спреям можно за пару дней избавиться от следов повреждения и не получить никаких неприятных последствий.
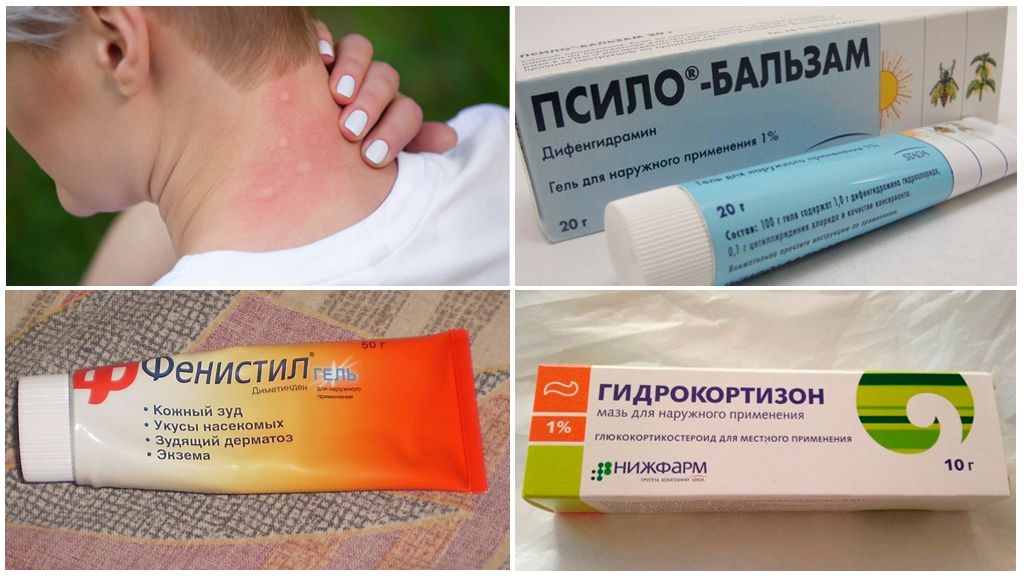
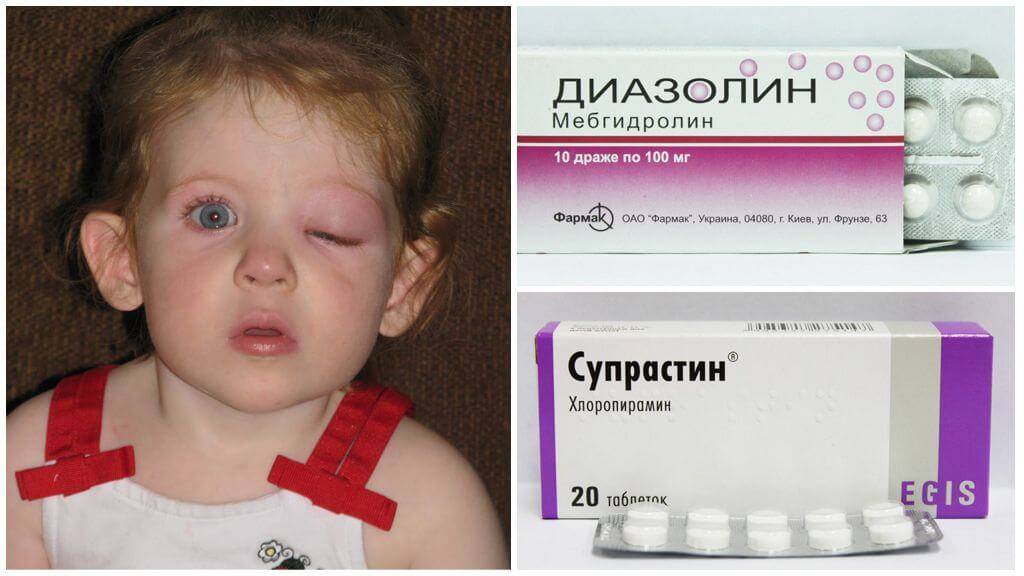
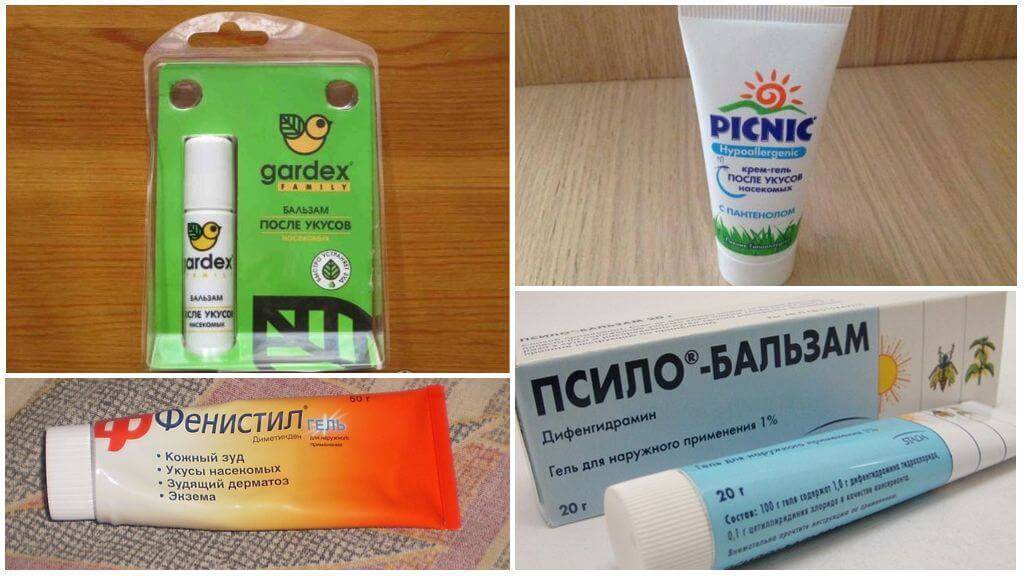
Аллергия на укусы насекомых: фото и лечение
При первых симптомах острой формы аллергии, нужно вызвать скорую помощь и предпринять такие действия:
• Достаньте из ранки пинцетом жало насекомого, если оно там осталось. Старайтесь не раздавить его, чтобы не вытек яд.
• Приложите к поврежденному участку лед или холодный компресс, чтобы замедлить скорость распространения яда в организме.
• Если рядом нет ничего холодного, а рана расположена на руке или ноге, затяните ремнем или полотенцем конечность на 10 см выше укуса.
• Голова и плечи пострадавшего должны быть приподняты над телом.
• Ни в коем случае не предлагайте человеку с отеком дыхательных путей воду или таблетки – это может привести к удушью.
Дальнейшее лечение назначает врач. Чтобы успокоить кожу, используйте средства от «Ла-Кри». Нежные крема и пенки не вызывают аллергии, поскольку изготовлены по высоким стандартам и не содержат отдушки.
Аллергия как укус комара
Иногда встречается аллергия, похожая на укусы (в виде укусов комара, например). Такая реакция свойственна далеко не всем людям. Ярко проявляется аллергия на укусы комаров у детей.
У человека с нормальной реакцией укус краснеет, зудит, может немного опухнуть, но симптомы проявляются локально. У человека с ослабленной иммунной системой появляются волдыри по всему телу, имеющие неправильную форму и часто объединяющиеся в один сплошной отек.
Укусы невыносимо чешутся, а их расчесывание приводит к проникновению в рану вторичных инфекций.
Кроме кожных проявлений у пострадавшего может подняться температура, участиться или замедлиться пульс, появиться насморк. Возможен отек Квинке.
Советы специалиста по лечению заболевания
Лечение недуга предполагает не только активную работу врача, но и соблюдение простых рекомендаций пациентом. Если вы столкнулись с этим заболеванием, следуйте следующим советам:
- увлажняйте кожу для предотвращения трещин;
- оздоравливайте кишечник;
- соблюдайте диету;
- используйте мази на основе лечебных трав для снятия зуда;
- не допускайте появления ран;
- носите одежду из гипоаллергенных материалов;
- посещайте физиотерапевтические процедуры.
Лечение — ответственная задача, с которой вам поможет справиться только квалифицированный врач. Специалисты клиники «ПсорМак» в Москве готовы ответить на волнующие вас вопросы и после детальной диагностики назначить своевременное и эффективное решение. Профессионалы клиники работают по уникальной авторской методике, позволяющей добиться устойчивого результата. Свяжитесь с нами через онлайн чат на сайте или закажите бесплатный обратный звонок. Вы можете также позвонить нам по телефонам 8 (800) 500-49-16, +7 (495) 150-15-14 и записаться на прием в удобное время.
Диагностика
Для определения клинической картины нужно сделать следующее:
- детально объяснить врачу симптоматику. Например, зуд беспокоит только в определенное время
- сдать анализы
- осмотреть тело пациента
- определить источник заражения
- найти следы самого клеща или его личинок
Обычно болезнь определяют по следующим критериям:
- гнойные пузырьки
- сухая корочка
- краснота на ягодицах
- чесоточные ходы (важнейший критерий)
Чтобы определить чесоточный ход, поражение можно покрасить йодом, маслом, содержащим минералы или просто надавить на эпидермис предметным стеклом. Это позволит блокировать доступ крови к пораженному участку и четко увидеть пораженное место. Еще его можно обнаружить с помощью дерматоскопии (во время процедуры обнаруживается и сам клещ).
Клеща можно обнаружить с помощью молочной кислоты. Одну каплю (40%) нужно нанести на любое поражение и подождать 5 минут. После разрыхленную кожу можно соскоблить острой ложкой, пока не появится капиллярное кровотечение. Полученный эпидермис нужно нанести на предметное стекло и посмотреть на него под микроскопом. Метод позволит определить большинство паразитов и продуктов их активности.
Как можно заразиться?
Возбудителем малярии является малярийный плазмодий. Он относится к классу простейших. Причинными агентами могут являться 5 видов плазмодиев (хотя их в природе насчитывается более 60 видов):
- Plasmodium vivax — Возбудитель трёхдневной малярии. Около 20% мировых случаев. Болезнь названа так, потому что лихорадка, как правило, возникает через каждые 48 часов (например, 1 числа была лихорадка, 2 — выходной, 3 — снова симптомы). Это обуславливается сроками размножения плазмодия vivax внутри эритроцитов. Вначале заболевания температура держится постоянно, также приступы бывают и через день, и по два на дню. Длительность приступа около 1-2 часа. Средне-тяжелый вид плазмодиоза. Рецидив возможен после 3-5 лет;
- Plasmodium ovale — Аналогичен плазмодию vivax, вызывает трёхдневную малярию. Редкий вид;
- Plasmodium falciparum — Наиболее распространённый паразит, вызываемый около 80-85% случаев заболеваемости. Этот вид плазмодия вызывает самую тяжёлую форму заболевания — тропическую малярию. Заболевание развивается стремительно, часты случаи летального исхода, при неправильной диагностики и несвоевременном лечении. Часто протекает с осложнениями. Высокая смертность, практически все смертельные случаи малярии происходят при заражении этим плазмодием. Температура чаще постоянна, редко скачет. Большой набор симптомов характеризуется тем, что P. falciparum развивается в капиллярах внутренних органов, задерживая их кровоснабжение, что приводит к их патологии, и проявлению симптомов связанных с ними. Рецидив возможен после 1-2 лет от излечения;
- Plasmodium malariae — Возбудитель четырёхдневной малярии. Приступы происходят каждые 72 часа (1 — лихорадка, 2,3 — выходной, 4 — опять лихорадка), на четвёртый день. Длительность приступа 8-10 часов. Самый слабый и редкий вид малярии. Рецидив возможен после 10 и более лет;
- Plasmodium knowlesi — Новый вид малярии. Преимущественно заражает только макак, обитающих в Юго-Восточной Азии, но им также может быть инфицирован человек. В некоторых районах ЮВА около 70% случаев заражения. Безрецидивная форма малярии. Смертность низкая (2%).
В эндемичных странах часто наблюдается микст-инфекция. Она характеризуется одновременным заражением несколькими видами плазмодиев. При паразитологическом исследовании они выявляются в крови.
Жизненный цикл малярийных плазмодиев включает в себя последовательную смену нескольких стадий. При этом происходит смена хозяев. На стадии шизогонии возбудители находятся в организме человека. Это стадия бесполого развития, её сменяет стадия спорогонии. Она характеризуется половым развитием и протекает в организме самки комара, который и является разносчиком инфекции. Причинные комары относятся к роду Анофелес.
Проникновение малярийных плазмодиев в организм человека может происходить на разных стадиях разными путями:
- При укусе комаром заражение происходит на спорозонтной стадии. Проникшие плазмодии через 15-45 минут оказываются в печени, где начинается их интенсивное размножение.
- Проникновение плазмодиев эритроцитарного цикла на шизонтной стадии происходит непосредственно в кровь, минуя печень. Этот путь реализуется при введении донорской крови или при использовании нестерильных шприцев, которые могут быть заражены плазмодиями. На этой стадии развития он проникает от матери ребенку внутриутробно (вертикальный путь заражения). В этом заключается опасность малярии для беременных.
В типичных случаях деление плазмодиев, попавших в организм при укусе комара, происходит в печени. Их количество многократно увеличивается. В это время клинические проявления отсутствуют (инкубационный период). Длительность этой стадии различна в зависимости от вида возбудителя. Минимальная она у Р. Falciparum (от 6 до 8 суток) и максимальна у Р.malariae (14-16 суток).
Клинические исследования
Кремы Ла-Кри для чувствительной кожи и крем Ла-Кри для сухой кожи рекомендованы Санкт-Петербургским отделением Союза педиатров России.
Проведенное компанией «Вертекс» клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
- И.А. Горланов, Л.М.Леина, И.Р. Милявская, Кожа новорожденных: дифференциальная диагностика патологических состояний, особенности ухода
- Н.Д. Одинаева, Г.В. Яцык, И.А. Беляева Коррекция сухости кожи у новорожденных детей, журнал Педиатрия, 2011
- Б.А. Шамов, И.Г. Сафиуллина, А.Б. Бешимова, Т.Б. Шамов, Дифференциальная диагностика атопического дерматита, журнал Практическая медицина, 2011
- Фокина Р.А., Атопический дерматит: этапы развития классификационных форм, Сибирский медицинский журнал, 2007
Факторы риска аллергии на холодный воздух
Большая вероятность проявления патологии у людей, которые имеют наследственную предрасположенность. Даже если у них никогда не возникала аллергическая реакция на что-либо, а у их родителей была, то она может возникнуть и у них при стечении определенных обстоятельств. Например, при ослаблении иммунной системы или при регулярных переохлаждениях. Также этому способствуют индивидуальные особенности организма.
Возможность появления характерной симптоматики возрастает и под воздействием следующих факторов:
- высокая проницаемость дермы и слизистых воспалительного происхождения;
- прием иммуностимуляторов без назначения врача;
- независимые активаторы тучных клеток (антибиотики, миорелаксанты, опиаты, некоторые полисахариды, рентгеноконтрастные вещества);
- продукты с высоким гистаминоосвобождающим действием (рыба, помидоры, яичный белок, клубника, шоколад и так далее);
- патологии печени;
- продолжительное лечение ингибиторами АПФ.
Обратите внимание! У некоторых людей активаторами тучных клеток могут выступать не только различные медикаменты, но и механическое раздражение, низкая температура, УФ-лучи, физическая нагрузка, тепло
Сложности выведения клопов
Травить нужно любых насекомых, которые распространились в вашей квартире. Бельевые клопы – наиболее коварны. От них весьма сложно избавиться. Они легко приспосабливаются к инсектицидам, умеют выживать при изменении влажности, температуры.
Физические способы истребления, народные методы, высокотемпературное воздействие, обработка горячим паром, вымораживание эффективны, убьют колонию клопов полностью, вместе с яйцами, но в условиях обыкновенной квартиры их достаточно сложно реализовать. Борьба с постельными паразитами требует навыков, терпения и применения химических веществ.
В числе основных причин увеличения популяций домашних кровососущих насекомых в современном мире специалисты называют:
- рост туристических направлений и численности путешественников, миграции из стран Ближнего Востока, Балкан, Средней Азии, Китая, Вьетнама, других тропических стран, активное передвижение товаров производителей из разных стран;
- глобальное потепление, увеличение количества отапливаемых жилых помещений, что повышает репродуктивную способность и увеличивает скорость развития колоний клопов;
- бесконтрольное использование инсектицидов, нарушение технологии их применения.
Понять сложность борьбы с кровососущими насекомыми позволяют малоизвестные факты о них:
- паразиты заводятся, где угодно. По данным, сформированным на основе обращений в санитарные службы, 89% вызовов приходится на частные дома, 88% – на квартиры. Статистика по другим типам помещений: гостинцы – 67%, общежития – 35%, прачечные – 4 %, кинотеатры – 5 %;
- риск заражения кровососущими паразитами в городских условиях в три раза выше, чем в сельской местности, поскольку в городах живет и перемещается больше людей и предметов;
- вредные насекомые умеют выживать длительный срок без пищи, дожидаясь в диване, щелях мебели, на стенке чемодана, пока окажутся рядом с человеком;
- с помощью усов-антенн они прекрасно ориентируются в пространстве, определяют местоположение жертв по выделяемому при дыхании углекислому газу;
- паразиты долго не находятся на «месте преступления». Напившись крови, клопы спешат в укрытие, чтобы спокойно переварить пищу.
Самые важные моменты борьбы кровососущими насекомыми – поиск мест их обитания и подбор средств для уничтожения.
Клопы выбирают такие места, где они смогут остаться незамеченными для человека. Обычно это щели, труднодоступные места без попадания дневного света, трещины. Чтобы быть ближе к человеку – источнику их пищи, они селятся в складках матраса, в стыках между конструкциями диванов, под оторванными листами обоев, на задней стенке прикроватной тумбочки.
Клопы проживают и рядом с местом отдыха. Найти их можно на задней панели картины, которая висит над кроватью, под плинтусами, в платяных шкафах и местах хранения текстильных изделий.
Клопы могут выползать из розеток. Если паразиты обнаружены там, то перед их травлей обесточьте комнату в доме.
Мелкие клопы доставляют проблемы не только людям. От них страдают и домашние питомцы. Животные тоже являются теплокровными, поэтому клопы могут питаться и их кровью. Если собака или кошка стали чесаться больше, чем обычно, показывают непривычное поведение, перестали подходить к лежанке, то проверьте ее на наличие клопов. Содержание питомцев должно проводиться с соблюдением гигиенических требований.
Если вы уяснили из статьи или на собственном опыте оценили опасность домашних кровососущих паразитов и их укусов, не тратьте усилия на их самостоятельное выведение из своего жилья. Самый надежный способ – вызов специализированной бригады, проведение дезинсекции профессиональными методами, средствами, препаратами, устройствами.
Симптомы малярии у человека
К характерным симптомам малярии относят повышение температуры, озноб, болезненность суставов, рвоту, снижение гемоглобина в крови, обнаружение гемоглобина в моче, судороги. В некоторых случаях больные отмечают покалывание кожных покровов, этот симптом особенно часто встречается при малярии, вызванной P. Falciparum. При осмотре врач отмечает увеличение селезенки, больного беспокоит очень сильная головная боль, нарушается кровоснабжение головного мозга. Малярия может заканчиваться летальным исходом, от нее сильнее всего страдают дети и беременные женщины.
Точный диагноз ставится после исследования крови на наличие возбудителей, для чего берутся два мазка – «толстая капля» и тонкий мазок. В капле можно проанализировать больший объем крови и поэтому этот анализ считается более чувствительным, однако он позволяет только выявить наличие плазмодия. Для определения вида возбудителя необходим тонкий мазок, в котором паразита лучше видно. Точный диагноз микроскопическое исследование крови не всегда позволяет определить, так как в мазке незрелые формы различных видов возбудителя трудно отличить друг от друга. При проведении анализа рекомендуется изучить несколько паразитов, которые проходят различные стадии созревания.
К современным методам исследования относятся специальные диагностические тесты, в основе которых лежат иммунохимические реакции. Такое исследование относится к наиболее быстрым (5–15 минут), точным и одновременно наиболее дорогим методам.
Симптомы заболевания
Реакция развивается стремительно, признаками ангионевротического отека у детей являются опухшие губы, шея, лицо. Нередко поражается верхняя часть торса, кисти, стопы, зона гениталий. Отек Квинке виден на глазах у ребенка – опухают веки с одной или двух сторон.
- При поражении миндалин картина схожа с ангиной.
- Об отеке гортани свидетельствует охрипший голос, затрудненное дыхание, порывистый кашель, посинение и затем постепенное побледнение кожи.
- Припухлость, проявившаяся в одной зоне, может возникнуть в другой. Это преимущественно относится к масштабной отечности.
- Когда отекает полость рта и язык, становится затрудненной речь.
- При локализации процесса в ЖКТ ребенок может пожаловаться на покалывание языка, после этого возможны понос и рвота, резкие боли в области кишечника.
- Редко возникает отек оболочек мозга. При нем ребенок не может до конца наклонить голову вперед, жалуется на головную боль, ведет себя заторможено. Могут появляться судороги, рвота.
- В случае поражения только кожи, может появиться суставная боль, лихорадка, ребенок может потерять сознание.
Патологическое состояние может сохраняться от часа до нескольких суток.