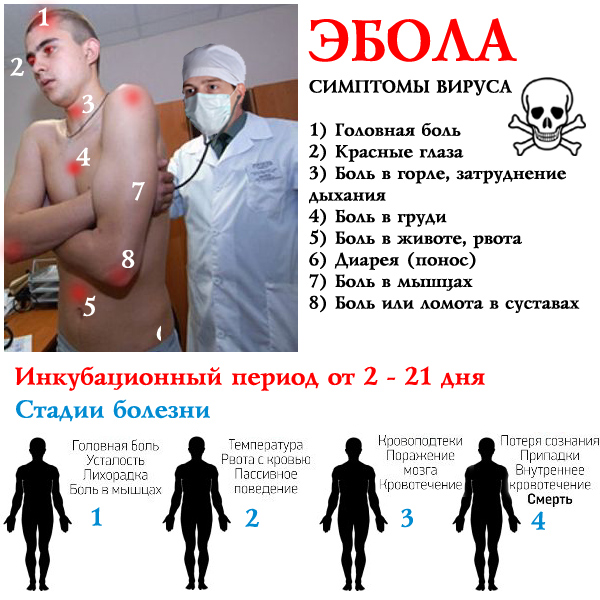
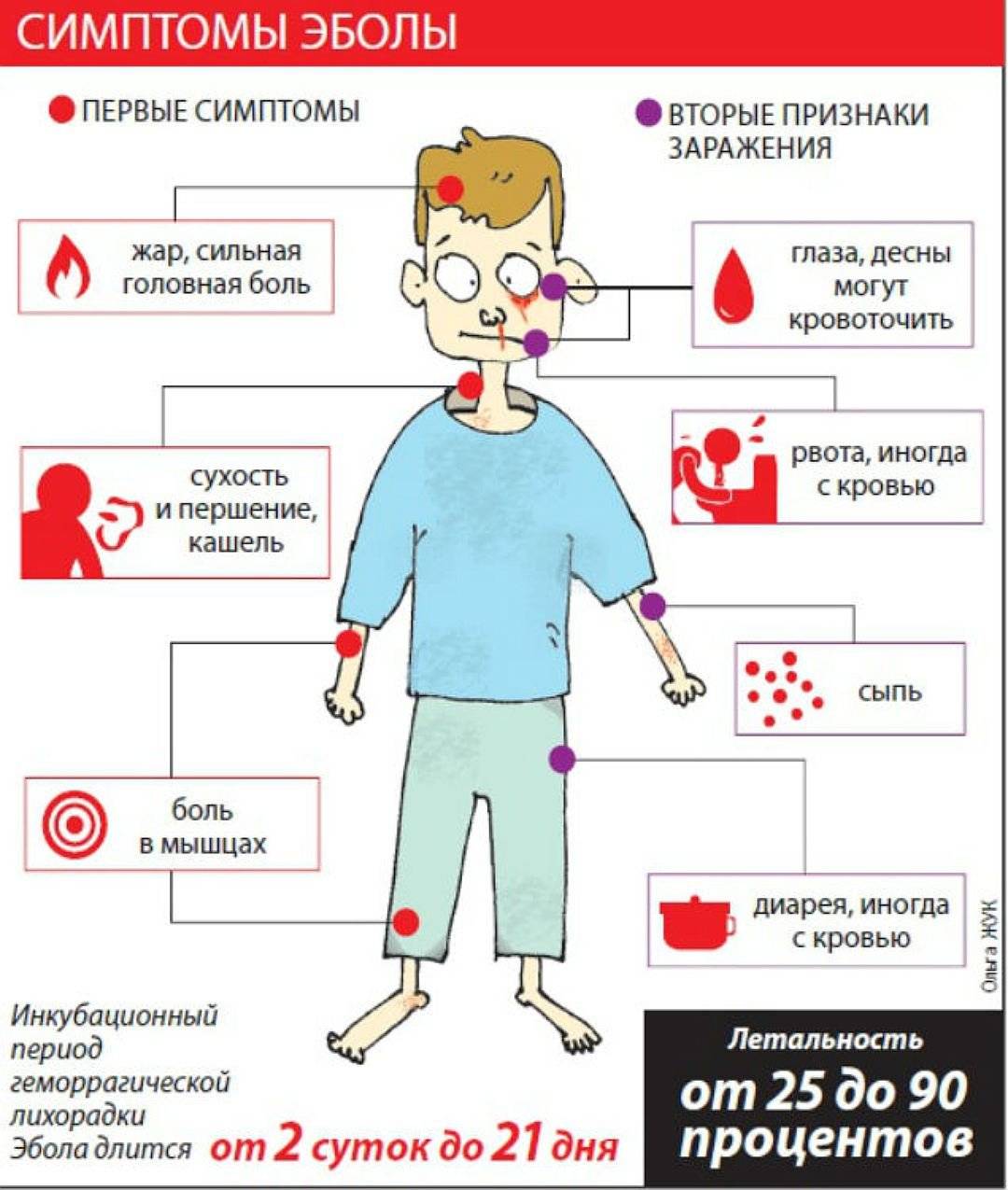
Симптомы заболевания у взрослых
Развитие заболевания, его тяжесть, последствия и продолжительность зависит от того, каким именно штаммов заразился больной, сколько патогена попало в организм, особенностей работы иммунной системы и некоторых других факторов. Первые симптомы развиваются в среднем через 2,5 недели после попадания в организм патогена.
Стадия | Симптомы | Описание |
Начальная | Развивается по сценарию классического острого респираторного заболевания | Температура тела может повышаться до субфебрильных значений, а может быть достаточно высокой — до 39 градусов. Параллельно развивается лихорадочный синдром — озноб, слабость, ломота в костях. Температура держится от 5 до 11 дней |
Средняя | Появляется характерная геморрагическая сыпь и кровоподтеки | Обычно они локализуются в верхней части туловища (особенно в области плеч), мягком небе. Краснеют также и склеры глаз. При сдавливании и щипке сыпь усиливается. Сыпь обычно мелкая, не сливается в пятна и не выступает над кожей. |
Тяжелая | Добавляются нарушение сердечного ритма, снижение числа мочеиспусканий и объема мочи | Также может наблюдаться тянущая боль и другие неприятные ощущения в области поясницы. Если больной не получает лечения, симптомы продолжают нарастать и развивается тяжелая форма мышиной лихорадки. |
По мере развития болезни нарастает ощущение слабости, развивается астеничсекий синдром, происходит нарушение зрение (мушки перед глазами, расфокусировка зрения). У некоторых наблюдается псевдоменингит — сильно болит голова, появляется тошнота, рвота и ригидность затылочных мышц.
Геморрагическая сыпь спадает. Появляется бледность кожных покровов и выраженное покраснение глазных склер. Однако при надавливании и щипке сыпь проявляется с новой силой. У некоторых пациентов могут наблюдаться внутренние кровотечения и выраженная гипотония. Моча в этот период может полностью отсутствовать, а в боль в области поясницы — нарастать.
Через полторы-две недели после появления первых симптомов болезнь начинает отступать. Выздоровление продолжаться еще около 2–3 недель. Температура тела и другие функции постепенно приходят в норму, сыпь исчезает, мочеиспускание восстанавливается. В некоторых случаях мочи выделяется даже больше, чем обычно.
Черепенько Людмила Викентьевна
врач – терапевт • врач – кардиолог
Клиника и симптомы мышиной лихорадки у детей до 1 год и беременных нарастают быстро и часто становятся причиной развития тяжелых осложнений
Для этих групп особенно важно проводить лечение под наблюдением врача. Наши врачи дистанционно помогут интерпретировать симптомы и вовремя окажут помощь, чтобы избежать негативных последствий
Симптомы ГЛПС
Характерна цикличность заболевания!
1) инкубационный период – 7-46 дней (в среднем 12-18 дней),
2) начальный (лихорадочный период) – 2-3 дня,
3) олигоанурический период – с 3 дня болезни до 9-11 дня болезни,
4) период ранней реконвалесценции (полиурический период – после 11го – до 30 дня болезни),
5) поздняя реконвалесценция – после 30 дня болезни – до 1-3хлет.
Иногда начальному периоду предшествует продромальный период: вялость, повышение утомляемости, снижение работоспособности, боли в конечностях, першение в горле. Длительность не более 2-3 дней.
Начальный период характеризуется появлением головных болей, познабливания, ломоты в теле и конечностях, суставах, слабости.
Основной симптом начала ГЛПС – резкое повышение температуры тела, которая в первые 1-2 дня достигает высоких цифр — 39,5-40,5° С. Лихорадка может сохраняться от 2х до 12 дней, но чаще всего это 6 дней. Особенность – максимальный уровень не вечером (как обычно при ОРВИ), а в дневные и даже утренние часы. У больных сразу же нарастают и другие симптомы интоксикации – отсутствие аппетита, появляется жажда, пациенты заторможены, плохо спят. Головные боли разлитые, интенсивные, повышена чувствительность к световым раздражителям, боли при движении глазных яблок. У 20% нарушения зрения – «туман перед глазами». При осмотре больных появляется «синдром капюшона» (краниоцервикальный синдром): гиперемия лица, шеи, верхней части грудной клетки, одутловатость лица и шеи, инъекция сосудов склер и конъюктив (видно покраснение глазных яблок). Кожа сухая, горячая на ощупь, язык обложен белым налетом. Уже в этот период может возникнуть тяжесть или тупая боль в пояснице. При высокой лихорадке возможно развитие развитие инфекционно-токсической энцефалопатии (рвота, сильная головная боль, ригидность мышц затылка, симптомы Кернига, Брудзинского, потеря сознания), а также инфекционно-токсического шока (стремительное падение артериального давления, сначала учащение, а затем и урежение пульса).
Олигурический период. Характеризуется практическим снижением лихорадки на 4-7 день, однако больному не становится легче. Появляются постоянные боли в пояснице различной выраженности – от ноющих до резких и изнуряющих. Если развивается тяжелая форма ГЛПС, то через 2 дня с момента болевого почечного синдрома болей к ним присоединяется рвота и боли в животе в области желудка и кишечника ноющего характера. Второй неприятный симптом этого периода – уменьшение количества выделяемой мочи (олигурия). Лабораторно — снижение удельного веса мочи, белок, эритроциты, цилиндры в моче. В крови повышается содержание мочевины, креатинина, калия, снижается количество натрия, кальция, хлоридов.
Одновременно проявляется и геморрагический синдром. Появляется мелкоточечная геморрагическая сыпь на коже груди, в области подмышечных впадин, на внутренней поверхности плеч. Полосы сыпи могут располагаться некими линиями, как от «удара плетью». Появляются кровоизлияния в склеры и конъюнктивы одного или обоих глаз — так называемый симптом «красной вишни». У 10 % больных появляются тяжелые проявления геморрагического синдрома – от носовых кровотечений до желудочно-кишечных.
У 50-60% больных в этом периоде регистрируется тошнота и рвота даже после небольшого глотка воды. Часто беспокоят боль в животе мучительного характера. 10% больных имеют послабление стула, нередко с примесью крови.
Именно в олигурический период нужно опасаться одного из фатальных осложнений – острой почечной недостаточности и острой надпочечниковой недостаточности.
Полиурический период. Характеризуется постепенным восстановлением диуреза. Больным становится легче, симптомы болезни ослабевают и регрессируют. Пациенты выделяют большое количество мочи (до10 литров в сутки), низкого удельного веса (1001-1006). Через 1-2 дня с момента появления полиурии восстанавливаются и лабораторные показатели нарушенной почечной функции.
К 4й недели болезни количество выделяемой мочи приходит к норме. Еще пару месяцев сохраняется небольшая слабость, небольшая полиурия, снижение удельного веса мочи.
Поздняя реконвалесценция. Может длиться от 1 до 3х лет. Остаточные симптомы и их сочетания объединяют в 3 группы:
• Астения — слабость, снижение работоспособности, головокружения, снижение аппетита.
• Нарушение функции нервной и эндокринной систем — потливость, жажда, кожный зуд, импотенция, боли в пояснице, усиление чувствительности в нижних конечностях.
• Почечные остаточные явления — тяжесть в пояснице, повышенный диурез до 2,5-5,0 л, преобладание ночного диуреза над дневным, сухость во рту, жажда. Длительность около 3-6 месяцев.
Симптомы ГЛТС
Геморрагическая лихорадка опасна тем, что она имеет симптомы, похожие на другие заболевания
Важно вовремя поставить правильный диагноз и назначить адекватное лечение, чтобы избежать тяжелых осложнений
Один из основных симптомов — повышенная температура до +40°С
Особое внимание необходимо уделить детям, так как они более чувствительны к вирусу, и инкубационный период у них быстрее. Симптомы второго и третьего периодов выражены в более острой форме
Первые признаки мышиной лихорадки у мужчин итженщин одинаковые. Болезнь регистрируется чаще у людей в возрасте от 15 до 55 лет, по необъяснимым причинам более подвержены заражению вирусом мужчины.
Основные симптомы мышиной лихорадки у взрослых:
- повышение температуры до +40°С;
- боли и ломота в мышцах и суставах;
- сильный озноб;
- слабость;
- резкие, продолжительные головные боли, похожие на мигрень;
- снижение зрения, светобоязнь, появление расплывчатой сетки;
- кровотечения из глаз, носа и десен;
- появление красных пятен на лице и шее;
- мелкая сыпь на туловище и в подмышках;
- болевые ощущения в пояснице;
- понижение давления и частоты пульса;
- рвота,
- резкое уменьшение выделения мочи, отечность.
Осложнения ГЛПС
1) Азотемическая уремия. Развивается при тяжелой форме ГЛПС. Причина – «зашлакованность» организма вследствие серьезного нарушения функции почек (одного из органов выделения). У пациента появляется постоянная тошнота, многократная рвота, не приносящая облегчения, икота. Больной практически не мочится, становится заторможенным и постепенно развивается кома (потеря сознания). Вывести больного из азотемической комы сложно, нередко исход – летальный исход.
2) Острая сердечно-сосудистая недостаточность. Либо симптомы инфекционно-токсического шока в начальный период болезни на фоне высокой лихорадки, либо на 5-7 день заболевания на фоне нормальной температуры вследствие кровоизлияния в надпочечники. Кожа становится бледной с синюшным оттенком, холодной на ощупь, пациент становится беспокойным. Частота сердечных сокращений нарастает (до 160 ударов в минуту), стремительно падает артериальное давление (до 80/50 мм.рт.ст., иногда не определяется).
3) Геморрагические осложнения: 1) Надрыв почечной капсулы с образованием кровоизлияния в околопочечной клетчатке (при неправльной транспортировке больного с выраженными болями в пояснице). Боли становятся интенсивными и непроходящими.2 ) Разрыв капсулы почек, результатом которого могут быть тяжелые кровоизлияния в забрюшинном пространстве. Боли появляются внезапно на стороне разрыва, сопровождаются тошнотой, слабостью, липким потом. 3) Кровоизлияние в аденогипофиз (питуитарная кома). Проявляется сонливостью и потерей сознания.
4) Бактериальные осложнения (пневмония, пиелонефрит).
Диета при мышиной лихорадке
Терапевтическое лечение должно сопровождаться диетой при мышиной лихорадке. Из рациона необходимо исключать употребление соленой, острой и тяжелой белковой пищи. Если заболевание имеет типичное течение и не возникает осложнений, специалисты рекомендуют использовать диету №4. В рамках такого рациона нельзя кушать следующие продукты:
жирные и насыщенные бульоны и супы с макаронами, молоком и крупами;
- мясо и рыбу жирных сортов, консервы, субпродукты;
- цельное молоко, кисломолочные продукты;
- овощи и бобы;
- ячневую, перловую и пшенную кашу;
- изделия из муки (разрешены белые сухарики без корки);
- сладости, мед, фрукты и ягоды, варенье, компоты;
- кофе и какао на молоке;
- газированные напитки.
Если крысиная лихорадка спровоцировала сбои в работе системы мочевыведения, то потребуется употребление пищи, насыщенной витаминами В, С и К. Врачи назначают в этом случае диету №1. Что можно есть при мышиной лихорадке с таким течением:
нежирную ветчину и колбасы, неострый сыр;
- овощные салаты;
- супы с макаронами и крупами на овощном бульоне;
- икру осетровых рыб;
- некрепкий чай, кофе, какао на молоке и сливках, сладкие соки;
- кисломолочные продукты;
- сладости (нужно исключить мороженое, сдобу);
- пироги и бисквиты без пропитки, пудинги;
- печень, мясо и язык в отварном виде, котлеты и фрикадельки;
- овощи (исключить грибы и огурцы);
- яйца отварные всмятку;
- макаронные изделия с добавлением сливочного масла.

Этапы
Наблюдается несколько стадий заболевания:
- инкубационная;
- начальная;
- острая;
- заключительная.
Инкубационный период
Длится 3-7 дней (иногда 12 дней) с момента заражения до проявления первых признаков и симптомов. В это время ребенок распространяет инфекцию, заразиться от него можно за день до видимых проявлений.
Острая стадия
Продолжается до пяти дней. В этот период держится высокая температура, могут отмечаться тошнота, рвота и головная боль как проявления интоксикации организма
при осмотре обращает внимание отечный, малинового цвета язык. Отдельные элементы сыпи сливаются, приобретают темный цвет
На лице заметен побледневший носогубный треугольник. Может быть осложнение в виде пневмонии, отита.
Выздоровление
Стадия продолжается 1-3 недели. Проявления ослабевают, сыпь начинает исчезать, появляется шелушение кожи ладоней. Язык постепенно бледнеет, горло перестает болеть. Лечение необходимо провести до конца и не прекращать при первых признаках выздоровления, так как сохраняется риск развития осложнений.
Весь период заболевания ребенок изолирован от посещения ДДУ и школы.
Лечение Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Лечение геморрагической лихорадки с почечным синдромом у детей проводится в стационаре. Больному ребенку следует соблюдать постельный режим, прописывается диета с ограничением мясного, но с соблюдением нормального количества поваренной соли. На пике болезни прописывают внутривенные вливания 10% раствора глюкозы, раствора Рингера, альбумина, 5% раствора аскорбиновой кислоты.
Врачи назначают при тяжелых случаях кортикостероиды курсом 5-7 суток. При сердечно-сосудистой недостаточности обязателем прием кордиамина, мезатона, при гипертензии — эуфиллина, папаверина. В олигурическом периоде необходим ввод маннитола, полиглюкина, промывания желудка 2% раствором гидрокарбоната натрия.
При нарастающей азотемии и анурии врачи могут назначить экстракорпоральный гемодиализ аппаратом «искусственная почка». При массивных кровотечениях необходимы переливания крови и кровезаменителей. Для предупреждения тромбогеморрагического синдрома вводят гепарин. При угрозе бактериальных осложнений врачи назначают обычно прием антибиотиков.
Патогенез (что происходит?) во время Геморрагической лихорадки с почечным синдромом:
Воротами инфекции является слизистая оболочка респираторного тракта, реже кожа и слизистая оболочка органов пищеварения. На месте ворот инфекции существенных изменений не наблюдается. Начальные проявления болезни обусловлены вирусемией и интоксикацией. Возбудитель ГЛПС обладает выраженной вазотропностью, и основным в патогенезе болезни является поражение сосудистой стенки, хотя в развитии геморрагического синдрома определенную роль играет и состояние свертывающей и антисвертывающих систем. В генезе почечного синдрома поражение сосудов также играет существенную роль. Было установлено, что при тяжелом течении ГЛПС значительно снижается клубочковая фильтрация и что это снижение не сопровождается деструктивными нарушениями гломерул. Можно допустить, что среди причин, приводящих к развитию острой почечной недостаточности, имеет значение и иммунопатологический фактор. В зависимости от тяжести болезни отмечается разной выраженности тромбогеморрагический синдром. После перенесенной ГЛПС остается прочный иммунитет. Повторных заболеваний не наблюдается.
Как защитить себя от «мышиной лихорадки»?
Геморрагическая лихорадка с почечным синдромом (ГЛПС), в простонародье известная как «мышиная лихорадка», является сезонным заболеванием. Максимум заболеваемости регистрируется с мая по ноябрь. Чаще болеют сельские жители, преимущественно мужчины (лесозаготовители, охотники и др.). Заболеваемость городских жителей связана с пребыванием их в загородной зоне. Врач-инфекционист первого инфекционного отделения ГУЗ ЦГКБ Валерия Речник сегодня расскажет, каковы симптомы этого заболевания, и как защититься от него.
Валерия Николаевна, каким путем возбудитель этого инфекционного заболевания попадает в организм человека?
Возбудитель выделяется во внешнюю среду с испражнениями и слюной грызунов, и попадает в организм человека тремя способами: аэрозольным, алиментарным и контактным. Аэрозольный путь подразумевает под собой вдыхание пыли зараженной выделениями грызунов. Алиментарный – через рот, то есть с зараженной пищей и водой. Контактный путь заражения подразумевает непосредственный контакт с грызуном или зараженным объектом.
В большинстве случаев человек заражается аэрозольным или воздушно-пылевым путем. С началом дачного сезона на участках начинается активная уборка территорий, в домиках и садовых сараях. При таких работах, как правило, в воздух поднимается пыль, в которой могут содержаться частицы высохших продуктов жизнедеятельности грызунов и их очень легко вдохнуть.
Можно ли мышиную лихорадку считать сезонным заболеванием?
Да, ГЛПС принято считать сезонным заболеванием, заражение которым может произойти в весенне-осенний период. Но если Вы живете в частном доме, то не исключено, что очередной визит в пыльный сарай может закончиться заражением.
Человек с диагнозом ГЛПС опасен для окружающих?
Между людьми мышиная лихорадка не передается, соответственно человек с диагнозом ГЛПС не опасен для окружающих. Инфекция несет прямую угрозу непосредственно заболевшему.
Как заподозрить у себя геморрагическую лихорадку с почечным синдромом?
Инкубационный период при данной инфекции варьирует от 7 до 45 дней, начало болезни, как правило, внезапное. У человека начинаются интенсивные головные боли, температура тела повышается до 38-40 градусов, нередко отмечается тошнота, доходящая до рвоты. Через несколько дней температура начинает снижаться, но самочувствие больного при этом может ухудшаться, т.к. у него развивается острая почечная недостаточность. Больной начинает жаловаться на тяжесть и боль в пояснице и в области живота, выраженную сухость во рту, жажду, снижение количества выделяемой мочи. При первых признаках заболевания необходимо как можно быстрее обратиться в лечебное учреждение. Диагноз выставляется врачом-инфекционистом после ряда необходимых лабораторных и инструментальных исследований. Кроме того, лечение геморрагической лихорадки с почечным синдромом необходимо проводить только в условиях стационара во избежание осложнений.
Валерия Николаевна, какие меры профилактики мышиной лихорадки существуют?
В целях профилактики во время «пыльных» работ используйте респираторы и ватно-марлевые повязки. Продукты питания должны храниться в хорошо закрытой таре, в местах не доступных для переносчиков болезни. Тщательно мойте руки, не только пред приемом пищи, но и в ходе работ
Не трогайте грызунов голыми руками, неважно живой он или мертвый. Уборка в помещении, где могли остаться продукты жизнедеятельности грызуна, в садовом домике, например, должна быть влажной
Не стоит поднимать пыль метлой.
К счастью при своевременном обращении за медицинской помощью ГЛПС хорошо лечится в современных условиях, а перенесенная инфекция оставляет после себя стойкий пожизненный иммунитет.
При содействии Центра медицинской профилактики и формирования здорового образа жизни
Лечение мышиной лихорадки
Проводить лечение мышиной лихорадки необходимо в инфекционном отделении больницы. На сегодня не существует стандартных схем лечения ГЛПС. Практикуют комплексную, симптоматическую терапию, чтобы скорректировать основные синдромы – снять интоксикацию, уменьшить выраженность острой почечной недостаточности, геморрагического синдрома и др. При этом схему медикаментозного лечения подбирают так, чтобы больной не принимал препаратов, усиливающих поражение почек.
Если подозревается мышиная лихорадка у взрослого или ребенка, важно, чтобы пациент был госпитализирован как можно раньше. До конца полиурического периода больной должен придерживаться постельного рецидива, особенно, если течение болезни у него тяжелое, а симптомы – ярко выражены
Пациент должен придерживаться строгой диеты. Мышиная лихорадка у мужчин и женщин проявляется одинаково, соответственно, схема лечения зависит от индивидуальных особенностей протекания болезни.
Доктора
специализация: Инфекционист
Морозов Вячеслав Геннадьевич
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Рибавирин
Рутин
Этамзилат
Фуросемид
Альбумин
Декстроза
Аминофиллин
Натрия хлорид
Аскорбиновая кислота
- На ранней стадии заболевания больному назначается этиотропная терапия, для чего применяют препарат Рибавирин перорально или внутривенно. Схему приема препарата у взрослого определяет врач в зависимости от тяжести болезни.
- Также проводится патогенетическая терапия с целью снижения выраженности интоксикации и профилактики осложнений. Для дезинтоксикации назначают 10% раствор глюкозы, солевые растворы. Если болезнь протекает тяжело, дополнительно назначают коллоидные растворы. Также больному назначают введение раствора аскорбиновой кислоты, пероральный прием витамина Е.
- С целью профилактики бактериальных осложнений назначают антибактериальные средства.
- Также больному могут быть назначены антикоагулянты (Гепарин), ангиопротекторы (Рутин, Этамзилат, Пармидин).
- Применение мочегонных препаратов целесообразно только после нормализации гемодинамики. Назначают петлевые диуретики (Фуросемид).
- В олигоанурическом периоде проводят дезинтоксикационную терапию. Может назначаться внутривенное введение декстрозы с инсулином, раствора хлорида натрия с аминофиллином. При тяжелых формах болезни вводят 10-20% раствор альбумина человека. В этот период также применяются энтеросорбенты.
- Ацидоз корректируют применением 4% натрия гидрокарбонат.
- Если к процессу присоединяются бактериальные осложнения, пациенту назначают антибактериальную терапию (пенициллины, цефалоспорины).
- В период полиурии и реконвалесценции проводят общеукрепляющее лечение. С этой целью больному назначают витамины, ангиопроекторы, кардиоцитопротекторы, микроциркулянты.
- При тяжелой форме заболевания назначают прием глюкокортикостероидов (Преднизолон).
Процедуры и операции
Если консервативное лечение неэффективно, больному могут назначить экстракорпоральный гемодиализ – его проводят примерно на 8-12 день болезни.
На протяжении лечения врач может рекомендовать прием определенных минеральных вод с целью коррекции состояния.
В период реконвалесценции больной должен избегать физических нагрузок, тряски, переохлаждения, не посещать сауну, придерживаться рекомендованной диеты.
Передача болезни
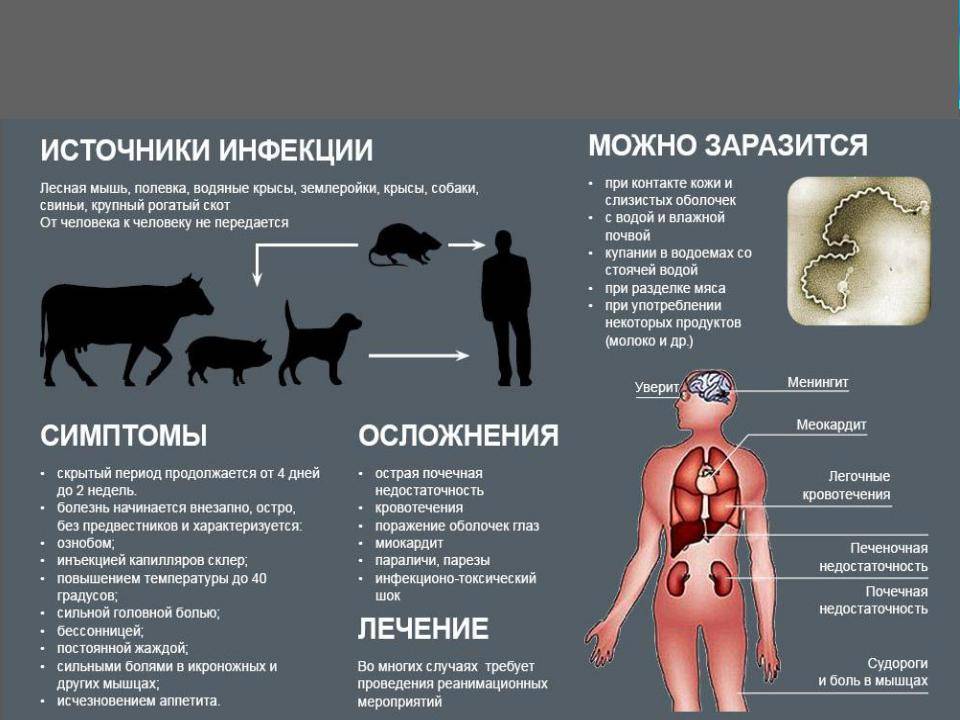
Переносчиками инфекции являются мыши (полевки) или крысы (норвежские крысы). Болезнь передается этими грызунами, но сами они не болеют, а являются лишь переносчиками инфекции. Вирус выводится из организма переносчиков с фекалиями и мочой.
Пути передачи
- Первый путь заражения — переносимая по воздуху пыль. В этом случае инфекция передается при вдыхании пыли, содержащей фекалии, зараженные инфекцией;
- Пищевая инфекция. В этом случае пища или вода, зараженные вирусом, попадают в организм человека;
- Заразиться можно при контакте. При этих типах инфекций поврежденная кожа контактирует с объектами, зараженными вирусом, или с самими грызунами.
Мышиная лихорадка не передается от человека к человеку.
Мышиная лихорадка передается через пищу.
Причины распространения ГЛПС
Источник инфекции (Европа) – лесные мышевидные грызуны (рыжая и красная полевка), а на Дальнем Востоке – манчжурская полевая мышь.
Природный очаг – ореал распространения грызунов (в умеренных климатических формациях, горных ландшафтах, низменных лесостепных зонах, предгорных долинах, речных долинах).
Пути заражения: воздушно-пылевой (вдыхание вируса с высушенными испражнениями грызунов); фекально-оральный (употребление в пищу продуктов, загрязненных экскрементами грызунов); контактный (соприкосновение поврежденных кожных покровов с объектами внешней среды, загрязненной выделениями грызунов, такими как сено, хворост, солома, корма).
У человека абсолютная восприимчивость к возбудителю. В большинстве случаев характерна осеннее-зимняя сезонность.
Типы заболеваемости:
1) лесной тип – заболевают при кратковременном посещении леса (сбор ягод, грибов и т.д.) – наиболее частый вариант;
2) бытовой тип – дома в лесу, рядом с лесом, большее поражение детей и пожилых людей;
3) производственный путь (буровые, нефтепроводы, работа в лесу);
4) садово-огородный тип;
5) лагерный тип (отдых в пионерских лагерях, домах отдыха);
6) сельскохозяйственный тип – характерна осеннее-зимняя сезонность.
Особенности распространения:
• Чаще поражаются лица молодого возраста (около 80%) 18-50 лет,
• Чаще больные ГЛПС – это мужчины (до 90% заболевших),
• ГЛПС дает спорадическую заболеваемость, но могут встречаться и вспышки: небольшие 10-20 человек, реже – 30-100 человек,
После перенесенной инфекции формируется прочный иммунитет. Повторные заболевания у одного человека не встречаются.
Симптоматика
Мышиная лихорадка имеет циклическое течение и отличается многообразием клинических форм. В основе патологии лежит воспаление всех слоев стенки кровеносного сосуда с очагами некроза, синдром внутрисосудистого свертывания и стойкая дисфункция почек. Вирусы проникают в эндотелий сосудов, накапливаются и выходят в кровяное русло. Вирусемия заканчивается генерализацией инфекции, что клинически проявляется общей интоксикацией. У больного в крови образуются аутоантитела, аутоантигены и циркулирующие иммунные комплексы, приводящие к развитию капилляротоксикоза и повреждению внутренних органов.

- Инкубационный период — время от момента заражения до появления первых клинических признаков. При данной патологии он составляет 20-25 дней, но может быть несколько короче — 7 дней или длиннее — 45 дней. Во время инкубации клинические проявления отсутствуют, а вирусы активно размножаются и распространяются в организме. Они скапливаются во внутренних органах и тканях. Время появления первых симптомов зависит от состояния иммунной системы человека.
- Начальный период длится 3 дня и клинически напоминает респираторную инфекцию, что существенно затрудняет диагностику мышиной болезни. Состояние больных резко ухудшается, температура тела повышается до фебрильных значений, возникает озноб, цефалгия, миалгия, артралгия, сухость во рту, слабость, покраснение лица и шеи, гиперемия конъюнктивы, тошнота и рвота, мелкая красная сыпь на теле. Пациенты жалуются на ухудшение зрения, гиперчувствительность к свету, боль в глазах, наличие «мушек» или «сетки» перед глазами. Специалисты во время осмотра выявляются брадикардию и гипотонию.
Период олигоурии начинается с 4 дня болезни и проявляется симптомами геморрагического и почечного синдромов. Температура тела все еще остается высокой, но даже при ее снижении общее самочувствие больных остается плохим. У них возникает сильная боль в пояснице, сопровождающаяся рвотой до 8 раз в сутки, которая не связана с приемом пищи. К проявлениям почечной дисфункции также относятся отечность лица и век, олигоурия. Почечные проявления сопровождаются геморрагическими — обильными носовыми, десневыми, маточными, желудочными кровотечениями, кровоизлияниями в глаза, полость суставов, межмышечное пространство. На коже появляются мелкие точечные красные кровяные высыпания — петехии, крупные кровоподтеки — экхимозы и гематомы. Их образование сопровождается болью различной интенсивности. Результатом кровопотери являются признаки анемии. Этот период считается разгаром болезни. Он опасен геморрагическим инсультом, который часто становится причиной летального исхода.
- Период полиурии – 9-13 дни. У больных улучшается общее самочувствие, восстанавливается сон, появляется аппетит, уходит боль, нормализуется работа почек. Признаки астензации организма у большинства пациентов сохраняются еще несколько лет. К ним относятся: вялость, упадок сил, снижение работоспособности, гипергидроз, жажда.
Профилактика
Меры профилактики должны быть направлены на то, чтобы защититься от грызунов и контакта с их выделениями.
- Находясь на природе, следует избегать густых зарослей травы, хранить пищу в местах, недоступных для грызунов.
- Использовать маски и респираторы при работе в помещениях с большим количеством пыли, использовать перчатки.
- Убирать помещения, в которых могли быть грызуны, только влажным способом.
- Строго придерживаться правил личной гигиены.
- В доме хранить продукты только в тех местах, куда не могут попасть грызуны. Если продукт был поврежден грызуном, его нельзя потреблять в пищу.
- Не следует пить воду из открытых водоемов.
- Нельзя брать в руки без перчаток живых или мертвых грызунов.
- Следует принимать все меры, чтобы грызуны не могли проникнуть в квартиры и загородные дома.
- Чтобы провести дератизационные работы, следует обращаться к специалистам. Рекомендуется регулярно проводить дератизацию в местах потенциального обитания грызунов.
На сегодня ученые продолжают работать над созданием вакцины для профилактики ГЛПС.
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
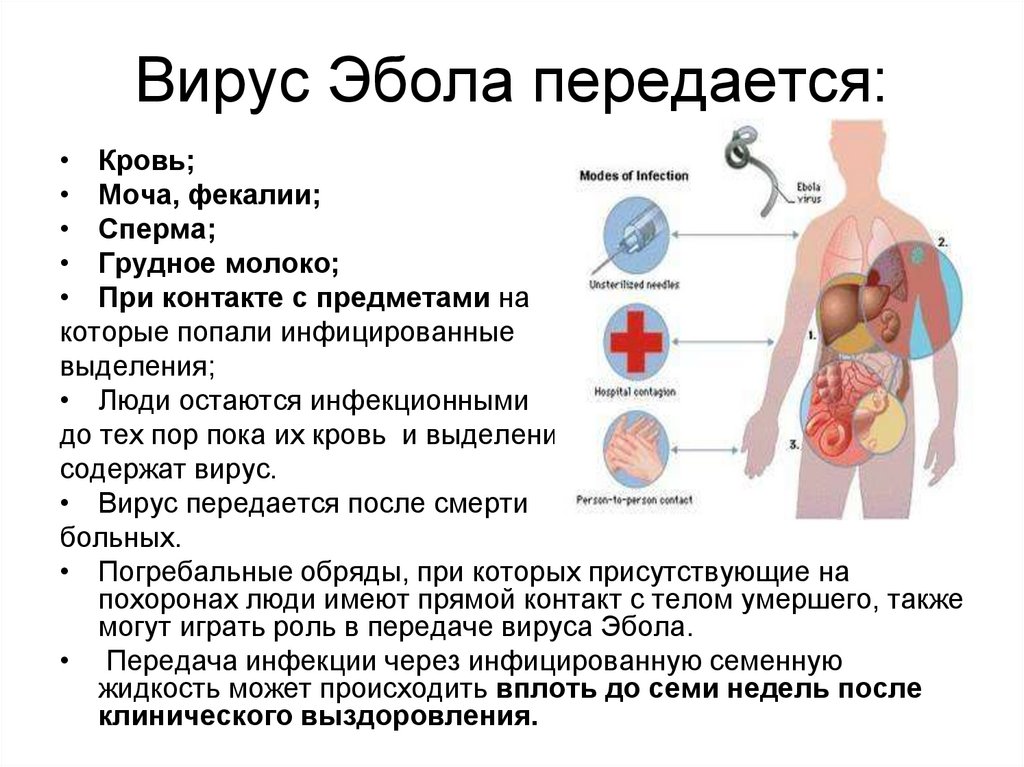
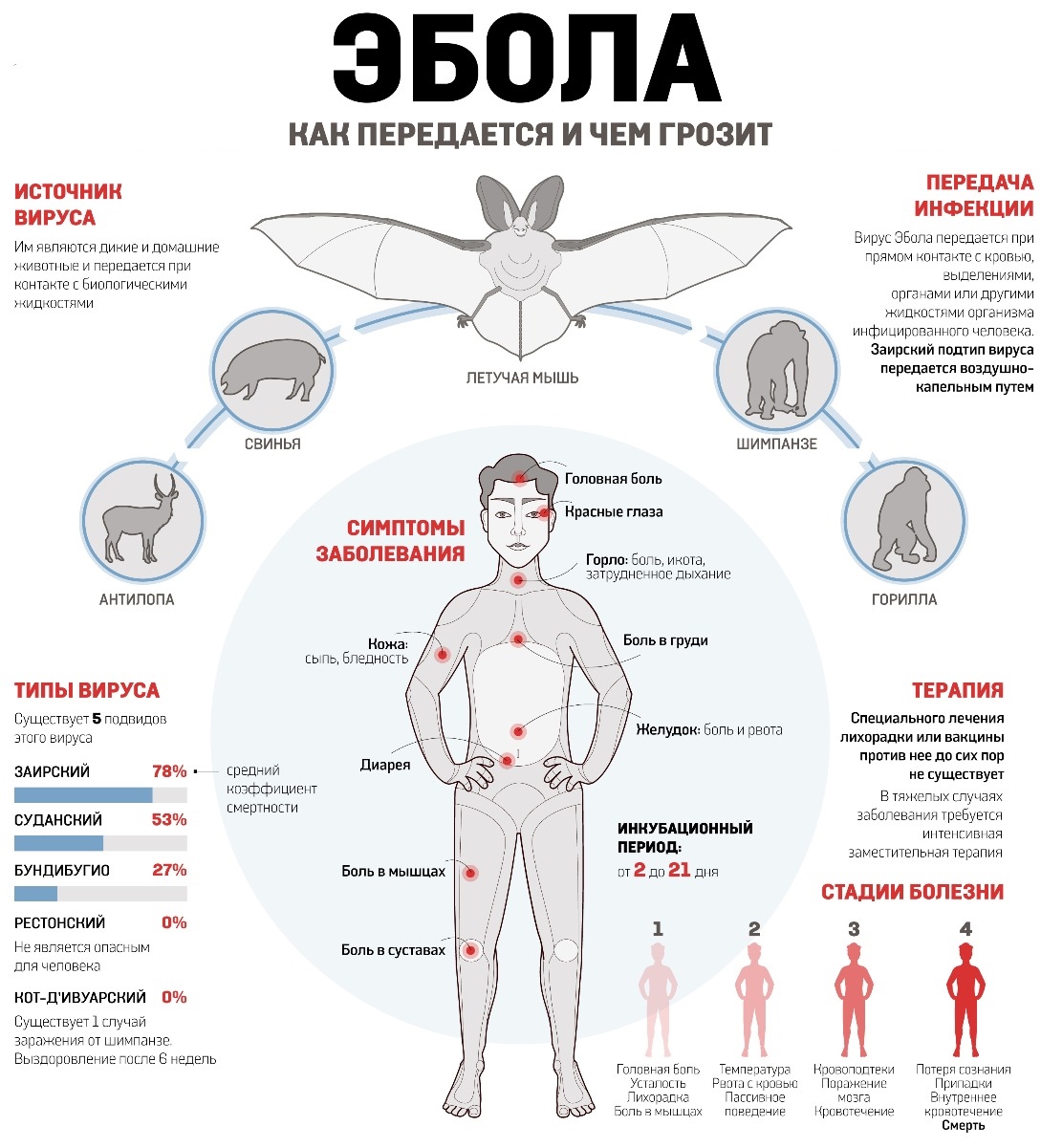
| Геморрагическая лихорадка Эбола |
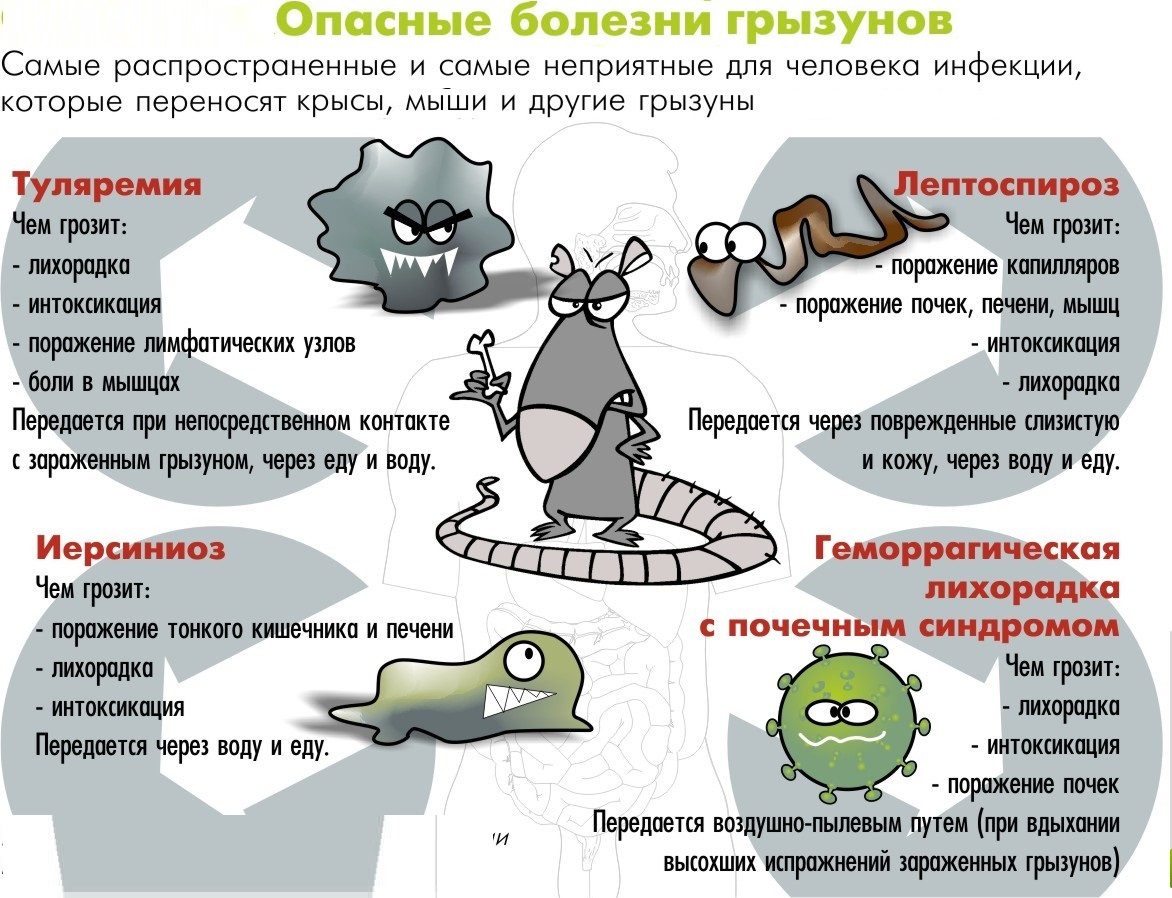
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |