Виды корочек
Понять, в чём причина сухости носа, поможет цвет и характер корочек. Бывают белые, жёлто-зелёные и кровяные корки.
Если образуются корки в носу белого цвета, это не повод для паники. Белый цвет говорит об отсутствии инфекции или воспалительного процесса. Они появляются у младенцев, у взрослых людей после операций на носовой перегородке, после ринопластики. Лечение корок белого цвета не требуется. Достаточно просто их удалить.
Сухие корки с кровью у взрослых возникают из-за того, что слизистая оболочка пронизана сетью кровеносных сосудов. По какой-то причине они травмируются, и кровь засыхает на слизистой. Корки с кровью — это не вариант нормы. Нужно обязательно разбираться и искать причины корок с кровью. Сухую кровяную корку сковыривать нельзя, так как в рану можно занести инфекцию. После осмотра у лор-врача доктор назначит эффективную мазь от кровяных корок, позволяющую убирать их безопасно.
Чесоточный клещ – знакомимся с виновником
Для того, чтобы в полной мере представлять механизм инфицирования и клинические проявления болезни, необходимо знать о строении и способностях возбудителя. В природе существует большое количество, а именно, более 20 видов чесоточных клещей. Они могут паразитировать как у людей, так и у животных.
Но более тщательного изучения требует Sarcoptes scabie, так как только этот вид паразитирует на людях. Для животных данный возбудитель не актуален. Чесоточный клещ в окружающей среде погибает через 2 суток, паразитирует он в роговом слое кожного покрова.
Строение клеща
Как и у большинства возбудителей, самка клеща имеет большие размеры по сравнению с самцами. Последние (самцы) не оказывают паразитического действия на человека, у них существует единственная функция — оплодотворение.
Самец реализует её на поверхности кожи, затем погибает спустя 2 суток. Для реализации оплодотворения самцы имеют в своём строении присоски, с которыми они могут передвигаться по коже для достижения своей цели. Скорость движения достигает 3 см в минуту.
Самки продвигаются внутрь кожи, прокладывая за собой чесоточные ходы, которые видны не вооружённым глазом на кожном покрове хозяина. Такие ходы нужны для дыхания клеща. А чтобы их производить, возбудитель имеет специальные приспособления: множественные щетинки и выросты на всём теле, шипы и присоски для передвижения и фиксации в толще кожи, а самое главное — клещи имеют грызущий аппарат, чтобы делать эти самые ходы.
Самка по мере продвижения в глубину кожи откладывает по 50 яиц, которые спустя 3 недели превращаются в половозрелые особи.
Жизненный цикл чесоточного клеща
Жизненный цикл чесоточного клеща можно разделить на 2 стадии: накожную, которая имеет весьма короткий промежуток, необходимый лишь для оплодотворения, и внутрикожную — длительную. Последняя стадия также делится на 2 части: репродуктивная и метаморфическая.
Репродуктивная составляющая заключается в прогрызании чесоточных ходов и откладывании яиц. За сутки самка может откладывать до 2 яиц. В месте локализации последних, клещ прокладывает ход на поверхность кожи. Спустя время из яиц выходят личинки, которые сразу расселяются на кожном покрове, в основании волоса. Именно в этом месте происходит метаморфоз (линька). Личинки превращаются во взрослые особи, и процесс запускается заново.
В жизненном цикле возбудителя немаловажную роль играет температура и влажность окружающей среды. При благоприятных условиях (высокая влажность и низкая температура) самки сохраняют свою подвижность длительное время. При высоких температурах клещ погибает.
Довольно интересным является факт, что для возбудителя характерен определённый суточный ритм активности, который важен для специалиста во время диагностики. В ночное время возбудитель занимается воспроизведением себе подобных, а также прогрызает чесоточные ходы, тем самым питается. В дневное время самка отдыхает.
Такой суточный ритм объясняет клинические симптомы: появляется мучительный зуд в вечернее и ночное время, а также данный факт обуславливает более высокую степень заражения ночью. Специалист может отследить ночную работу самки по длине чесоточных ходов.
За период существования самка способна проложить дорожку длиной до 6 см.
Излюбленная локализация возбудителя — кожа кистей, стоп, запястья. В таких местах отмечается большая толщина рогового слоя эпидермиса. Также клещи предпочитают кожу с более низкой температурой и с отсутствием волосяных фолликулов.
Как передаётся чесоточный клещ
Всем без исключения важно знать как передаётся чесоточный клещ, чтобы не допустить заражения. Источником заболевания является только больной человек
Животные могут быть причиной болезни, но оно несёт другое название — псевдосаркоптоз, а также при таком варианте клиническая картина и соответствующие лечебные мероприятия будут иными.
Инкубационный период, как правило, отсутствует. Если произошло заражение личинками, то клинические симптомы проявляются по мере превращения возбудителя в половозрелые особи (примерно через 2 недели). Инфицирование происходит через тесный контакт, общие предметы обихода. Наблюдается это чаще в общественных местах, а также в семье.
Немалую роль при заражении чесоткой играют половые контакты. Исследования показали, что заболевание чаше встречается у лиц, имеющих частые беспорядочные половые связи. Интересно то, что чесотка на ряду с инфекциями, передаваемые половым путём, имеет одинаковую динамику заболеваемости.
Симптомы чесотки
Первые симптомы появляются через несколько недель после заражения (после инкубационного периода). Для чесотки не характерны общие симптомы инфекционного заболевания. Человек чувствует себя удовлетворительно. На первый план выходят местные признаки:
- Зуд, который локализуется в месте паразитирования клещей. Типичная локализация — межпальцевые промежутки, боковая поверхность кисти и лучезапястного сустава, а также передняя и боковая поверхность живота, бедер, ягодиц, паховая область, у женщин — грудные железы, у мужчин — половой член. Интенсивность симптома повышается в вечернее время, когда возрастает активность чесоточного клеща. Зуд может быть настолько сильным, что человек не может уснуть, у него ухудшается настроение и психоэмоциональный фон.
- Сыпь и чесоточные ходы. По мере передвижения клеща в роговом слое эпидермиса формируются своеобразные «лабиринты», которые хорошо заметны при небольшом увеличении пораженного участка кожи. Эти ходы начинаются слепо, а заканчиваются везикулой, где и расположена самка чесоточного клеща. Их размеры не превышают 1 см. Таких ходов формируется несколько. После разрушения везикулы на ее месте образуется корочка. Чесоточные ходы имеют вид белых линий, приподнятых над поверхностью кожи, в конце которых есть синюшный бугорок. При смазывании пораженного участка раствором йода эти патологические элементы хорошо визуализируются.
Признаки атипичной чесотки:
- отсутствие сыпи, но наличие сильного зуда (например, у людей, которые работают с агрессивными химикатами);
- отсутствие зуда с наличием сыпи;
- минимальные признаки двух симптомов (на фоне неправильно проведенного лечения).
Бывают случаи, когда диагноз установлен неправильно, и вместо чесотки начинают лечить аллергическое кожное заболевание. Спектр действия кортикостероидной мази достаточно широк, и воспалительный компонент чесотки уменьшается. Но такая терапия не приводит к выздоровлению пациента. Чесотка переходит в атипичную форму: элементы сыпи представлены папулами и везикулами с признаками гиперкератоза.
Особенности чесотки у детей до 1 года:
- сыпь локализуется на ладонях, стопах, в промежности, на лице;
- сыпь может быть представлена везикулами, буллами, уртикарными элементами (напоминает крапивницу);
- сильный зуд, из-за которого ребенок не может спать;
- сыпь имеет экссудативный характер;
- поражение ногтей (они становятся ломкими, появляются трещины).
Норвежская чесотка — это атипичный вариант заболевания, который возникает у лиц с сопутствующей патологией и иммунодефицитом (например, у больных сирингомиелией, синдромом Дауна, аутоиммунными заболеваниями). При этой форме болезни сыпь может поражать любой участок кожи. Норвежская чесотка характеризуется выраженным гиперкератозом, при котором пораженная зона покрывается «панцирем». После его удаления остается влажная поверхность кожи. Иногда этот клинический вариант чесотки сопровождается эритродермией — генерализованным поражением кожных покровов (гиперемия кожи и пластинчатое шелушение) и ухудшением общего состояния (повышение температуры, увеличение лимфатических узлов).
Распространенным осложнением чесотки является присоединение вторичной бактериальной инфекции. При этом характер сыпи меняется, появляются гнойнички, импетиго и другие формы дерматита.
Причины развития болезни
Это паразитарное заболевание кожи не возникает само по себе. Источником заражения является уже заболевший человек, который контактирует с другими людьми. Причём чаще всего прямой путь инфицирования случается ночью или вечером, так как в это время клещ проявляет особую активность.
Чесоточный клещ легче и быстрее распространяется в детских коллективах, где происходит длительное и близкое общение детей разного возраста со своими сверстниками. Одного заражённого ребёнка хватит, чтобы заболевания вскоре появилось у всех.
Основные симптомы
Признаки чесотки выражены очень ярко, и не обратить на них внимание просто не получится. Основной симптом – это сильнейший зуд, причём при первичном заражении он начинает беспокоить через полторы-две недели, а при повторном появляется в течение нескольких дней
Для возбудителя чесотки характерны передвижения. Это выражается в появлении специфических бороздок – ходов в кожных покровах, что часто и помогает поставить правильный диагноз. Это прямая или искривлённая линия, длина которой может быть 5-7 мм. Также появляются узелки и водянистые пузырьки размером в 2-3 мм. Встречаются они на запястьях и стопах.
При расчёсывании кожи из-за сильного зуда появляются ранки, покрывающиеся в дальнейшем корочками. Здесь есть большая опасность инфицирования, и тогда ранки могут превратиться в гнойники.
Виды болезни
Чесотка, или как её ещё называют, scabies, бывает нескольких типов:
- Типичная встречается чаще других и протекает с яркой клинической картиной.
- Чесотка чистоплотных появляется при частом купании по вечерам. Проявляется единичными папулами, без расчёсов и зуда.
- Норвежская встречается у людей с иммунодефицитом.
- Без ходов бывает в первые две недели от момента заражения.
- Узелковая наблюдается на половых органах, ягодицах, животе.
- Скабиозная эритродермия бывает при длительном заболевании и применении мазей, в составе которых присутствуют кортикостероиды.
- Псевдочасотка появляется после контакта с заражённым животным.
Передается ли чесотка от человека к человеку, и каким образом?
Как передается чесотка от человека к человеку:
- При прямом контакте. В этом случае заражение происходит при тесном контакте с зараженным человеком. При рукопожатии, объятиях, поцелуях, половых контактах происходит переход паразитов от одного человека к другому.
- Без контактный. При пользовании общими предметами домашнего обихода, вещей, обуви, общей постелью и через другие предметы чесоточный клещ попадает на кожу незараженного человека. Так же через предметы в общественных помещениях: дверные ручки, поручни и так далее.
Бытует мнение, то чесоточный клещ передается человеку от животных, но это не так. Чесотка передается только от человека к человеку. При заражении одного из членов семьи, или кого-то из коллектива лечение должны пройти все контактирующие с ним.
Все вещи нужно продезинфицировать, чтобы лечение не было напрасным.
Профилактика
Профилактика при чесотке как заболевании массовом и связанном с антисанитарными условиями быта, жилища, санитарной неграмотностью, отсутствием гигиенических навыков или невозможностью проводить их в жизнь, прежде всего, заключается в энергичной борьбе за здоровый быт, экономическое благосостояние, повышение культурного уровня широких масс населения. Здесь общие мероприятия советской медицины должны дать самый разительный успех.
Каждый конкретный случай чесотки требует быстрого и энергичного лечения, дезинсекции всего белья и одежды больного (носильного и постельного), не нужно забывать о необходимости осмотра всех окружающих больного в его домашнем быту и одновременного лечения всех выявленных больных.
Меры личной профилактики вытекают из вышеуказанных способов заражения чесоткой.
Меры профилактики
Любое патологическое состояние проще предотвратить, чем потом долго и упорно его лечить. Если непереносимость пониженной температуры появилась во взрослом возрасте, значит, ее спровоцировал какой-то фактор, который требуется устранить. Если аллергическая реакция на мороз является врожденной, а бывает это достаточно редко, профилактические меры будут направлены на снижение количества рецидивов и уменьшение их выраженности, продолжительности.
Что нужно делать
Чтобы клиническая картина была менее выраженной и быстро прошла, следует придерживаться следующих правил:
- Перед понижением градуса на улице пройти курс приема антигистаминных препаратов. Также на протяжении всего холодного сезона рекомендовано их применение коротким курсом в течение непродолжительного времени. Лекарства и схема назначаются врачом.
- Иметь в аптечке медикаменты, которые помогут справиться с симптоматикой в случае обострения заболевания.
- Зимой пересмотреть свой рацион. Исключить из меню аллергенные продукты, так как высока вероятность перекрестной аллергической реакции на другие гистамины, не только на мороз.
- Перед выходом на улицу наносить защитный зимний крем, гигиеническую помаду или специальный бальзам.
- Стараться максимально прикрыть лицо и руки на морозе. Не пренебрегать перчатками и варежками, шарфом и так далее.
- Отказаться от употребления холодных напитков как зимой, так и летом.
- Избегать переохлаждения.
- Следить за иммунной системой. Для этого нужно чаще бывать на свежем воздухе, обогатить рацион витаминами, обеспечить умеренную физическую нагрузку, при легкой форме патологии проводить закаливающие процедуры.
Обратите внимание, несмотря на то, что данное патологическое состояние в большинстве случаев протекает в легкой форме, риск осложнения все-таки существует. Поэтому зимой нужно всегда следить за зарядкой на мобильном телефоне, чтобы можно было вызвать скорую при необходимости
С собой всегда должны быть средства первой помощи.
Чего нужно избегать
Что нельзя делать при профилактике холодовой аллергии:
- Контактировать с холодной средой. Если это невозможно, хотя бы свести этот контакт к минимуму.
- Принимать лекарства и употреблять пищу, которая провоцирует аллергическую реакцию.
- Испытывать сильный стресс, нервничать. Все это негативно сказывается на иммунной системе, соответственно, она не может противостоять агрессивным факторам. Конечно, стрессовых ситуаций избежать крайне сложно, так как зачастую они возникают вне зависимости от вашего желания и не контролируются. Но если вы все-таки сильно перенервничали, примите успокоительное, предварительно посоветовавшись с врачом, либо пройдите сеансы у психотерапевта.
Еще раз хочется напомнить, что нельзя заниматься самолечением. Прием любых медикаментов должен быть согласован со специалистом. Многие из них имеют противопоказания и побочные реакции.
Какое средство выбрать?
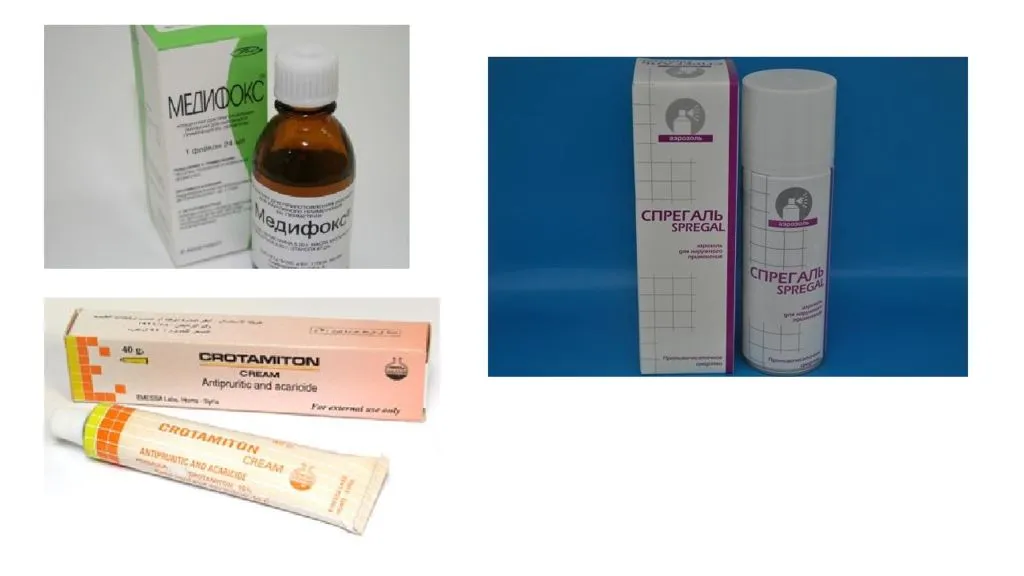
При лечении этой инфекции важна полноценная и правильная обработка кожи тем средством от чесотки, что посоветует врач. Процедуры проводят в домашних условиях, на фоне заражения нет смысла госпитализации, так как общее состояние детей обычно не страдает. Для терапии применяют местные препараты, в виде суспензий или спреев. На сегодняшний день суспензия бензилбензоата в концентрации 10% для детей выписывается только по рецепту врача, а такое средство от чесотки как Спрегаль или Медифокс (перметрин) можно приобрести без рецепта в аптеках. Каждый из препаратов обладает своими нюансами в применении в детском возрасте.
Перед тем как применять любое средство от чесотки, нужно внимательно изучить приложенную инструкцию, и если какие-то пункты не понятны, стоит лишний раз уточнить их у врача. Для применения всех противопаразитарных препаратов при лечении чесотки есть ряд общих рекомендаций, которые повысят эффективность лечения.
Последствия
Осложнения провоцируют и типичные, и атипичные виды чесотки. Если определение типичной формы и основная медицинская помощь не осуществляется в нужный момент, то осложнений не избежать. Присутствует неприятный запах с ранки, а место поражения станет влажным, появятся боли. Отягощают состояние расчесанные выпуклости. Осложненная чесотка (в виде персистирующей или экзематозной) вызывает дерматит, экзему, пиодермию.
Сама по себе чесотка не очень опасна. Последствия дают расчесанные и от того инфицированные ранки. Возможно появление сепсиса. Причиной возникновения осложнений становится и психосоматика. Ведь 85% нательных поражений зарождаются на психологическом уровне.
Симптомы чесотки
Чесотка характеризуется тремя основными признаками: зуд, усиливающийся в ночное время, высыпания узелково-пузырькового вида в определенных местах и чесоточные ходы. Это основные клинические симптомы чесотки. Сначала пациент обнаруживает у себя в межпальцевых складках, области живота, паха, сгибах локтей, на бедрах первые признаки чесотки — попарно возникшие пузырьки. Также они могут появляться на ягодицах, половых органах у мужчин, молочных железах у женщин. Чесоточный клещ выбирает для внедрения самые уязвимые места. У маленьких детей могут поражаться подошвы, лицо, волосистая часть головы, затем и все тело ребенка.
При близком рассмотрении можно увидеть неровные, едва возвышающиеся над поверхностью кожи тоненькие линии, проложенные прямо или зигзагами. Это чесоточные ходы. Иногда ход заканчивается на конце прозрачным пузырьком, через который можно разглядеть белую точечку — тело клеща. Если хода не обнаруживаются, это может быть чесотка без ходов.
В месте укуса клеща возникает узелок, при расчесывании он покрывается кровянистой корочкой. Постоянное травмирование кожного покрова в результате расчесывания осложняется появлением различных видов гнойной инфекции, возникновением экземного процесса.
Первичная сыпь проявляется в виде мелких эритематозных папул, единичных или слитых. Количество сыпи не доказывает количество паразитов, а указывает на выраженную аллергическую реакцию на выделения самки клеща. У грудных детей помимо наличия папул, чесоточных ходов, появляется везикулоуртикарная сыпь, очаги мокнутия, возникают паронихии и онихии. Чесотка у деток до года выглядит как крапивница, в осложненных случаях напоминает экзему, иногда могут поражаться ногти — они становятся рыхлыми, утолщенными, трескаются. Интенсивный зуд приносит беспокойство ребенку, нарушается сон, могут развиться такие осложнения, как аллергический дерматит, пиодермия типа импетиго, лимфаденит, лейкоцитоз, альбуминурия, в грудничков это может спровоцировать развитие сепсиса.
Причины появления
Предпосылок образования корочек достаточно много, поэтому самостоятельно, без помощи лор-врача определить истинную причину нельзя. Условно, все причины можно разделить на две большие категории: физиологические и патологические.
К первой категории относятся достаточно «безобидные» факторы, которые не связаны с заболеваниями и другими нарушениями в организме. Патологические причины связаны с инфекцией и воспалительными процессами в организме.
Запишитесь на услугу
лечение кровяных корок в носу
прямо сейчас!
Какие факторы провоцируют образование корочек в носу?
- Врождённые особенности строения носовой полости: некоторые лор-врачи считают, что слишком широкий нос и слишком широкая лицевая часть черепа наряду с недоразвитыми околоносовыми пазухами напрямую связаны с появлением неприятного симптома.
- Недостаточный уровень увлажнения в помещении. Проблема обостряется в разгар отопительного сезона. Лечить сухость в носу в этом случае не надо. Достаточно приобрести воздухоувлажнитель, который прекрасно справляется с поставленной задачей – поддержанием комфортного уровня влажности в квартире.
- Изменение гормонального фона. Менопаузы, определённые дни менструального цикла, беременность – всё это может стать катализатором появления сухости в носовой полости.
- Бесконтрольное использование сосудосуживающих капель и кортикостероидных препаратов для носа. Слишком частое использование капель приводит не только к нафтизиновой зависимости, когда человек не может нормально дышать без очередной порции лекарства, но и сильно «бьёт» по слизистой, иссушая её.
- Стрессовые состояние и нервное перенапряжение. Негативное воздействие стресса на организм человека доказано давно. Неслучайно появилось выражение «Все болезни от нервов». Депрессия, страх, проблемы на работе и в личной жизни – всё это может пагубно сказаться на состоянии слизистой носовой полости.
- Переохлаждение: низкие температуры могут привести к атрофии участков слизистой оболочки, что негативно влияет на её функции, и как следствие – появление неприятного симптома.
- Острый ринит. Это воспаление слизистой носовой полости, которое мы обычно называем насморком. Болезнь протекает с выделением слизи, которая, засыхая, образует корочки.
- Атрофический ринит. Это хроническое воспаление слизистой оболочки носовой полости, которое характеризуется её пересыханием и истончением. Одной из самых неприятных форм атрофического ринита является озена – зловонный насморк. При озене выделяется очень плохо пахнущий секрет, который превращается в корки. Лечить корки у взрослого при озене нужно исключительно под контролем оториноларинголога.
- Аллергический ринит. Появление сухости в носовой полости может быть следствием воздействия аллергена на слизистую оболочку. Помимо насморка аллергия сопровождается слезотечением, зудом в глазах, приступами чихания, отёчностью слизистой.
- Хронический сфеноидит (это хроническое воспаление слизистой клиновидной пазухи). Основные симптомы заболевания: боли в затылочной области и гнойные выделения из пазухи с неприятным запахом, которые выделяются в носоглотку.
- Гранулематоз Вегенера – это тяжёлое заболевание, поражающее верхние дыхательные пути, почки и лёгкие и относящееся к категории васкулитов (воспаление сосудов). Оно проявляется язвенно-некротическим ринитом с образованием кровянистых корочек.
- Склерома (хроническое инфекционное заболевание, протекающее с сильной сухостью в носовой полости и образованием корочек, имеющих неприятный запах).
- Механические травмы носа, вызвавшие повреждения сосудов.
- Привычка ковыряться в носу. Эта «плохая» привычка не только неэстетична со стороны, но может привести к повреждениям слизистой, через которые может попасть инфекция.
Может показаться, что корочки – не такая большая проблема. Они вызывают лишь навязчивое желание их сковырнуть и всё. Это не так. Отсутствие лечения может вызвать ряд осложнений: постоянную заложенность носа, отсутствие нормального носового дыхания, частые носовые кровотечения, проблемы с обонянием, истончение слизистой
Поэтому важно вовремя обратиться к лор-врачу за квалифицированной помощью.
Лечение чесотки
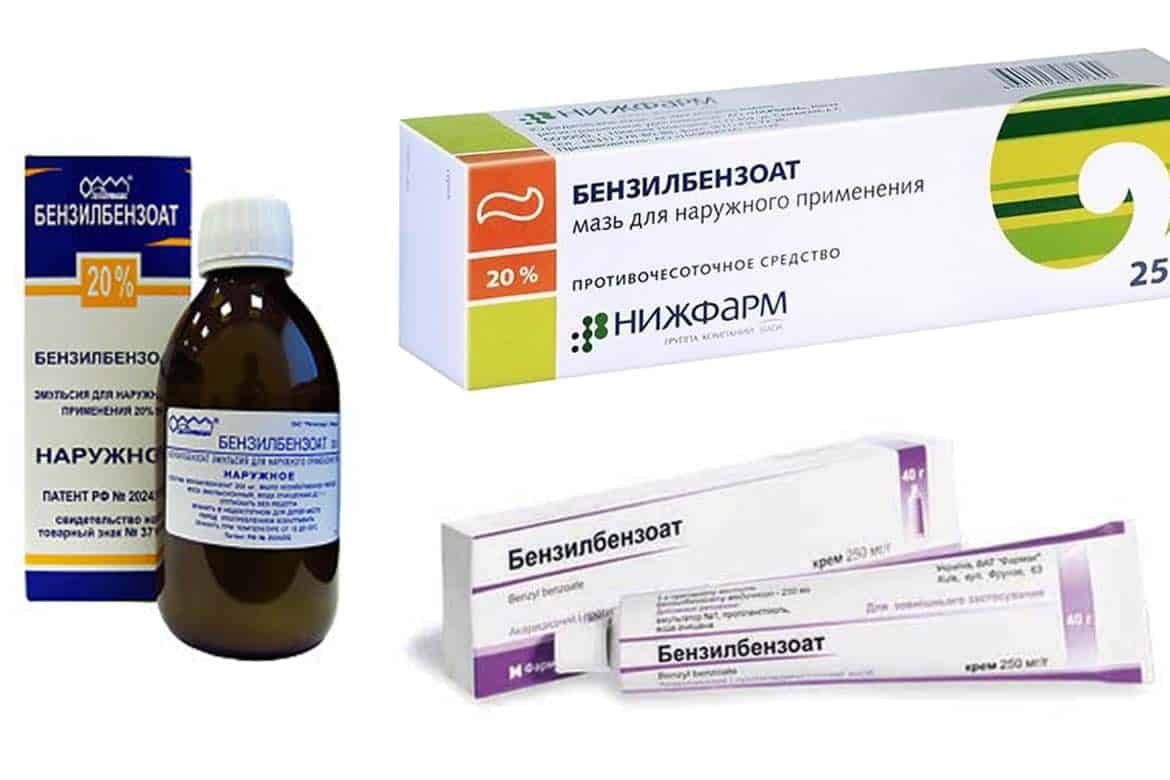
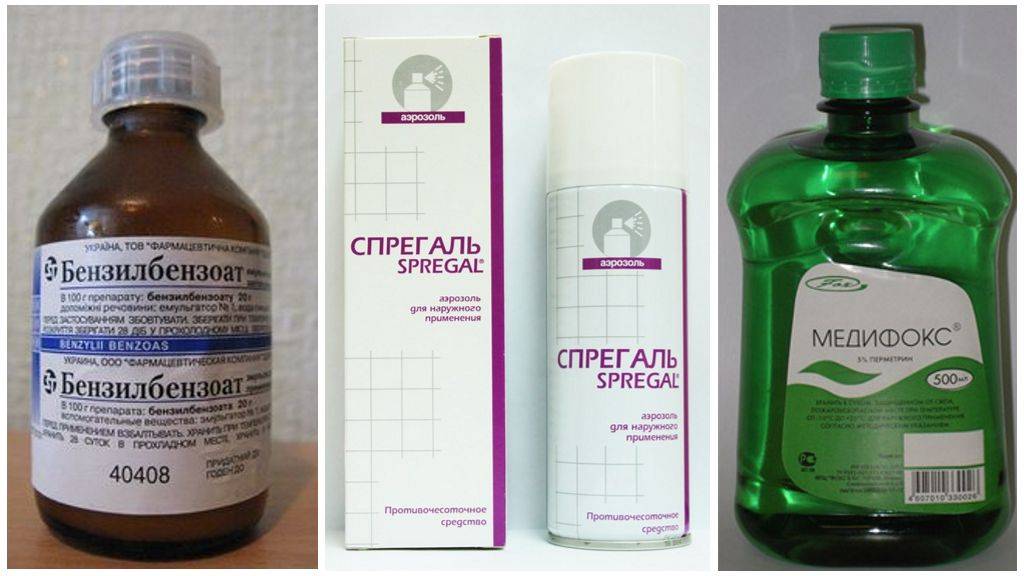
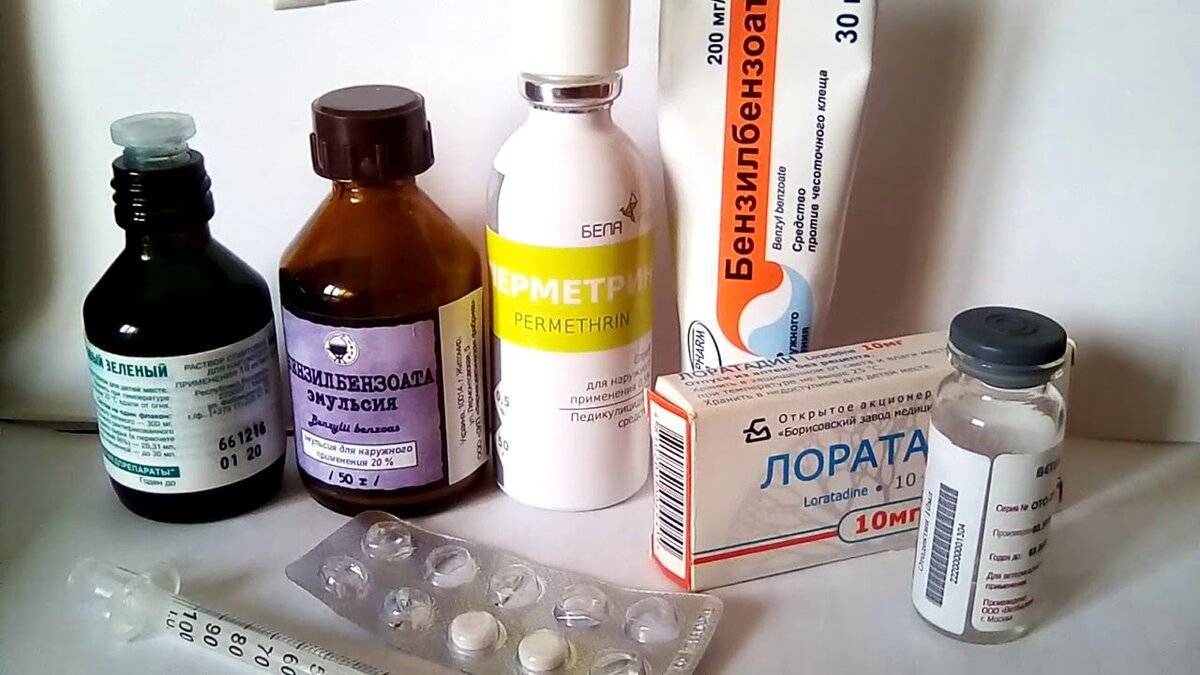
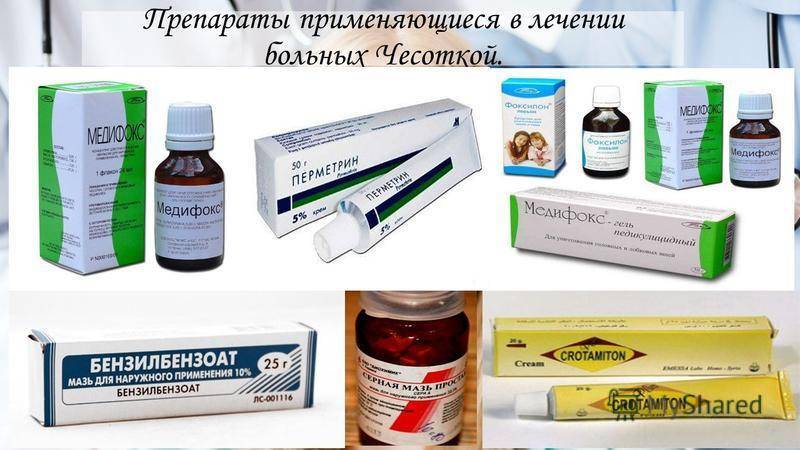
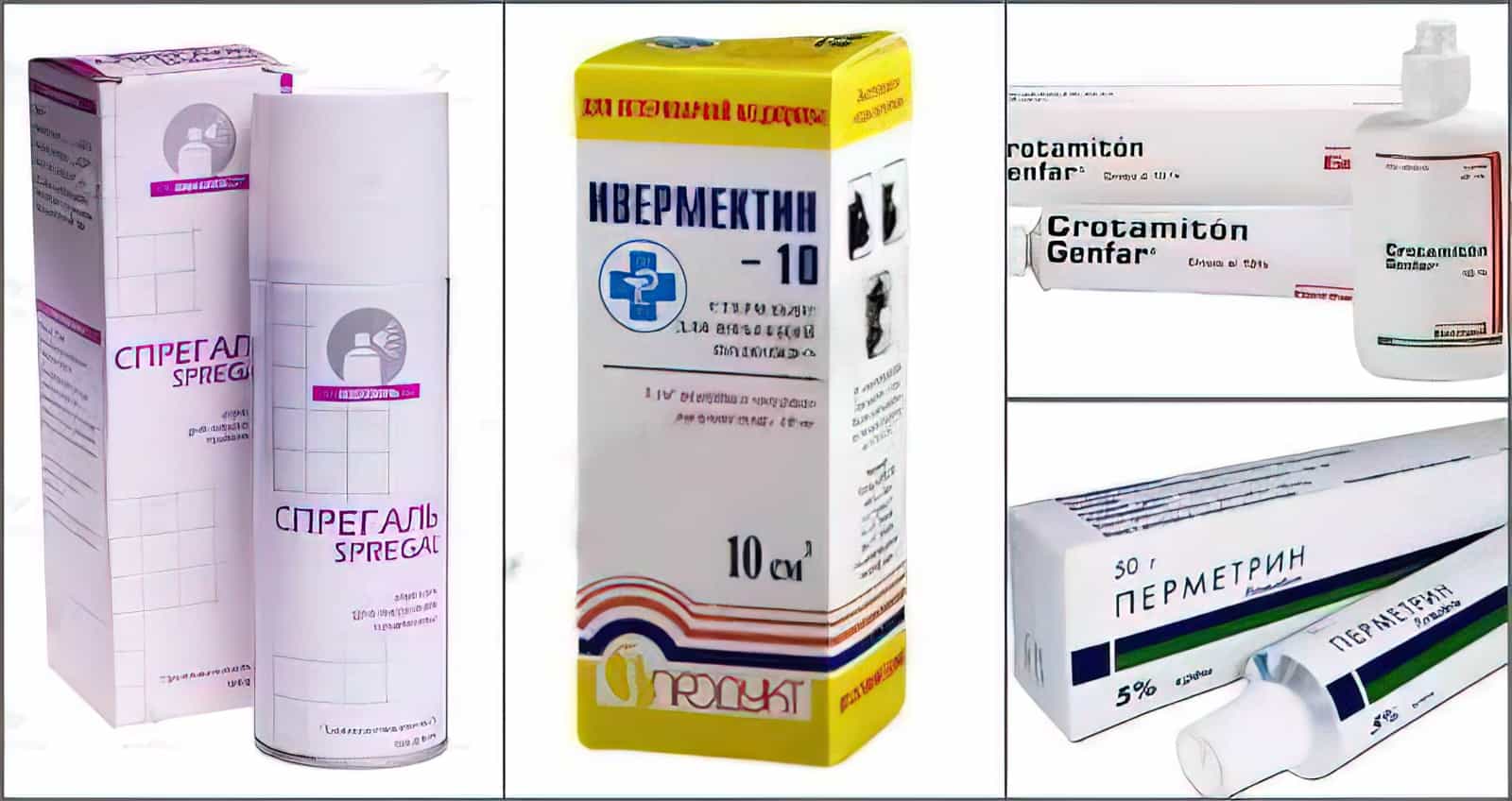
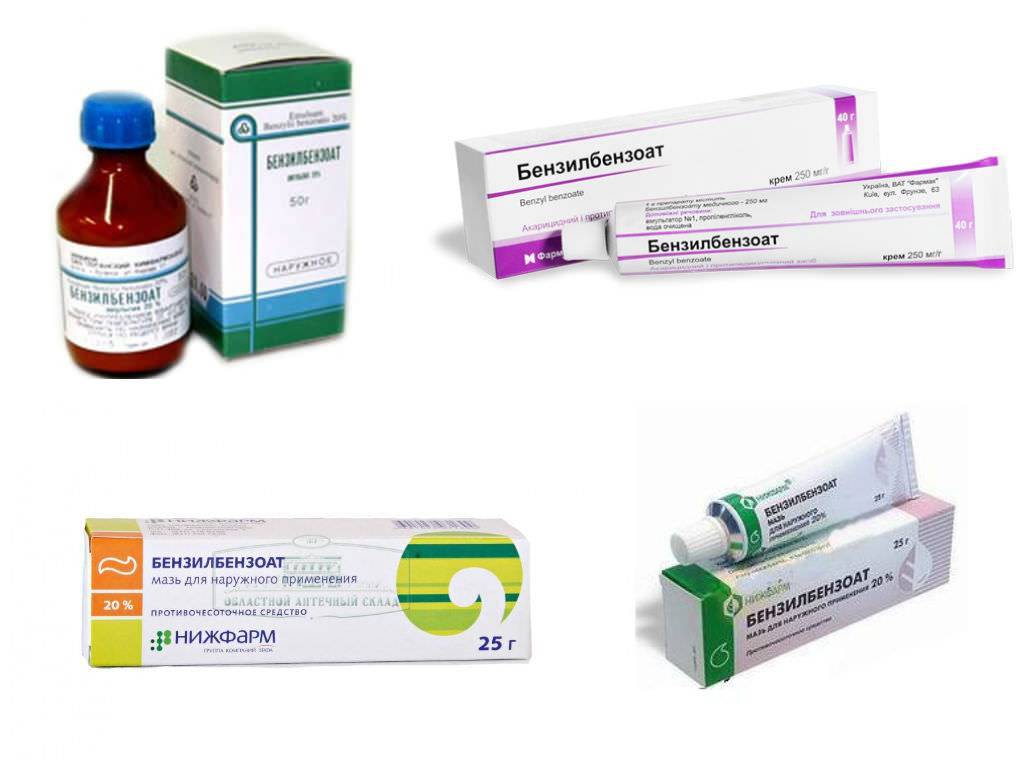
Главная цель, на достижение которой направлено лечение чесотки, это полное уничтожение возбудителя. Для этого применяются акарицидные препараты. Это препараты Бензилбензоат, Спрегаль, Серная мазь и другие. Сегодня существует широкий выбор средств, выпускаемых в виде мазей, растворов, кремов, шампуней, аэрозолей.
Важно применять все меры терапии под руководством специалиста. Все больные чесоткой, которые живут вместе, должны лечиться от этой болезни в одно время
Важно тщательно следить за четким выполнением рекомендаций по обработке мест поражения препаратом. Наносить средство следует на все участки тела за исключением лица и волосистой части головы. Но детям, которым еще не исполнилось три года, следует обрабатывать и эти места. Важно следить, чтобы препарат обязательно попадал под ногти больного, под которыми вследствие расчесывания могут скапливаться яйца клещей. Втирать препарат лучше руками, однако в места, плотно, покрытые волосами, средство можно втереть с помощью щетки. Применения препарата более целесообразно в вечернее время ввиду активности клещей ночью. Важно, чтобы на коже препарат оставался не меньше двенадцати часов. После окончания курса лечения чесотки в обязательном порядке нужно сменить все постельное и нательное белье. Спустя две недели после окончания лечения больного должен обязательно осмотреть лечащий врач, чтобы сделать выводы о необходимости проводить повторный курс терапии.
Важно также проведение профилактического лечения всех, кто живет вместе с больным чесоткой. Сегодня для лечения чесотки наиболее часто используется бензилбензоат
После единственной тщательной обработки тела больного данным препаратом гибнут все активные стадии паразита. Но при этом его яйца выживают. Ввиду этого существует специально подобранная схема использования этого лекарственного средства
Сегодня для лечения чесотки наиболее часто используется бензилбензоат. После единственной тщательной обработки тела больного данным препаратом гибнут все активные стадии паразита. Но при этом его яйца выживают. Ввиду этого существует специально подобранная схема использования этого лекарственного средства.
После того, как вследствие лечения чесотки клещи будут полностью выведены, зуд кожи, а также некоторые элементы сыпи могут иметь место еще несколько недель. Дольше всего сохраняется сыпь в виде узелков. Чтобы облегчить данные проявления, иногда больным назначается прием противозудных, кортикостероидных и антигистаминных средств.
При лечении следует учесть, имеют ли место инфекции, которые в процессе развития чесотки присоединились к основному недугу. В таких случаях применяется отдельный курс терапии с целью устранить возникнувший в организме воспалительный процесс.
При своевременном и правильном лечении чесотка полностью устраняется.
Доктора
специализация: Дерматолог
Терещенко Дина Владимировна
10 отзывовЗаписаться
Подобрать врача и записаться на прием
Бензилбензоат
Спрегаль
Серная мазь
Перметриновая мазь
Цинковая мазь
Чемеричная вода
Медифокс
Перметрин
Ивермектин
Лечение чесотки
Чесотка никогда сама не проходит и может длиться, иногда обостряясь, долгое время. Для излечения ничего особенного не требуется, кроме применения местных средств. Необходимо лишь уничтожить возбудителя и его яйца. Препараты, используемые для лечения, условно можно разделить на 4 группы. К синтетическим производным бальзамических средств относят бензил-бензоат.
К производным серы — серные мази различной концентрации, мазь Вилькильсона. Инсектицидные препараты для уничтожения паразитов включают в себя мази пиретры, мыло К, флицид, лизол, креолин. Народные методы борьбы с паразитами используют бензин, керосин, автол, мазут, нефть, зольный щелок. Перед лечением больной должен смыть с поверхности кожи клещей, затем втереть назначенные препараты в места поражения. Применять препараты следует по их назначению.
На сегодняшний день медицина рекомендует использование более щадящих и эффективных препаратов для лечения чесотки. Например, выпускаемые в виде раствора или аэрозоля линдан, перметрин, кротамитон, спрегаль.
Чтобы избавиться от чесотки, необходимо пройти профилактический курс лечения всем контактировавшим с больным. Во время лечения не рекомендуется мыться и менять постельное белье, только по окончанию лечения. Постель и одежду больного необходимо подвергнуть кипячению и прогладить горячим утюгом. Наносить лечебное средство следует перед сном.
Лечебные мероприятия
Типичная чесотка лечится легко и быстро. Лечение чесотки осуществляется с помощью акарицидных мазей наружного применения (помимо этого, могут применяться серная мазь, раствор кротамитона либо перметрина). Они наносятся на тело (не только в местах видимых поражений) только после горячей ванны (душа) с обильным использованием мыла.
Совсем недавно, ВОЗ предоставила исследования, по которым в лечении чесотки может помочь пероральная доза ивермектина.
Кроме того, специалисты советуют простерилизовать зараженную одежду или выстирать ее в горячей мыльной воде, обработать акарицидной присыпкой постельные принадлежности, матрацы, простыни и одежду.
Каждый препарат, который используют в своей практике врачи клиники МЕДИКОМ, обладает несколькими обязательными свойствами:
- они уничтожают паразитов на всех фазах их развития;
- минимальная токсичность;
- простота в применении;
- не пачкают одежду.
Правила, которые должны соблюдаться при лечении:
- нельзя заниматься самолечением, все меры по устранению паразитарной инвазии должны осуществляться под врачебным наблюдением;
- необходимо выполнять все предписания врача и четко следовать его инструкциям по нанесению препарата;
- ногти должны быть коротко острижены и препарат обязательно должен наноситься под ними, особенно при наличии очагов сильного зуда (при соприкосновении с зараженной поверхностью под ногти попадают яйца клеща);
- нанесение препарата осуществляется вечером, обязательно руками;
- лекарство должно находится на коже не менее 12 часов;
- недопустимо попадание препарата в глаза и др.
Классификация
Помимо обычной формы заболевания, выделяются еще атипичная форма и псевдочасотка.
Разновидности чесотки:
- Типичная форма. Все проявления обычные, зуд сильный, присутствует сыпь, чесоточные ходы.
- Чесотка без ходов. Развивается при паразитировании личинок на поверхности кожи до вылупления взрослых особей. Образовываются папулы и везикулы на коже. Длится 2-3 недели.
- Узелковая форма. Аллергия проявляется в виде гладких чешущихся узелков красноватого цвета. Выявляется при длительном течении болезни, повторном заражении, или уже после проведенного лечения.
- Дискретная форма. Клещи активно не размножаются, причины неизвестны. Зуд и воспалительные процессы отсутствуют, отмечаются отдельные участки обитания клещей.
- Зерновая форма. Возбудитель – пузатый клещ, паразитирует на насекомых. Контакт с соломой или зерном приводит к высыпаниям на шее, спине, руках. После курса лечения сыпь держится еще несколько недель.
- Псевдочасотка. От чесоточных клещей, обитающих на коже животных. Они не образовывают ходы, вызывают зуд и воспаление. Другим людям не передается от человека. Излечивается сама, т. к. такие клещи не могут выживать на коже человека.
- Норвежская форма. Редко встречается у детей, ей подвержены больные с ВИЧ, онкологией и другими состояниями иммунодефицита. Чесоточные ходы крупные, клещей очень много, воспаление сильное, образовываются папулы и коросты на коже.
Диагноз ставится на основе жалоб пациента, характера высыпаний, наличия чесоточных ходов и обнаружения самих клещей при осмотре под микроскопом.
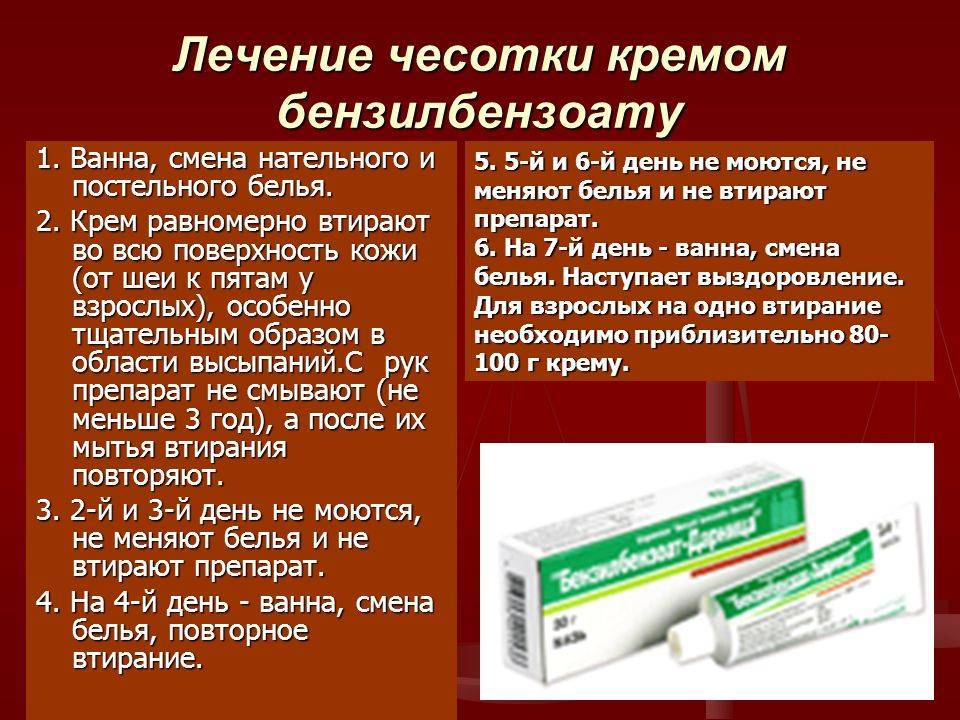
Схема лечения Бензилбензоатом (20% эмульсия)
Также, как и лечение серной мазью, предусматривает предварительное мытье с распариванием кожных покровов, после чего:
- В 1-й день эмульсия в количестве 200 мл втирается в той же последовательности и с соблюдением тех же правил;
- В последующие 2 дня мытье, нанесение эмульсии и смена белья не проводятся;
- Вечером на 4-й день необходимо также вымыться, втереть эмульсию и сменить белье;
- 5-й день — остатки бензилбезоата смываются с помощью мыла, но без растирания кожных покровов, и вновь меняется белье.
Недостатки Бензилбензоата состоят в жжении кожи и неприятных ощущениях при первом нанесении препарата, а также в высокой его стоимости.