Важные моменты для проведения процедуры
Перед проведением соскоба необходимо правильно подготовиться
За неделю до проведения анализа важно не использовать щелочные средства для ухода за кожей лица: гели, лосьоны и умывалки. Также необходимо отказаться от любой декоративной косметики
Умываться только обычной водой комнатной температуры. Соскоб берется с:
- ресниц;
- бровей;
- щек;
- лба.
Анализ ресниц на демодекс проводится следующим образом: доктор с каждого глаза берет на анализ по 4 ресницы с каждого века (с верхних и нижних, итого 16 ресниц) обязательно с волосяными луковицами. После размещает волоски в специальный щелочной раствор, в основе которого находится глицерин. Дальше исследования проводятся под специальным мощным микроскопом. Пошаговый ход процедуры: соскоб полностью безболезненный, только вызывает небольшой дискомфорт, стоит быть готовыми, что доктор может проколоть один прыщик для анализа; все материалы для исследования (кроме ресниц) помещаются на стекло с каплей щелочно-глицеринового раствора; анализ проводится сразу и в течение нескольких часов будет известен результат.
Другие методы диагностики
Если с помощью 1 метода выявить гельминтоз не удается, врач рекомендует дополнительные лабораторные исследования:
- Серологический анализ. Тоже относится к иммунологическим вариантам, как и ИФА. Однако, в отличие от последнего, первый имеет своей целью исследовать не кровь, а сыворотку. Для того чтобы получить информацию, врачу необходимо использовать реакцию между антителами и антигенами. Серологический анализ не выполняется для всех видов гельминтов, а только того, на который у врача есть подозрение. Если в теле человека есть паразит, специалист заметит четкую реакцию.
- ПЦР-диагностика. Не дает возможности выяснить стадию развития глистной инвазии, и не рекомендована при установлении всех видов паразитов. С ее помощью можно выяснить только, присутствуют ли в человеческом теле простые гельминты. Основная задача лаборанта в таком случае поиск ДНК и РНК паразита. При этом не играет никакой роли, будет паразит живым или мертвым. Сдавать на исследование есть возможность любой материал, в частности, мочу, кровь или кал. Для большей достоверности такой анализ может сдаваться несколько раз.
- Вегетативный резонансный тест. Метод основан на выявлении резонанса между человеческим организмом и препаратом. В качестве последних выступают информационные носители различных видов гельминтов. Все частотные данные каждого вида паразитов были зафиксированы учеными еще в 1989 г. ВРТ (как называется еще этот метод) проводится только в лабораторных условиях и дает возможность выявить, в каком состоянии находится иммунная система человека в конкретный период времени. Так, с помощью ВРТ врач может выяснить, страдает ли организм от аллергии, есть ли на него токсическое, бактериальное, паразитарное влияние или нет.
- Развернутый анализ крови. Завышенный или, наоборот, заниженный гемоглобин, уменьшено количество эритроцитов, увеличено количество эозинофилов вот основные признаки, которые дают возможность заподозрить присутствие паразита в человеческом теле.
Почему важна своевременная сдача анализа на скрытые инфекции?
Незащищенные половые контакты с непроверенным партнером могут стать причиной передачи возбудителя скрытого заболевания – инфекционного, вирусного, грибкового. Опасность заражения состоит в том, что болезнь долгое время способна находиться в латентной форме, не проявляя своих симптомов. Из-за бессимптомного течения инфекция обычно бывает обнаружена случайно, причем довольно часто – уже в хронической форме. Помимо локализации в органах репродуктивной системы, возбудитель может распространяться к другим органам, вызывая воспаление мочевого пузыря, почек и т.д. Некоторые скрытые инфекции опасны возможным развитием доброкачественных и злокачественных новообразований.
Чтобы избежать неблагоприятного прогноза и вовремя обнаружить возможное заболевание, рекомендуется регулярно сдавать анализ на скрытые половые инфекции. Если женщина имела незащищенный секс с мужчиной, в здоровье которого она не уверена, желательно пройти обследование как можно раньше. Время проведения анализов на скрытые половые инфекции зависит от заболевания: например, чтобы выявить возбудителя сифилиса (Syphilis), рекомендуют проходить диагностику на 21 день после предполагаемого заражения, на трихомониаз – через 2-21 день, а на хламидиоз – через 10 дней.
При наличии постоянного партнера и использовании барьерных методов контрацепции частота обследования меньше – мазок и анализ крови на скрытые инфекции рекомендуется сдавать в профилактических целях примерно раз в год или при планировании беременности.
Профилактика клещевого энцефалита
Клещевой энцефалит — опасное заболевание, которое поражает нервную систему и в единичных случаях может приводить к смерти. Риску подвергаются люди, проживающие в местах обитания энцефалитных клещей. У большинства заболевших энцефалит проходит без последствий. Более подробно о начальных симптомах и развитии заболевания можно прочитать в статье: «Клещевой энцефалит».
Если вы проживаете в регионе, эндемичном по клещевому энцефалиту, не были привиты от этой инфекции и подверглись нападению клеща, желательно как можно быстрее после его удаления обратиться к врачу. Врач расскажет вам о возможных методах ранней диагностики инфекции и о доступных методах профилактики заболевания в вашей ситуации.
Быстрые результаты (в течение 6–8 часов) даёт анализ на клещевой энцефалит, выполненный методом полимеразной цепной реакции (ПЦР). Для анализа нужно сдать кровь или доставить в лабораторию удалённого клеща. К сожалению, большинство учреждений обещают результаты анализа только через двое суток. Если подтверждается факт заражения, необходимо провести экстренную профилактику.
Экстренная профилактика — это введение человеку иммуноглобулина — готовых антител против вируса энцефалита, которые помогают иммунной системе уничтожить инфекцию. Иммуноглобулин наиболее эффективен в первые три дня после укуса, позже его действие значительно снижается. При развитии клинических признаков энцефалита (обычно, спустя две недели) иммуноглобулин также используют как лечебную меру, в комплексе с другими средствами. Прочитайте подробнее о симптомах клещевого энцефалита и его лечении.
Существует также плановая профилактика энцефалита, которая рекомендуется всем жителям эндемичных по энцефалиту районов и тем, кто планирует их посещение в эпидсезон. Полноценная схема вакцинации от клещевого энцефалита состоит из трёх уколов. Первая и вторая прививка делаются с интервалом в 1–4 месяца (в зависимости от типа вакцины). Спустя две недели после второго укола иммунитет от энцефалита считается достаточным, для защити от возможной инфекции. Чтобы иммунная защита продлилась дольше, через год после второй прививки делают третью — последнюю. Затем, каждые три года необходимо проводить однократную ревакцинацию, чтобы поддерживать в крови нужный уровень защитных антител. Вакцинация от клещевого энцефалита защищает человека от болезни на 95%. Оставшиеся 5% случаев обычно протекают в лёгкой форме.
К сожалению, вакцинация от клещевого энцефалита не финансируется государством, и за прививку приходится платить из собственного кармана. Однако, в некоторых регионах, расходы на вакцинацию полностью или частично берёт на себя муниципальный бюджет.
Как нельзя заразиться ВИЧ
Сегодня о СПИДе очень мало информации. Уже прошел тот бум, когда врачи били тревогу и на каждом шагу предостерегали людей от заражения. В наши дни информацию о болезни можно найти лишь в больницах и в интернете. Это рождает появление новых слухов и страшилок. Особо мнительные люди начинают бояться инфицирования на каждом шагу. Однако это неправильно. Нужно просто знать как можно и как нельзя заразиться СПИДом.
СПИД не может передаваться:
- При бытовом контакте с больным.
- Воздушно-капельным путем.
- При посещении бассейнов.
- При укусе насекомых.
- При совместном проживании.
- При поцелуях.
- При защищенной близости.
По этой причине, даже если у вашего близкого человека обнаружена болезнь, не бойтесь его
Болезнь не может передаться, если соблюдать меры предосторожности. Люди, у которых обнаружен приобретенный иммунодефицит такие же, как и все остальные
Они имеют право жить, работать и даже рожать детей, вот что должен в первую очередь помнить каждый из нас.
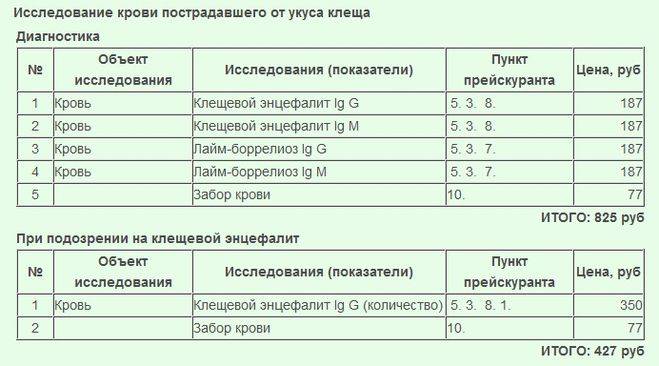
Лабораторное исследование клеща
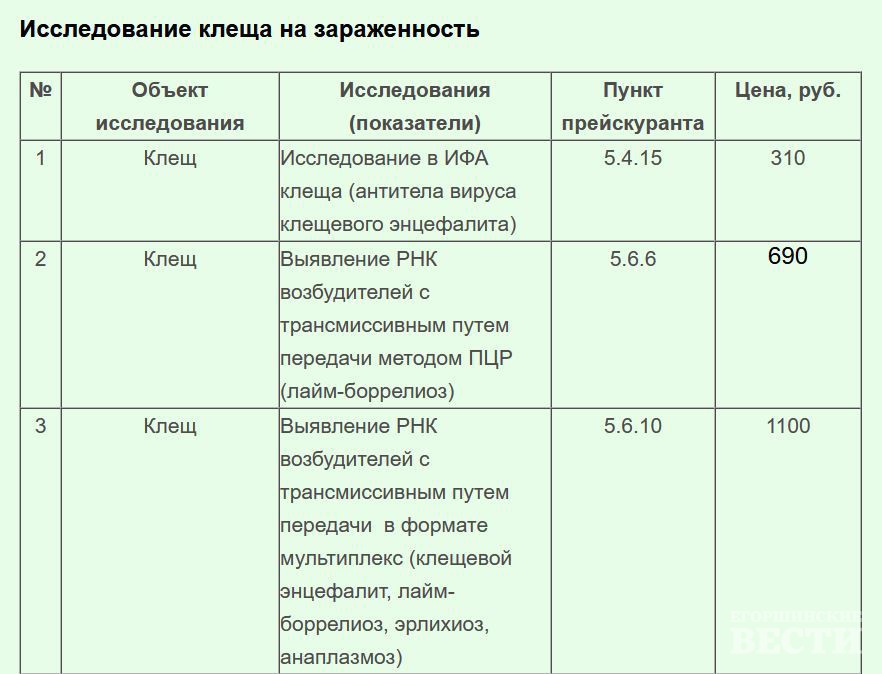
Снятые кровососы исследуются двумя методами:
- ПЦР — ДНК/РНК возбудителей клещевого энцефалита, боррелиоза, анаплазмоза и эрлихиоза, риккетсиоза.
- ИФА — антиген вируса клещевого энцефалита.
Показание к назначению исследования
Сдавать на анализ клеща рекомендуется во всех случаях без исключения. Это позволит в кратчайший срок оценить риск заражений клещевыми инфекциями и своевременно принять необходимые меры.
Мелкий вредитель.
Подготовка к процедуре
Извлеченного паразита с кусочком влажной ваты поместить в специальный контейнер или любую другую емкость с плотно закрывающейся крышкой.
Живого паразита до исследования разрешено хранить в холодильнике при температуре +2-8 градусов. С учетом риска развития энцефалита и продолжительности исследования, клеща рекомендуется сдать на анализ в день снятия.
Исследование клеща на инфекции
Передача возбудителей инфекции происходит в момент присасывания клеща к жертве. Далее более подробно описаны возбудители инфекции и клинические проявления заболевания.
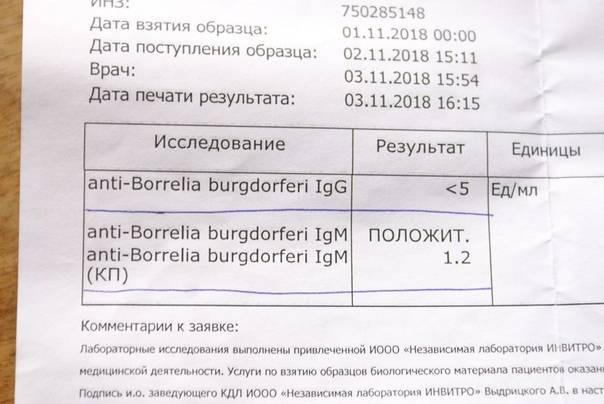
Возбудителями болезни Лайма являются боррелии группы Borrelia burgdorferi sensu lato. Первые симптомы появляются в течение 2-20 дней после укуса. Специфический признак заражения — появление в месте укуса красного пятна со светлым центром, по форме напоминающим кольцо. В течение времени размер этого пятна не уменьшается, а лишь увеличивается. Далее появляются симптомы, напоминающие ОРВИ: головная боль, повышение температуры, ломота в мышцах и суставах. Если своевременно не начать терапию, болезнь приобретает хроническую форму.
Причиной заболевания становится бактерия Borrelia miyamotoi. Заболевание несколько отличается от классической формы болезни Лайма в первую очередь отсутствием в месте укуса эритем — специфических красных пятен. Как правило, начинается с резкого повышения температуры до 39 градусов. Также наблюдается сильная головная и мышечная боль. Через 7-10 дней симптомы угасают, что ошибочно понимается как выздоровление. Однако через некоторое время возникает “вторая волна” болезни с теми же симптомами. Возможны тяжелые осложнения заболевания в виде пневмонии, болезней почек, поражения сердца и головного мозга.
Возбудитель заболевания, вирус клещевого энцефалита, поражает центральную нервную систему человека. Чаще всего первые симптомы возникают через 1-2 недели после укуса, но иногда проходит и 20 дней. Болезнь начинается с резкого повышения температуры до 40 градусов, сильной головной боли преимущественно в затылочной области. Другие симптомы энцефалита: болезненность шеи, поясницы, спины, светобоязни. В тяжелых случаях возникают нарушения сознания вплоть до комы, параличи, судороги.
Нормальные показатели
При отрицательном результате анализа в бланке будет указано «не обнаружено». Это означает, что в теле клеща не были найдены специфических фрагментов РНК или ДНК возбудителей клещевых инфекций.
Вы сдавали клеща на анализы?
Да, было дело…Нет, не приходилось…
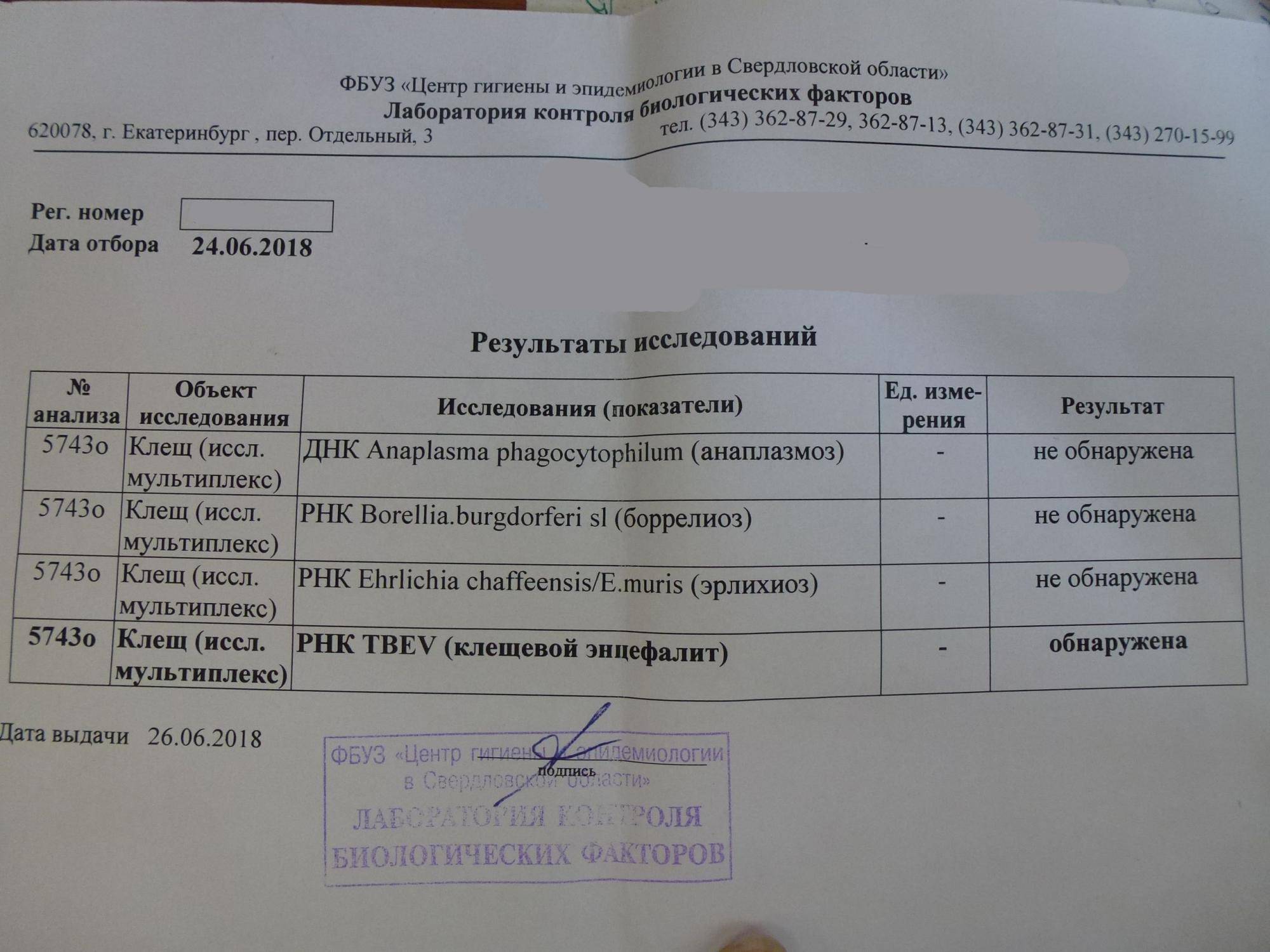
Расшифровка показателей
Как уже говорилось выше, данные исследования основываются на выявлении в организме паразита фрагментов ДНК и РНК возбудителей клещевых инфекций. Показатели не имеют количественной характеристики, они могут быть выявлены (тогда в ответе лаборатории будет указано «обнаружено»), либо нет (в ответе будет указано «не обнаружено).
Расшифровка названий возбудителей болезней, переносимых клещами:
- Tick-borne encephalitis Virus, TBEV — возбудитель клещевого энцефалита;
- Borrelia burgdorferi s.l. — возбудитель боррелиоза, болезни Лайма;
- Anaplasma phagocytophilum — возбудитель гранулоцитарного анаплазмоза человека;
- Ehrlichia chaffeensis/E.muris-FL — возбудитель эрлихиоза.
Пример интерпретации результата обследования:
- Tick-borne encephalitis Virus, TBEV — обнаружено;
- Borrelia burgdorferi s.l. — не обнаружено.
В приведенном примере исследуемый клещ оказался заражен энцефалитом, а боррелиозом — нет.
Дополнительное обследование при отклонении от нормы
Если нет возможности исследовать клеща с целью раннего обнаружения инфицирования укушенного целесообразно провести количественный анализ антител класса IgМ к вирусу клещевого энцефалита. В случае заражения энцефалитом антитела обнаруживаются на 10-14 дней после укуса, поэтому анализы на энцефалит сдавать сразу после укуса не имеет смысла — они ничего не покажут.
Предыдущая
КлещиOrnithonyssus bacoti: присутствие в квартире, симптомы после укуса и способы быстро избавиться от гамазовых паразитов
Следующая
КлещиЧем опасен клещ dermacentor, и почему с представителями этого рода лучше не пересекаться
Основные понятия о паразитах
Паразитами являются патогенные микроорганизмы, обеспечивающие собственную жизнеспособность за счет поглощения питательных веществ из организма другого биологического вида. Протозойные инфекции у человека провоцируют два основных типа паразитов:
- простейшие или одноклеточные;
- гельминты или глисты (нематоды, цистоды, трематоды).
Способы проникновение патогенов в человеческий организм:
- бытовой через инфицированные предметы быта, гигиены, гаджеты и т. д.;
- фекально-оральный при несоблюдении правил гигиены рук;
- алиментарный (иначе пищевой) вместе с зараженными продуктами, грязной водой;
- контактный заражение от носителей паразитов (людей, птиц и животных)
- перекутанный через слизистые и кожные поры;
- трансмиссионый через кровь (в том числе внутриутробный, от матери к ребенку).
В некоторых случаях фиксируется воздушно-капельное заражение. Гельминты отличаются высокой выживаемостью, которую обеспечивают:
- адаптационные способности;
- повышенная плодовитость;
- длинный цикл жизни;
- производство антиферментных веществ;
- устойчивости к внешнему воздействию (яйца гельминтов могут сохраняться долгое время).
Кроме того, некоторые виды глистов способны мутировать, то есть обманывать иммунную систему человека, вырабатывающую антитела к паразитам. Основной причиной заражения протозойными инфекциями является несоблюдение санитарно-гигиенических норм и правил индивидуальной гигиены.
Как снять клеща?
Что делать, если нападения клеща избежать не удалось? Прежде всего, не поддаваться панике, подавить в себе брезгливость и как можно скорее избавиться от паразита. Чем дольше клещ сосёт вашу кровь, тем выше вероятность заразиться инфекцией. Поэтому не стремитесь непременно доставить пострадавшего от клеща человека к врачу, берегите время! Вы вполне сможете справиться с этим мелким вредителем самостоятельно, даже в полевых условиях.
1. Обработайте «операционное поле» антисептиком. Это может быть спирт, йод, зелёнка, хлоргексидин и пр. Если ничего нет — не беда, просто как следует вымойте этот участок кожи водой с мылом.
2. Крепко ухватите клеща как можно ближе к поверхности кожи и медленно тяните его, перпендикулярно поверхности тела. Наберитесь терпения и не делайте резких движений. Вытягивание клеща может занять несколько минут.
Будьте осторожны, приложив излишнюю силу, легко оторвать клеща от кожи, оставив в ней чёрную точку — его ротовой аппарат, а вместе с ним — возбудителей возможных инфекций. Если такое произошло, можно попытаться извлечь остатки клеща с помощью прокалённой на огне иглы. Но, в большинстве случаев, это лишь причиняет боль. Просто обработайте ранку антисептиком. Спустя несколько дней кожа самостоятельно очистится.
Для удаления клещей существуют специальные устройства, которые можно купить в аптеке. Кроме того, можно воспользоваться пинцетом, чтобы крепче удерживать брюшко клеща во время удаления. Защищать руки перчатками или другими приспособлениями имеет смысл только при наличии на коже пальцев ран и свежих царапин.
3. После того, как удалили клеща, рекомендуется отвезти на анализ в лабораторию. Для этого паразита нужно поместить в герметичную ёмкость. Доставить клеща нужно живим, взяв с собой паспорт. В большинстве случаев — анализ платный. Однако в некоторых городах есть учреждения, где диагностику готовы провести бесплатно, тогда при себе нужно иметь полис ОМС и, в некоторых случаях, направление из поликлиники. За более подробной информацией обратитесь в территориальный фонд ОМС, где вам подскажут адреса «бесплатных» лабораторий.
Куда отнести клеща на анализ?
Чтобы узнать о подобных лабораториях в других городах, можно обратиться в региональный центр Роспотребнадзора или позвонить в скорую помощь.
Если в вашем регионе не регистрируются случаи клещевого энцефалита или боррелиоза, а также, если нет возможности доставить клеща в лабораторию, сожгите его или залейте кипятком.
Основные ошибки и заблуждения при удалении клеща:
1. Не подливайте масла и других жидкостей… Даже мёртвый клещ остаётся плотно прикрепленным к телу. Масло же сделает процесс удаления клеща крайне сложным, так как его брюшко будет постоянно выскальзывать из рук.
2. Никогда не прокалывайте брюшко клеща раскалёнными иглами, не пытайтесь сделать ему «больно». Обряды Вуду никак не облегчат вашу участь. Клещ сам не вылезет, даже если ему очень захочется. Но через поврежденный хитин, на кожу и ранку от укуса могут попасть инфицированные внутренности клеща, что повышает вероятность заражения.
3. Не крутите клеща, правило буравчика тут не работает. Свернув клещу «шею», вы лишь оторвёте его от ротовых органов, погружённых в тело. Ротовой аппарат, после укуса, раскрывается под кожей наподобие якоря. Облегчить его удаление можно лишь слегка пошатывая клеща из стороны в сторону, как молочный зуб.
Цена анализа на вирусы
Некоторые страховые полисы покрывают стоимость исследований в лаборатории. Но чаще всего исследование проводится на платных условиях.
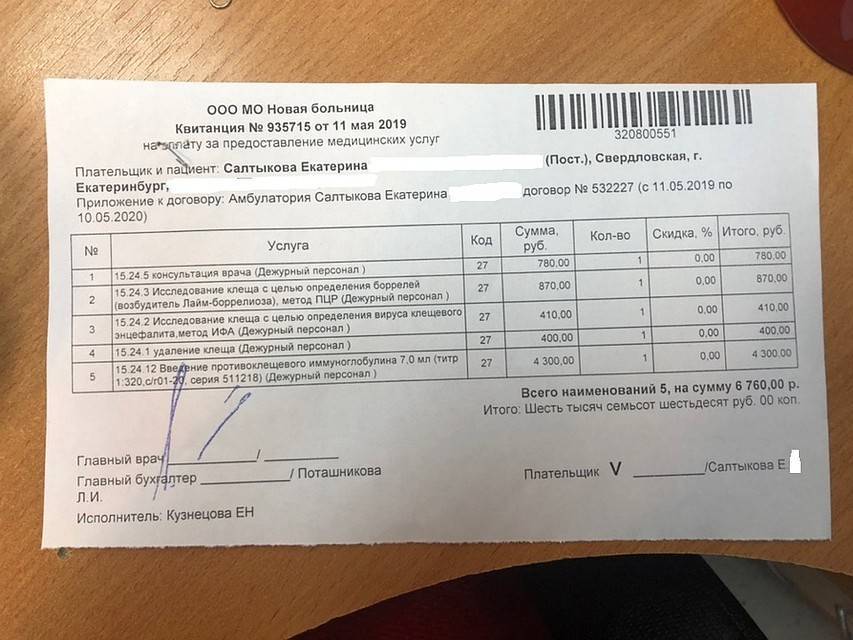
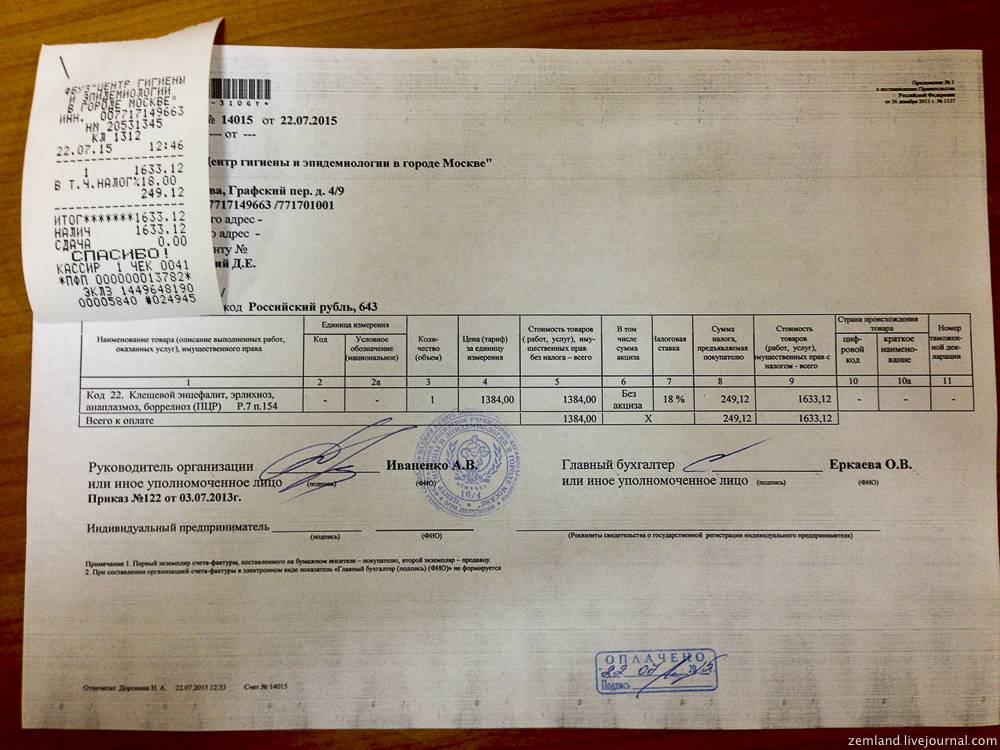
Стоимость услуги зависит от типа заведения. В государственных учреждениях цена исследования около 300–400 рублей. В частных клиниках она в диапазоне 400–600 рублей. Это стоимость анализа на выявление одного вируса. Клещи могут переносить несколько заболеваний – энцефалит, боррелиоз и ряд других. Поэтому комплексное обследование обойдется в 800–1 200 рублей.
Клещи переносят смертельно опасные заболевания, которые быстро заражают кровь и требуют оперативного лечения. Если вовремя сдать анализы, можно вовремя получить квалифицированную помощь и перенести болезнь в легкой форме.
Анализ ликвора на нейроинфекции. Исследование цереброспинальной жидкости на вирусы, бактерии, грибы
Наша клиника специализируется в неврологии, нейроиммунологии и лечении аутоиммунных заболеваний нервной системы. Исследование ликвора на нейроинфекции – один из самых достоверных методов лабораторной диагностики воспалительных и аутоиммунных заболеваний нервной системы. Мы предложим Вам исследование ликвора на нейроинфекции в амбулаторном режиме, с пребыванием в палате дневного наблюдения. Подробнее о процедуре получения ликвора.
Ряд исследований на нейроинфекции можно выполнить и с помощью исследования крови: подробнее.
Какие именно нейроинфекции доступны для исследования в нашей клинике:
| Хламидия трахоматис / Chlamydia trachomatis ПЦР |
| Вирус простого герпеса 1 и 2 типов / Herpes simplex virus I, II ПЦР |
| Возбудитель сифилиса / Treponema pallidum ПЦР |
| Цитомегаловирус / Cytomegalovirus ПЦР |
| Вирус Эпштейн-Барр / Epstein Barr virus ПЦР |
| Вирус герпеса 6 типа / Human herpes virus VI ПЦР |
| Возбудитель туберкулеза / Mycobacterium tuberculosis complex ПЦР |
| Листерия / Listeria monocitogenes ПЦР |
| Токсоплазма / Toxoplasma gondii ПЦР |
| Микроскопическое исследование окрашенного мазка (бактериоскопия) |
| Посев на микрофлору и определение чувствительности к антибиотикам |
| Посев ликвора на менингококк |
| Посев на грибы рода кандида и определение чувствительности к антимикотическим препаратам |
| Посев на анаэробную микрофлору и определение чувствительности к антибиотикам |
| Посев на гонококк и определение чувствительности к антибиотикам |
| Серологическая диагностика клещевого боррелиоза методом иммуночипа (кровь + СМЖ) |
| Энтеровирус / PHK Enterovirus ПЦР |
| Вирус Варицелла-Зостер (возбудитель опоясывающего лишая) / Varicella-Zoster ПЦР |
| Аденовирус / Adenovirus (группы В, С, Е) ПЦР |
Исследование ликвора помогает провести дифференциальную диагностику между нейроинфекцией и демиелинизирующим заболеванием, нейросаркоидозом, нейролейкозом и т.д. Исследование ликвора помогает диагностировать нейроборрелиоз в сомнительных случаях. Также возможно исследование ликвора на наличие олигоклональных антител Igg для диагностики рассеянного склероза.
Проведение люмбальной пункции. Люмбальная пункция – это метод получения ликвора для лабораторного исследования. Более подробную информацию о люмбальной пункции Вы можете узнать здесь.
Для выполнения люмбальной пункции нам могут понадобиться:
МР-томография головного мозга. Если у Вас есть снимки головного мозга давностью не более 3х месяцев, пожалуйста, принесите их в клинику
Это важно для Вашей безопасности: возможны риски.
Осмотр врачом неврологом. Врач, который будет делать люмбальную пункцию, должен точно знать показания к этому исследованию в Вашем случае и понимать возможные риски.
Показания к анализу на онкомаркеры
Ткани раковой опухоли в период активного роста поглощают питательные вещества и выделяют продукты распада, многие из которых токсичны. Эти процессы отражаются на здоровье человека, вызывая характерную симптоматику.
Любой сбор анамнеза начинается с опроса пациента. Доктора могут насторожить следующие изменения в самочувствии:
- резкое снижение массы тела без видимых причин;
- повышенная утомляемость;
- отказ от пищи;
- постоянные или периодические боли;
- частая слабость;
- субфебрильная температура тела (от 37,1 до 38,0 °C на протяжении долгого времени).
Отражается онкологическая патология и на результатах стандартных исследований крови. Общий анализ может выявить рост СОЭ, падение лейкоцитов либо гемоглобина. Негативные изменения отмечаются также в «биохимии» крови.
Для злокачественных новообразований характерно понижение содержания белков, ускорение свертываемости крови, повышение СОЭ.
Подобные результаты исследований сами по себе не говорят о росте патологически измененных клеток, но выступают поводом для дополнительного обследования. В том числе, сдачи анализов на онкомаркеры.
Исключения составляют люди из групп риска, которым эту процедуру рекомендовано проводить регулярно.
К таковым относят пациентов:
- с наследственной предрасположенностью (если рак диагностировался у родственников до второго колена);
- по возвращении из мест катастроф техногенного характера;
- пережившим значительную интоксикацию;
- при наличии доброкачественных опухолей;
- проживающим в населенных пунктах с плохой экологией.
Мужчинам после 50 лет тест на ПСА желательно делать ежегодно, для своевременного обнаружения изменений в деятельности предстательной железы. Также анализ показан тем, у кого рак уже диагностирован. Исследования назначают не только пациентам, проходящим лечение, но и успешно излечившимся. Это позволяет купировать возможные рецидивы болезни. Повышает вероятность получения точного результата предварительная подготовка человека к анализу.
Что такое онкомаркеры
Онкомаркеры – это специфические биомолекулы, продуцируемые патологически измененными раковыми клетками. Чаще они представляют собой белковые соединения, но могут иметь иную природу: ферментарную, гормональную либо рецепторную. Большинство таких маркеров синтезируют и здоровые клетки организма, но в гораздо меньших количествах.
Впервые термин «онкомаркер» был введен в 60-х годах прошлого века отечественными учеными Гарри Абелевым и Львом Зильбером. Проводя исследования, они обнаружили, что повышение белка АФП, вырабатываемого плацентой во время беременности, характерно для злокачественных новообразований печени. Этот маркер стал первым включенным в клиническую практику опухолевых исследований.
Сегодня выявлены более двух сотен видов специфических соединений, но анализу подлежат только около двадцати.
Маркеры обнаруживаются в различных биожидкостях на начальных стадиях образования злокачественных клеток, в доклинической (бессимптомной) стадии формирования опухоли. Соединения подразделяются на два вида. Маркеры высокой специфичности с большой долей вероятности выявляют определенное заболевание, низкой специфичности — характерны для ряда различных патологий.
По вероятной локализации опухоли специалисты выделяют онкомаркеры:
- молочной железы;
- семенников;
- мочевого пузыря;
- поджелудочной железы;
- печени;
- пищевода;
- желудка;
- щитовидной железы;
- легких;
- кожных покровов;
- предстательной железы;
- яичников;
- матки;
- кишечника.
Врачи неоднозначно относятся к такой классификации. Это связано с тем, что идеального маркера к настоящему моменту не выявлено. Ни один из них не обладает 100% специфичностью, позволяющей однозначно вычленять рак конкретного органа.
Как сохранить клеща?
Вынутого паразита следует поместить в сосуд с плотной крышкой, положив туда же смоченную водой ватку и убрать в холодильник. Хранить емкость дольше 24 часов не рекомендуется. Для микроскопического анализа клеща желательно доставить в медицинское учреждение живым. Для ПЦР-метода могут использоваться даже части кровососа, однако такой способ диагностики применяют нечасто.
При обращении в лабораторию следует уточнить возможность одновременного проведения анализа не только на энцефалит, но и на боррелиоз. Поскольку сданного паразита обратно не вернут, вы не сможете отнести его в другое учреждение для повторного исследования.
Новые и альтернативные методы диагностики ВИЧ
Недавно, сотрудниками Питтсбургского университета был разработан новый высокочувствительный тест для обнаружения скрытых вирусов – тест TZA. Для его проведения требуется меньше времени и крови пациента. Принцип действия TZA сводится к поиску гена, который активируется только при репликации вируса. Несмотря на то, что разработчики уверены в эффективности теста, большинство специалистов склоняется к тому, что TZA не сможет заменить существующие методы диагностики полностью, поскольку он характеризуется иным механизмом действия и не подходит абсолютно каждому ВИЧ-инфицированному пациенту.
О чем говорит отклонение от нормы
В онкологии по количеству специфических белков диагностируют стадию заболевания, по их разновидности — вероятное место локализации новообразования.
Кроме рака соединения обнаруживаются при наличии в организме кист, инфицирований, воспалительных процессов, иных доброкачественных патологий.
Внимание: в небольшом количество онкомаркеры присутствуют в крови здоровых людей.
Приведем данные о норме содержания подобных веществ в организме и предполагаемых проблемах при обнаружении отклонений от нее.
| онкомаркер | максимальное нормативное значение | вероятное расположение опухоли | возможные прочие заболевания |
| ПСА | 4 нг/мл | предстательная железа | инфекционный простатит; аденома. |
| СА-125 | 30 МЕ/мл | женская репродуктивная система; поджелудочная железа; ЖКТ; дыхательные органы (редко). | эндометриоз; адемомиоз; воспаления половых органов; заболевания печени. |
| ХГЧ | для мужчин — 2,5 МЕ/мл; 5 МЕ/мл — для женщин | плацента; яичники; яички. | |
СА-242 | 30 МЕ/мл | поджелудочная железа; прямая и толстая кишки. | воспаления ЖКТ; панкреатит. |
| РЭА | 5 нг/мл | предстательная, щитовидная либо молочная железы; желудок; печень; костная ткань; репродуктивная система; желудок. | патологии печени; полипоз кишечника; патологии поджелудочной железы; болезнь Крона; туберкулез; пневмония; муковисцидоз. |
| Cyfra 21-1 | 3,3 нг/л | мочевой пузырь; бронхи; лёгкие; средостение. | воспаления почек или печени; фиброзы тканей легких. |
| СА-19-9 | 30 МЕ/мл | печень; желчный пузырь; желудок; мочевой пузырь; половая система. | холецистит; холангит, желчнокаменная болезнь; муковисцидоз. |
| СА-15-3 | 38 МЕ/мл | молочная железа; ЖКТ; печень; женские половые органы (поздняя стадия). | цирроз; доброкачественная опухоль груди; аутоиммунные процессы. |
| Б-2-МГ | от 670 до 2140 нг/мл | система кроветворения | аутоиммунные патологии; воспалительные процессы; печёночные заболевания; почечная недостаточность. |
| CA 72-4 | 6,9 Ед/мл | желудок; яичники; матка; поджелудочная или молочная железы. | гинекологические воспаления; кисты; цирроз; аутоиммунные отклонения. |
Отдельно следует отметить маркер АФП. В гинекологии он применяется для оценки состояния течения беременности. В онкологии — сигнализирует о возможном развитии рака печени, яичников, молочной железы, бронхов и легких, ЖКТ.
Для беременных норма АФП по неделям следующая:
- до 12 — менее 15 Ед/мл;
- 13-15 — от 15 до 60 Ед/мл;
- 15-19 — от 15 до 95 Ед/мл;
- 20-24 — от 27 до 125 Ед/мл;
- 25-27 — от 52 до 140 Ед/мл;
- 28-30 — от 67 до 150 Ед/мл;
- 31-32 — от 100 до 250 Ед/мл.
Внимание: превышение указанных показателей может свидетельствовать о патологиях в развитии плода.
Кроме того, повышенный АФП — признак гепатита или цирроза.
На основании данных, приведенных в таблице можно сделать вывод, что отклонения в показателях того или иного онкомаркера говорит о вероятности развития ряда различных заболеваний. Основываясь только на содержании в крови специфических белков поставить диагноз не представляется возможным. Чтобы подтвердить (либо опровергнуть) наличие раковой опухоли в организме потребуются дополнительные диагностические процедуры.
Показания к проведению анализа
Анализ крови на гельминты, прежде всего, назначается по симптоматическим жалобам пациента:
- интенсивное опорожнение кишечника (диарея);
- рефлекторный выброс содержимого желудка (рвота);
- снижение массы тела без изменения рациона;
- болезненное пищеварение (диспепсия);
- субфебрильная (3738С) и фебрильная (3839С) температура тела;
- метеоризм и отрыжка;
- боли в области брюшной полости;
- полифагия (повышенный аппетит);
- аллергические кожные проявления;
- гипоактивность на фоне нестабильного психоэмоционального состояния.
Исследование входит в список анализов, результаты которых необходимо представить при поступлении ребенка в школу и дошкольное воспитательное учреждение. Анализ на глисты в обязательном порядке сдают:
- медицинский персонал;
- воспитатели и нянечки детсадов;
- работники предприятий торговли и общественного питания;
- животноводы.
Проверка на гельминтоз проводится у детей при эпидемических вспышках паразитоза в детских садах, образовательных учреждениях.
Врач может назначить исследование на возможное заражение паразитами по результатам общего клинического анализа (ОКА) крови, в котором показатели эозинофилов и лейкоцитов значительно превышают установленные нормы.
Гельминтоз чаще фиксируется у детей, чем у взрослых, поэтому в профилактических целях рекомендуется исследовать кровь на наличие паразитов у ребенка после летнего отдыха.
Когда проводится анализ
Если на теле обнаружен клещ, проверка на инфекционные заболевания обязательна. Насекомое можно отнести в лабораторию в день заражения. Если такой возможности нет, стоит обратиться к врачу и сдать кровь не менее чем через неделю после укуса. Оптимальный срок – с 11-ого по 14-й день.
Стоит обязательно обратиться к врачу раньше срока, если есть следующие симптомы:
- головная боль;
- быстрая утомляемость;
- боль в мышцах;
- светобоязнь;
- снижение или увеличение температуры тела;
- тошнота и рвота;
- затруднения в дыхании;
- галлюцинации.

Нужно вовремя показать врачу ребенка, которого укусил клещ. У детей слабая иммунная система, которая может не справиться с вирусом.
Как не допустить укуса клеща
Соблюдение простых правил при походах в лес поможет избежать нападения кровососа и, как следствие, инфицирования опасными вирусами:
- использование индивидуальных средств защиты: репеллентных и акарицидных препаратов в виде спреев и аэрозолей для человека, ошейников и капель для животных;
- использование одежды светлых тонов — на ней проще вовремя заметить паразита;
- верхнюю одежду следует заправлять в брюки, концы брюк — в носки и сапоги;
- шею и голову нужно закрывать косынкой или капюшоном;
- во время прогулки нужно проводить периодические осмотры на предмет наличия на теле и одежде клещей.
Примеры клещей.














![Анализ крови на кортизол [сдать, подготовка и расшифровка]](https://grizun-off.ru/wp-content/uploads/a/4/1/a417f06483e2e7c008745fd9d80c63b0.jpeg)