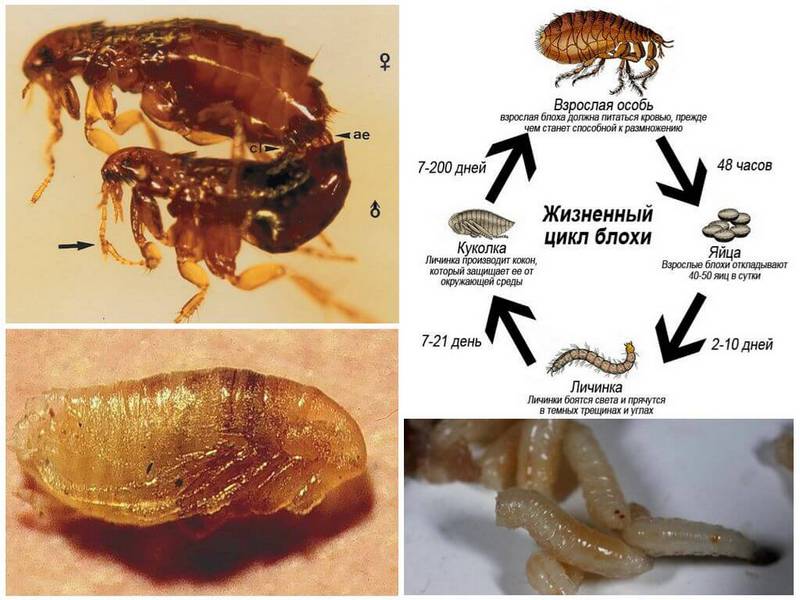
Особенности жизнедеятельности блохи
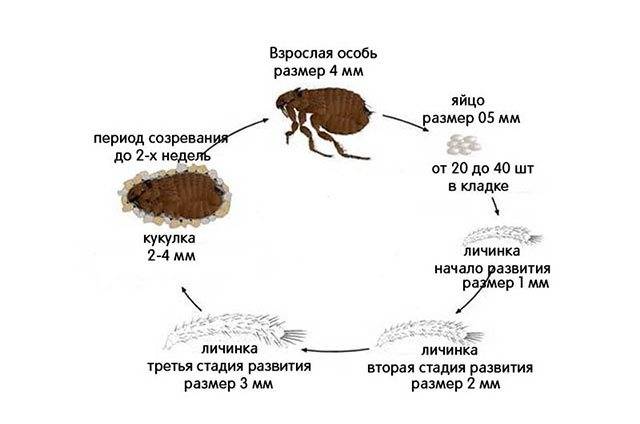
Насекомое питается кровью животных, людей. Причём только половозрелые особи. Личинки едят фекалии взрослых кровососов и органические частицы. Напитавшись, паразит оставляет свою жертву и подыскивает другой объект. В отсутствии пищи блоха может жить до 30 дней. Насекомые являются переносчиками опасных инфекций, включая глистные инвазии. Имаго — взрослые насекомые могут обитать в квартирах или домах по несколько месяцев. Они находятся весь период в виде куколки.
В заброшенных помещениях паразиты не погибают, блохи без проблем существуют, без питания. Почувствовав вибрации пола, шаги человека или животного, выходят на охоту. Оптимальными условиями для развития и жизни насекомых, является подходящая температура — 15-27 градусов и влажность — 75-100%. При какой температуре блохи погибают, эти параметры страшны и личинкам. Если температура понижается, а влажность меньше 70 % развитие прекращается и они погибают.

Массаж
При лимфостазе — это основа лечения. Одинаковой эффективностью обладают аппаратное и ручное воздействие на глубокие слои и крупные кровеносные сосуды. Самостоятельно массировать руку или ногу не удастся при отеке. Проработку застоя начинают от паховой области или зоны подмышки, что физически трудно сделать больному самому. При склонности к скоплению лимфы и межтканевой жидкости, отеке пройдите курс массажа у специалиста.
После первого сеанса через 1 час вы замените, что пораженная конечность уменьшилась в размерах, по телу могут пройтись приятные «мурашки», покалывание. Это сигнал, что застой жидкости и лимфы, отек спадает. Во время сеанса массажист охватывает кольцом из пальцев руку или ногу, медленно прогревает и прорабатывает глубокие слои тканей. Лимфостаз нижних конечностей или рук можно проработать массажной щеткой или валиком. И сосуды укрепите, и уберете застой, отек. Участки с крупными варикозными узлами, трофическими язвами и другими нарушениями целостности кожного покрова обходят. Если во время сеанса появился дискомфорт, то занятие прекращают.
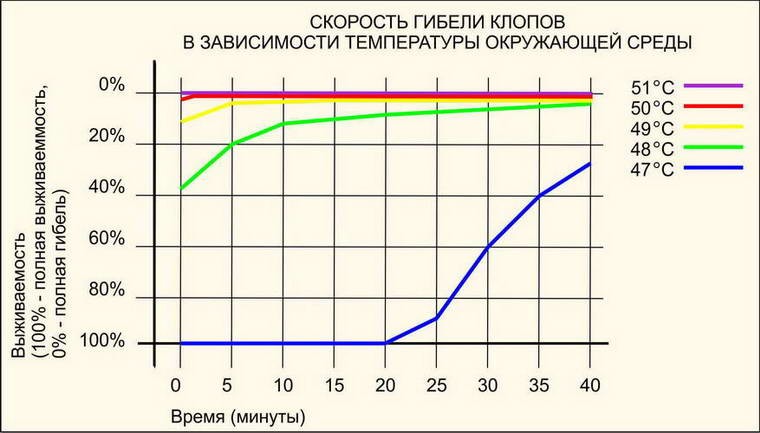
При какой температуре гибнут блохи
Блохи – маленькая часть огромного мира насекомых. Как бабочки, стрекозы, кузнечики, жуки, муравьи, они боятся мороза. Однако, облюбовав квартиры, легко переносят зимний сезон в теплом помещении (часто они селятся в подъездах или подвалах). При опускании столбика термометра ниже -5ºС насекомые ощущают дискомфорт, начинают медленно замерзать, теряют способность к дальнейшему размножению. В неприятных климатических условиях кровопийцы выдерживают около 5 – 6 часов, затем погибают.
 При какой температуре гибнут блохи
При какой температуре гибнут блохи
Более опасной оказывается температура ниже -15ºС. Кровопийцы, находящиеся в складках одежды, моментально становятся неподвижными. Побыв на морозе недолго, в помещении могут оклематься. Спустя час, гибнут.
Не комфортно живется паразитам при некоторых плюсовых температурах. Жара мелким насекомым вредна. Поднимается столбик термометра выше +40ºС, начинают медленно терять способность к выживанию.
Читайте так же: Поможет ли чемеричная вода от блох для домашних животных
Какая температура смертельна для яийц блох
Блох удастся одолеть после уничтожения в жилище последнего яйца и мелких личинок. Попасть инсектицидом на маленькое яичко длиной около 1 мм практически невозможно, а разрушить его морозом, кипяченой водой, зная, при какой температуре погибают яйца блох, вполне реально.
 Яйца блох
Яйца блох
Сверху яйцо покрыто защитной оболочкой, способной выдерживать температуры до +45ºС. Жара свыше разрушает яйца. Они теряют жизнеспособность, личинки из них вылупиться не смогут.
Не переносят крохотные яйца и морозов. При температуре -15ºС они не уцелеют. Однако необходимо пробыть на морозе 2 – 3 часа.
Вам может быть интересно: Дельцид от блох – для обработки помещений и животных
Как выбрать оптимальную температуру для уничтожения блох
До появления инсектицидов нашли проверенный способ борьбы с блохами в жилище. Зимой, при сильном морозе, хозяйки отворяли двери настежь, выводили членов семейства в соседнюю избу, выстуживали помещение. За 2 – 3 часа блохи, яйца, личинки погибали.
В январе – феврале, когда мороз трещит, кусается, предлагается во двор вынести лежанку животного, ковры, одежду, чтобы «очистить» домашнюю утварь от отложенных яиц, личинок. После вымораживания необходимо обязательно вытрясти вещи, чтобы оцепеневшие паразиты остались во дворе.
Применение парогенератора против блох
Гораздо проще с насекомыми, личинками, яйцами бороться высокой температурой. Обработать котенка, небольшого щенка кипятком нельзя, а прокипятить одежду можно, облить кипятком или горячей водой плинтуса, мебель. Помогает убрать паразитов из одежды, одеял, штор обычная стирка в машинах
Важно установить соответствующий режим при температуре 60 – 90º. При постирушке паразиты вымрут
Работает за счет нагревания тэном воды, преобразующейся в пар. Струя горячего пара направляется в точки, где предположительно обитают насекомые, отложены яйца и личинки. Необходимо подержать несколько минут, направив на объект, дожидаясь гибели паразитов. Чем выше мощность используемого парогенератора, тем эффективнее действие против насекомых. Самыми практичными считаются приборы, используемые санитарными службами.
Обрабатывая помещение парогенератором, необходимо выполнять ряд условий:
- температуру выставлять выше +50ºС;
- начинать обработку после мытья домашних питомцев;
- кроме поверхностей придется тщательно обработать одежду, хранящуюся в шкафах;
- избегать попадания горячего пара на поверхности, покрытые лаком, не выдерживающие влаги.
Читайте по теме: Как избавиться от блох с помощью уксуса
Заключение
Помните, блохи обитают не только среди грязи, скопления мусора. Они ненавидят чистоту, холод, жар. Бороться с кровососами можно доступными способами, не применяя химические агрессивные средства.
Как диагностируют хламидиоз: анализы на хламидии
На сегодняшний день разработано несколько эффективных методов диагностики хламидиоза, которые позволяют определить наличие инфекционного возбудителя даже в случае присутствия его в пробе в минимальных количествах. В качестве исследуемого материала могут применяться мазок, соскоб с поверхности половых органов, кровь, семенная жидкость и т.д. В медицинском центре Диана с целью диагностики хламидиоза не применяются экспресс-тесты, которые предоставляют ложные результаты.
Основные и наиболее высокоэффективные методики.
- Реакция иммунофлюоресценции (РИФ);
- Иммуноферментный анализ (ИФА);
- Полимеразная цепная реакция (ПЦР);
- Посев на хламидии.
Стремясь к максимальной точности и информативности, предпочтение отдается высокотехнологичным методикам:
Иммуноферментный анализ крови (ИФА)
Методика позволяет достаточно точно установить стадию заболеваний и хламидийное происхождение, а также наличие микроорганизмов в других органах не относящихся к мочеполовой системе. Имеет сравнительно высокую точность исследования – до 60%. Может результативно проводиться только после начала выработки специфических антител к хламидиям – через 5-20 дней с момента инфицирования.
Это связано с тем, что ИФА и РИФ – иммуноферментный анализ и исследование реакции иммунофлюоресценции направлены не на выявление самого возбудителя хламидиоза, а на обнаружение специфических антител к данному конкретному антигену. Этого добиваются путем контролируемого образования комплексов антиген-антитело, которые в случае с методом РИФ мечены флуоресцентным веществом, что делает образовавшиеся комплексы светящимися. Это облегчает их обнаружение при микроскопическом исследовании материала.
В ходе исследований определяется концентрация антител групп IgM, IgA, IgG вырабатываемых организмом при защите от хламидийной инфекции на разных стадиях инфицирования организма. Исследование занимает достаточно немного времени и стоит недорого.
Полимеразная цепная реакция (ПЦР)
Метод ПЦР имеет высокую эффективность, и позволяет со 100% вероятностью говорить о том, есть хламидии в организме или их нет. Исследование основано на технологии выявления ДНК хламидий во взятом образце – соскоб с уретры, секрет предстательной железы, эякулят, осадок мочи, слюна, кровь и другие биоматериалы. Определение результатов, в зависимости от используемого оборудования занимает до 3 дней.
Запуская реакцию дублирования отрезков ДНК, специалист может за короткий временной промежуток получить генетическую цепочку инфекционного возбудителя в миллион раз удлиненную в сравнении с первичным отрезком. Это позволяет со стопроцентной точностью идентифицировать хламидии.
Посев на хламидии
Микробиологическое исследование имеет 90% точность в выявлении хламидий в организме.
Посеяв образец биологического материала на специальную питательную среду и создав благоприятные условия для размножения и роста, через некоторое время удается получить полноценную колонию возбудителя. Идентифицировать инфекцию в этом случае несложно простым микроскопическим исследованием. Преимущество этой методики заключается в возможности постановки проб чувствительности возбудителя к различным антибиотикам. Это позволяет выбрать наиболее эффективный препарат для лечения хламидиоза.
Управление температурой в инкубаторе для оптимального развития
Как описано выше, развитие жизнеспособного цыпленка — это процесс разделения и роста клеток, контролируемый температурой инкубации, обеспечиваемой курицей-несушкой при естественной инкубации. Для подражания данным условиям во время искусственной инкубации, абсолютно критическим фактором является четкий контроль температуры в инкубаторе. В коммерческом инкубаторе яйцо окружено множеством других яиц, находящихся на той же стадии развития — все из которых должны быть нагреты для начала эмбрионального разделения и активизирования дальнейшего развития. В течение первой недели инкубации компания Pas Reform допускает среднюю разницу температуры яичной скорлупы между лотками в 0.1°С — а также поддержание гомогенного распределения температуры является нашей целью, так как разброс вывода определяется любым колебанием температуры в данный период обогрева.
Вместе с ростом эмбриона увеличиваются и показатели обмена веществ, что сопровождается увеличение выработки тепла. Следовательно, модель температуры яичной скорлупы показывает увеличение к концу периода инкубации (Рисунок 1).
Например, температура эмбриона в отдельно взятом яйце индюшки повышается до 38.4°С на 23-й день, в то время как температура яичной скорлупы соответствует температуре эмбриона на несколько низшем уровне в 38.3°С. Температура воздуха вокруг данного отдельно взятого яйца колеблется между 37.5-37.8°С, так что в данном случае тепло, произведенной отдельно взятым яйцом, удаляется эффективно.
Однако в инкубаторе каждое оплодотворенное яйцо производит метаболическое тепло на одинаковом уровне с остальными, что и будет в корне воздействовать на повышение температуры воздуха в лотке вокруг яиц до неприемлемо высокого уровня без применения охлаждения.
В современных инкубаторах для яиц охлажденный воздух движется между яйцами для предотвращения эффекта перегрева, и. таким образом, для оптимизации вывода и качества цыплят приемлема средняя разница в температуре яичной скорлупы внутри каждой секции в 0.25°С в течение последней недели в инкубационном шкафу.
Особенности лечения и показания к госпитализации
При появлении первых симптомов ветряной оспы необходимо обратиться к врачу для постановления диагноза и назначения лечения. Не следует самостоятельно заниматься лечением вирусной инфекции.
Лечение инфекции чаще всего состоит из следующих пунктов:
- Нормализации температуры тела;
- Устранение зуда и жжения;
- Антисептическая обработка сыпи;
- Специальная диета;
- Употребление медикаментов для повышения защитных функций организма.
Чаще всего заболевание лечится в домашних условиях, исключение могут составлять только сложные случаи, которые сопровождаются очень высокой температурой и гнойными поражениями кожи.
Медикаментозное лечение
Медикаментозное лечение состоит из использования следующих препаратов:
- Жаропонижающие лекарственные средства для нормализации температуры тела и устранения жара. Обладают обезболивающим эффектом и снимают отечность кожи;
- Антигистаминные препараты снимают неприятные симптомы зуда и отечности кожи;
- Седативные препараты применяются в случаях повышенной капризности ребенка;
- Подсушивающие вещества для наружного использования, обладают антисептическим свойством и препятствуют расчесывание образований.
При использовании препаратов необходимо исходить от возраста ребенка и симптомов, которые сопровождают заболевание.
Для детей до года
Для детей грудного возраста наиболее часто назначаются следующие препараты:
- Нурофен сироп – снижает высокую температуру и устраняет жар, используется в случае необходимости не более двух раз в сутки. Разрешено использовать с возраста 3 месяцев. Средняя цена препарата 300 рублей;
- Супрастин – обладает антигистаминным эффектом, снимает отечность и зуд. Рекомендовано использовать по достижению 6 месяцев, по четвертой части таблетки раз в сутки, курс лечения три дня. Средняя стоимость 120 рублей;
- Зеленка для наружного использования подсушивает образования и снижает дальнейшее распространение заболевания на здоровых участках кожи. Наносится два раза в сутки, средняя стоимость 30 рублей;
- Ацикловир мазь — при ветрянке у детей применяется 6 раз в день, каждые 4 часа. Длительность применения 5 дней. Наносить ее нужно только на язвы с жидкостью. Это связано с тем, что препарат создает плотную пленку, которая не позволит дышать коже. Стоимость от 20 рублей;
- Нотта – капли, которые принимаются при повышенной беспокойности ребенка, детям до 1 года использовать по 1 капле на столовую ложку воды или молока. Средняя стоимость 590 рублей;
При необходимости рекомендовано использовать успокоительные чаи с мелиссой и мятой для снятия повышенной капризности ребенка.
У детей после года
Помимо препаратов, предназначенных для грудничков, для детей после года могут быть использованы другие препараты.
Самые назначаемые из них:
- Ибупрофен — для снижения температуры тела, дозировка рассчитывается индивидуально для каждого ребенка в зависимости от веса. Используется не более двух раз в сутки. Средняя стоимость 160 рублей;
- Диазолин — препарат с анальгезирующим и седативным действием, которое можно давать детям от двух лет. Суточная доза для детей от 2 лет составляет 50-100 мг, для детей от 5 до 10 лет – 100-200 мг. Средняя стоимость 50 рублей;
- Тавегил — от 1 года можно использовать сироп, который принимается 2 раза в сутки – утром и перед сном в дозировке, указанной в инструкции. В виде таблеток разрешен детям с 6 лет, суточная доза должна составлять 0.5 – 1 таблетки, которая принимается либо перед сном, либо во время завтрака. Средняя цена 190 рублей;
- Фенистил гель – обладает успокаивающим эффектом и устраняет отечность – используется один раз в день, курсом до 5 дней. Средняя стоимость 350 рублей;
- Виферон – противовирусное средство используется раз в сутки перед сном, курс лечения не более 7 дней. Разрешено использовать с возраста 6 месяцев. Средняя стоимость 290 рублей;
- Нервохель – успокоительный препарат, детям от 1 года до 3-х лет принимать по 1/2 таблетки в день, преварительно истолочь, от 3-х до 6 – 3/4 таблетки в день, после 6 лет по 3 шт. ежедневно. Средняя цена 400 рублей.
При необходимости можно воспользоваться перекисью водорода для точечного нанесения на сыпь, такой метод помогает подсушивать образования и обладает антибактериальным эффектом.
Очень часто врачи назначают дополнительно использовать салициловую мазь, которая обладает антибактериальным эффектом и устраняет воспаление. Однако такой вид лечения используется только после достижения трех лет, курсом не более 5 дней.
Обзор
Чесотка — это заразное кожное заболевание, возбудителем которого является микроскопический чесоточный клещ (зудень), проделывающий ходы в коже.
Основной и, нередко, первый признак чесотки — сильный зуд, обостряющийся ночью. Также на коже появляется сыпь в местах, где клещи проделывали ходы. Ртом и передними конечностями они прорывают ходы в верхнем слое кожи (эпидермисе). Клещи-самцы передвигаются между чесоточными ходами в поисках партнера для спаривания. После спаривания самец погибает, а самка начинает откладывать яйца. Через 3-4 дня вылупляются личинки и вылезают на поверхность кожи, где достигают полового созревания через 10–15 дней. Самцы остаются на поверхности кожи, а самки прогрызают новые ходы. Затем цикл повторяется. Если чесотку не лечить, жизненный цикл клещей может повторяться бесконечно. Чесоточных клещей не смыть ни мылом, ни горячей водой, а также не соскрести с кожи.
Чесоточные клещи предпочитают жить в теплых местах: в складках тела, между пальцами, под ногтями, в ложбинке под ягодицами или грудью, в паху. Они также могут прятаться под ремешком часов, браслетами или кольцами. Излюбленными местами чесоточного зудня у маленьких детей также являются подошвы ног и ладони.
Как правило, чесоточные клещи передаются при длительном кожном контакте либо во время полового акта с зараженным человеком. Наиболее активны клещи ночью, поэтому в это время суток, в одной постели наиболее вероятно заражение. Вероятность заболеть при кратковременном контакте, например, при рукопожатии или объятиях, низка.
Клещ может выживать вне человеческого организма в течение 24–36 часов, что делает возможным заражение через одежду, полотенце или постельное белье, хотя такие случаи редки. Заболевание может быстро распространяться, так как в течение некоторого времени люди обычно не знают, что заражены. С момента заражения до появления первых симптомов чесотки может пройти до 8 недель. Это называется инкубационным периодом.
Чесотка широко распространена в густонаселенных областях с ограниченным доступом к медицинскому обслуживанию и чаще всего встречается в следующих тропических и субтропических регионах:
- Африка;
- Центральная и Южная Америка;
- северные и центральные регионы Австралии;
- острова Карибского бассейна;
- Индия;
- Юго-Восточная Азия.
В развитых странах вспышки чесотки иногда случаются в местах большого скопления людей, например, в школах, детских садах и домах престарелых. Чаще это происходит зимой. Возможно, потому что в это время года люди проводят больше времени в помещениях и ближе друг к другу.
Назвать точное число случаев заболевания чесоткой сложно, так как многие люди не обращаются к врачу, а лечатся дома при помощи лекарств, продающихся без рецепта. Или врачи лечат чесотку без специальной регистрации, не сообщая об этом в органы санитарного надзора. Согласно официальной статистике в России чесоткой болеют 65-85 человек на 100 тысяч. Однако по результату анализа фармацевтического рынка противочесоточных препаратов в аптеках продается в 50-57 раз больше.
Чесоткой может заразиться кто угодно, но некоторые более подвержены заболеванию из-за близкого контакта с большим количеством людей. Группы риска:
- дети — вспышки чесотки случаются в школах и детских садах;
- родители — из-за близкого контакта с зараженными детьми;
- пожилые люди, живущие в домах для престарелых;
- люди, ведущие активную половую жизнь.
Симптомы лимфостаза, фото
У каждой из стадий лимфостаза нижних конечностей есть свои симптомы (см. фото).
Различают три уровня развития патологии:
- Легкий отек (лимфедема). Отечность регулярна, проходит к утру, после отдыха, увеличивается от физической нагрузки. Соединительные ткани не разрастаются, кожа бледная, легко прощупывается, образует складку при пальпации. В холодное время может совсем исчезать. На этом этапе нет необратимых изменений.
- Необратимый отек (фибридема). Отечность не проходит, появляется боль, кожа плотная, при пальпации остается след от надавливания, ноги легко утомляются. На месте поражений возникают судороги, кожа не собирается в складку, постепенно кожа темнеет.
- Слоновость. Соединительная ткань под кожей сильно разрастается, кожа синюшная, грубая, натянута. Отеки сильно болят, нога напоминает конечность слона, утолщаясь все больше. Появляются язвы, некротические процессы, воспаления. Конечность постепенно все больше деформируется, суставы не сгибаются.
Лимфостаз ног может развиваться первично или вторично. Первичная лимфадема характеризуется сбоями в работе лимфатической системы, вызванными врожденными пороками лимфатических путей и поражает либо одну, либо обе конечности. Первичные проявления лимфостаза проявляются уже в детстве и прогрессируют в дальнейшем.
Вторичный лимфостаз развивается в результате травмирования ног или развития приобретенных заболеваний изначально правильно сформированной лимфатической системы.
Осложнения чесотки
Вследствие сильных расчесов иногда происходит бактериальное инфицирование первичных элементов, после чего проявляется пиодермия. В некоторых редких случаях данное состояние приводит к постстрептококковому гломерулонефриту либо к ревматическому поражению сердца. При пиодермии нередко возникают фурункулы, эктима и абсцессы, которые сопровождаются лимфаденитом и лимфангитом. Также у больных чесоткой может развиться аллергический дерматит либо микробная экзема. Примерно у половины больных чесоткой диагностируются осложнения в виде пиодермии и дерматита.
Кроме того, в более редких случаях могут возникнуть иные осложнения: пиогенная пневмония, панариция, рожистое воспаление, септицемия, регионарный лимфаденит, внутренние абсцессы. У грудных детей может развиться в качестве осложнения чесотки сепсис.
У некоторых больных проявляется нодулярная чесотка, признаками которой является появление синюшно-багровых или коричневатых круглых уплотнений кожи. Такие образования могут не исчезать несколько недель даже при условии отсутствия паразитов.
Кроме того, возможно проявление нетипичных форм чесотки — норвежская чесотка, псевдосаркоптоз, чесотка «чистоплотных».
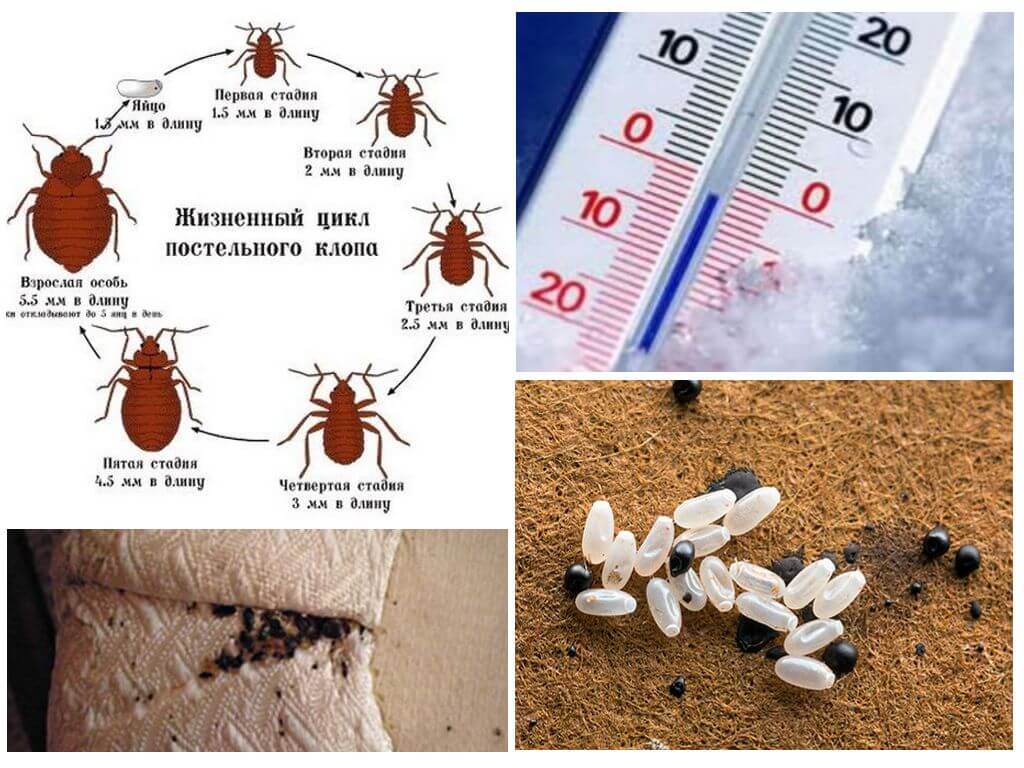
Экстремальные температуры, солнце и вода
Блохи могут жить и нормально развиваться лишь в определенных границах физических условий окружающей среды, выхода за которые они тщательно избегают.
Так, например, блохи боятся холода. Для большинства видов блох, оказывающихся в квартирах (сюда, прежде всего, относятся кошачья, собачья, крысиная и человеческая блоха), температуры около -15°С являются уже некомфортными, при -10° они перестают размножаться.

Соответственно, морозов и в целом холода блохи боятся не меньше, чем отравляющих веществ. Поэтому зимой зараженные блохами помещения полезно регулярно вымораживать. Особенно это актуально для курятников и хлевов.
При какой температуре погибают яйца остриц?
Для борьбы с паразитами существует множество как лечебных, так и профилактических методов. Не маловажным фактором, позволяющих уничтожить гельминтов является температура. Благоприятной средой для развития остриц является +35-40°С с влажностью не менее 70%. Если уровень влажности снижается, то развитие червей останавливается.
Зная, при какой температуре, погибают яйца остриц, можно быстро их уничтожить и предупредить появление. Бороться с паразитами можно как высокими, так и низкими температурами.
Рассмотрим закономерность гибели глистов, их личинок и яиц при низких температурах:
- –40°С – большинство паразитов умрет за 2-3 часа.
- –25°С – взрослые острицы и личинки погибнут за 72 часа.
- –30°С – черви будут уничтожены за 6 часов.
- –18°С (шоковая заморозка в бытовых домашних холодильниках) – продукты питания обеззараживаются в течение 96 часов.
Подобные мероприятия по обезвреживанию продуктов используется в супермаркетах и на крупных продуктовых складах, где мясо и рыба хранятся при низких температурах. Покупая фрукты и овощи, их лучше хранить в холодильнике, чтобы яйца остриц, которые могут быть на их поверхности, потеряли свои инвазивные свойства. Кроме продуктов, низкие температуры эффективны в очистке предметов быта. Так, постиранное белье можно вынести на мороз, а зараженные игрушки предварительно обработать мыльной водой и тоже вынести на свежий морозный воздух.
Не только низкая температура способна уничтожить гельминтов. Паразиты обезвреживаются в процессе приготовления пищи, стирки, глажки утюгом и обработки паром.
- При +70°С паразит и его яйца будут уничтожены в течение 5-20 секунд.
- При +60°С острицы погибают за пять минут.
- При +50°С черви живут не более 10 минут.
Исходя из этого, можно сделать вывод, что стирка белья при +70°С, приготовление рыбной/мясной продукции с помощью жарки, обработка овощей или фруктов кипятком полностью убивает глистов.
[], [], []
Профилактика
Заболеть ветрянкой может абсолютно каждый ребенок, однако меры профилактики смогут снизить риск заболевания и повысить иммунитет:
- Проводить своевременно все необходимые прививки;
- Следить за систематически поступлением в организм ребенка всех необходимых минералов и витаминов, независимо от возраста;
- В периоды обострения необходимо ограничить контакт ребенка с большим количеством детей;
- Следить, чтобы ребёнок ни переохлаждался;
- Следить за чистотой полотенец и других средств личной гигиены;
- Проводить ежедневно генеральные уборки в помещении.
В период обострения рекомендовано пропить специальные витаминные комплексы, которые обладают свойством повышать иммунитет и бороться с различными видами инфекционных заболеваний.