Лечение демодекоза
Процесс лечения демодекоза сложный и длительный — может продолжаться до двух месяцев. Если поражен участок кожи вокруг глаз, за консультацией следует обратиться к офтальмологу, а во всех иных случаях – к дерматологу.
Обычно заболевшему прописывают специальные противоклещевые средства, которые помимо своей основной цели, снимают воспаление, обеззараживают пораженные участки кожи, снижают выработку кожного сала. Лечение подбирается индивидуально и проводится в комплексе.
Для лечения демодекоза применяются противопротозойные, противомикробные средства, глазные капли «искусственная слеза», препараты против эктопаразитозов, различные настойки на основе натуральных компонентов, трав. Также потребуется физиотерапия.
Помимо основного лечения, следует проводить процедуры по уходу за кожей, такие как пилинги и скрабирование (на этапе восстановления). Также рекомендуется изменить ежедневный рацион: исключить вредные продукты (соленья, копчености, сладости, консервы). Помимо этого рекомендуется на время лечения ввести запрет на употребление алкоголя.
Для того чтобы исключить вероятность возникновения заболевания в будущем, нужно соблюсти несколько простых правил:
- если у вас есть домашние питомцы, проверьте их на наличие клещей, при необходимости, проведите лечение;
- преимущественно используйте одноразовые средства гигиены (салфетки, маски, ватные диски); стирайте ежедневно носимую одежду не реже, чем через день;
- забудьте на некоторое время о декоративной косметике;
то, что носите/применяете регулярно (очки, пинцеты, бритвенные принадлежности), протирайте спиртом; - подушки, одеяло, матрас замените на новые (с синтетическим наполнителем).
Если в процессе лечения вы лишились ресниц, после завершения лечения наносите на линию роста ресниц репейное масло.
Сдать анализы на демодекоз и вылечить заболевание можно в частной клинике Диана.
Запишитесь на прием к гинекологу по телефону +7 (812) 528-88-65, закажите обратный звонок или заполните форму записи на странице!
1.Что такое демодекоз и провоцирующие его факторы?
Демодекоз (демодекс, кожный клещ) микроскопический клещ Demodex folliculorum, заселяющий сальные железы кожи и волосяные фолликулы век. Этот паразит чаще всего является причиной проблемной кожи лица и прыщей на теле (спина, грудь, плечи).
Клещ обитает повсеместно, и рано или поздно попадает на кожу любого человека. Однако, заселяется и начинает активно размножаться лишь при определенных условиях:
- повышенная жирность кожи;
- ослабленный иммунитет;
- нарушения обмена веществ;
- нарушения образа жизни, гигиены;
- хронические заболевания, снижающие защитные свойства кожи;
- постоянные стрессогенные факторы.
Паразит Demodex folliculorum имеет продолговатую форму, он почти прозрачен, размер взрослой особи 0,1 – 0,4 мм. Различить его без специальной аппаратуры невозможно. Питается клещ клетками кожи и кожным салом. Живёт паразит всего несколько дней. Особь устроена так, что у неё нет органов выделения. В течение жизни клещ только питается и производит потомство. Затем погибает. Развитие личинки из яйца также занимает 2-3 дня. Таким образом, можно предположить, что интенсивное лечение уничтожает всех взрослых паразитов и отложенных ими личинок за неделю. Однако, на практике всё не так просто. Хроническое течение демодекоза обусловлено постоянным перезаражением человека от собственных же бытовых предметов. Особенно много личинок кожного клеща на полотенцах, наволочках, расческах и массажных щетках для волос, косметике.
Симптомы демодекоза
Продукты жизнедеятельности клеща являются антигенами для организма человека, поэтому он всеми силами пытается уничтожить чужеродные вещества.
Поэтому на лице и теле могут появляться следующие признаки:
Высыпания (множественные крупные акне, гнойные угри);
Бугорки, узелки;
Покраснение;
Расширенные сосуды;
Отеки;
Землистый цвет лица;
Бугристость и шелушение кожи. Они идут параллельно с повышенным выделением себума;
Болезненные ощущения при напряжении мимических мышц;
Зуд и жжение. Эти симптомы проявляются в вечернее и ночное время, после умывания, пребывания на солнце;
Изменение плотности и цвета пораженных участков;
Выпадение волос, ресниц и бровей (при инфицировании волосистых частей);
Покраснение глаз, слезотечение, сухость слизистых оболочек, чешуйки / корки / гнойники на веках у корней ресниц (если паразит распространил свое действие на область глаз).
Клиническая картина
Симптомы специфичны для данной патологии:
- покраснение органов зрения;
- разрастание капиллярной сетки;
- зуд в области глазных яблок;
- отечности, тяжесть век;
- ощущение попадания в глаза мелких посторонних предметов;
- пересыхания слизистой;
- повышенная утомляемость зрительного аппарата.
Чтобы избавиться от дискомфорта, больной часто трет глаза руками, провоцируя усиление неприятных ощущений. После утреннего пробуждения часто не удается широко раскрыть веки, т.к. по краям глазной щели скапливается густое клейкое вещество. Днем выделения приобретают пенистую консистенцию.
Во время болезни изменяется внешний вид глаз. Веки уплотняются, покрываются корочками, при снятии которых возникает ощутимая боль. На ресницах появляются «муфты» – типичные для демодекоза век (глаз) белые наросты. Использование косметики для глаз и лица может усугублять течение болезни, т.к. некоторые компоненты подобных средств ускоряют размножение клещей.
Оглавление:
Кожные образования – это не только косметический дефект, но и сигнал о существующем заболевании. Поэтому не стоит игнорировать их появление. Желтоватые бляшки, единичные или множественные, возникают на верхнем веке и носят название ксантелазмы. Ксантомы выступают на нижнем веке или других участках тела. Это доброкачественные образования, мягкие на ощупь, с характерным цветом. Как правило, перерождения в злокачественные не случается. Диагностируются обычно путём визуального осмотра врача. При необходимости он назначает дополнительные анализы и обследования, чтобы не спутать с опухолями, несущими угрозу здоровью.
Профилактика демодекоза
Поскольку «выгнать» поселившихся и внедрившихся глубоко в кожу клещей сложно и придется потратить на это не один месяц, то рекомендуется принимать все необходимые профилактические меры, чтобы не заразиться демодекозом. Для этого надо:
- Соблюдать личную гигиену, не надевать на себя и не пользоваться чужими вещами.
- Лечить жирную кожу – любимое место обитания демодексов.
- Заботиться о пересушенной коже, увлажнять ее кремами и питательными масками.
- Следить за гигиеной глаз, со всей серьезностью подбирая кремы для век и туши для ресниц.
- Следить за своим питанием и иммунитетом.
- При посещении общественных мест (бань, саун, бассейнов) быть особо внимательным и по возможности ни к чему не прикасаться голой кожей.
- Ограничить себя в солнечных ваннах.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Народные средства
Нетрадиционные средства при лечении офтальмодемодекоза применяют также часто, как и традиционные препараты. Сырьё для эффективных рецептов приобретают в аптеке, а готовят в домашних условиях. К самым действенным народным средствам относят:
Отвар полыни. 40 г травы запаривают в 1 литре кипятка, проваривают на медленном пламени 2-3 минуты и оставляют на 24 часа. После процеживания принимают 6 раз за день по 50 мл. В первые сутки принимают напиток через каждый час, затем – через 2, на третьи сутки – через три часа.
- Компресс из листьев алоэ. Литья растения моют, разрезают и прикладывают мякотью к векам на 10 минут.
Популярен и довольно эффективен отвар коры дуба. 10 г сырья запаривают в стакане кипятка и настаивают полчаса. В процеженном отваре смачивают ватный диск и прикладывают к векам, меняя примочку каждые 10 минут.
Избавиться от клещей и других паразитов, поселившихся на коже и волосяной части тела можно, если начать очищение организма изнутри. Для этого готовят отвар берёзовых листьев. 20 г растения запаривают в стакане кипятка, ждут полчаса, отфильтровывают и принимают по 20 мл трижды за сутки.
Диагностика заболевания
Первое, что нужно сделать, при проявлениях ксантелазмы, это записаться к специалисту на приём.
После визуального осмотра при подозрении на ксантелазму врач проводит диаскопию. Образование придавливается стеклом для обескровливания, чтобы ярче проступила желтизна. Обследования нужны, чтобы отсечь подозрения на злокачественное новообразование, сирингому, эластическуюпсевдоксантому.
Дополнительно назначается анализ крови на липидный спектр.
Необходимо выявить риск развития атеросклероза, инфаркта, гипертонии.
Вносим ясность
Вопрос
Ответ
Возможно ли перерождение ксантелазмы в злокачественное новообразование?
Такое перерождение пациенту не грозит.
Какими осложнениями сопровождается удаление бляшек?
Возможно кровотечение или рубцевание кожи в месте удаления. Это зависит от умения врача и правильного выбора метода.
Происходит ли повторное возникновение?
Да. Для того чтобы этого не случилось, необходимо провести курс специального лечения и постараться устранить провоцирующие факторы.
Кто находится в группе риска?
Женщины, люди с хроническими заболеваниями, возрастная категория старше сорока пяти.
Что может послужить противопоказанием к операции?
Процедуру стоит отложить беременным, при наличии лихорадки, воспалений. Не рекомендуют делать при наличии онкологии и обострении хронических заболеваний.
Стоит ли подвергать себя операционному риску?
Достаточно сравнить фото пациентов до и после операции
Тем более что риски сведены к минимуму.
Что предпринимать для предотвращения данного проявления?
Важно устранить в организме возможные причины нарушения обмена веществ.
При сахарном диабете – коррекционная инсулиновая терапия.
Если сбой в работе щитовидной железы, назначают соответствующие гормоны.
Для нормализации уровня холестерина прописывают лечебное питание, липотропные препараты.
Применение витаминных препаратов.
Возможно для снижения холестерина, помимо лекарств, употреблять отвары, настои растений?
Да. Некоторые растения способствуют этому
Имеют меньше побочных эффектов, чем химические препараты. Но применять можно только строго по назначению врача. Они наряду с другими действиями стимулируют желчеотделение, поэтому при любых нарушениях этих органов возможны серьёзные осложнения.
Какой метод удаления наиболее популярен?
Применение лазера высокоэффективно для любых размеров образования и имеет минимум последствий, так как целостность тканей практически не нарушается. Последнее слово всегда за специалистом.
Несёт ли лазер угрозу глазам?
Лазерный луч точечно воздействует на проблемную зону. Слизистым оболочкам органов зрения ничего не угрожает.
От чего зависит стоимость операции?
Цена на данную услугу продиктована выбранным методом удаления и размером нароста. Чем он больше, тем дороже. Также влияние оказывает категория специалиста и уровень применяемого оборудования.
Причины возникновения демодекоза
Возбудитель демодекоза – угревая железница – считается условно-патогенным микроорганизмом. Обитая в ушных раковинах, протоках сальных, мейбомиевых желез и волосяных фолликулах человека, этот паразит активно питается продуктами метаболизма желез, ороговевшим эпителием, что провоцирует образование пустул, папул, чешуек, корочек, шелушение кожи, выпадение ресниц.
Пусковым фактором возникновения демодекозной инфекции считается нарушение микробиоценоза кожи из-за перестройки нормального функционирования сальных желез и преобладания патогенных микроорганизмов.
Demodex может возникнуть у малышей и подростков с хроническими персистирующими инфекциями (к примеру, с хроническим тонзиллитом, пиелонефритом, глистными инвазиями).
Более подвержены заболеванию дети, которым для лечения основной патологии назначали препараты с иммуносупрессивным эффектом (топические или системные кортикостероиды, цитостатики), применяли лучевую, таргетную, заместительную почечную терапию.
Высока вероятность появления демодекоза в весенне-летний период при чрезмерном облучении солнечным светом.
3.Диагностика болезни
После визуального обследования и беседы с пациентом для уточнения диагноза дерматолог назначает микроскопическое исследование. Материал для анализа берут путём соскоба эпидермиса с поражённых участков кожи. Также рекомендуется подвергнуть анализу ресницы, взятые в разных частях глаз. Экспресс-анализ даёт возможность получить мгновенный результат. В ходе исследования обнаруживаются взрослые особи клеща, их яйца и сброшенные хитиновые оболочки. Чтобы перед дерматологом предстала полная картина плотности заселения кожи клещом, рекомендуется не умываться в течение суток перед обследованием. Значение для постановки диагноза в данном случае имеет не сам по себе факт обнаружения клеща, а численность и активность паразита, о которой свидетельствует количество личинок и яиц.
Схема лечения
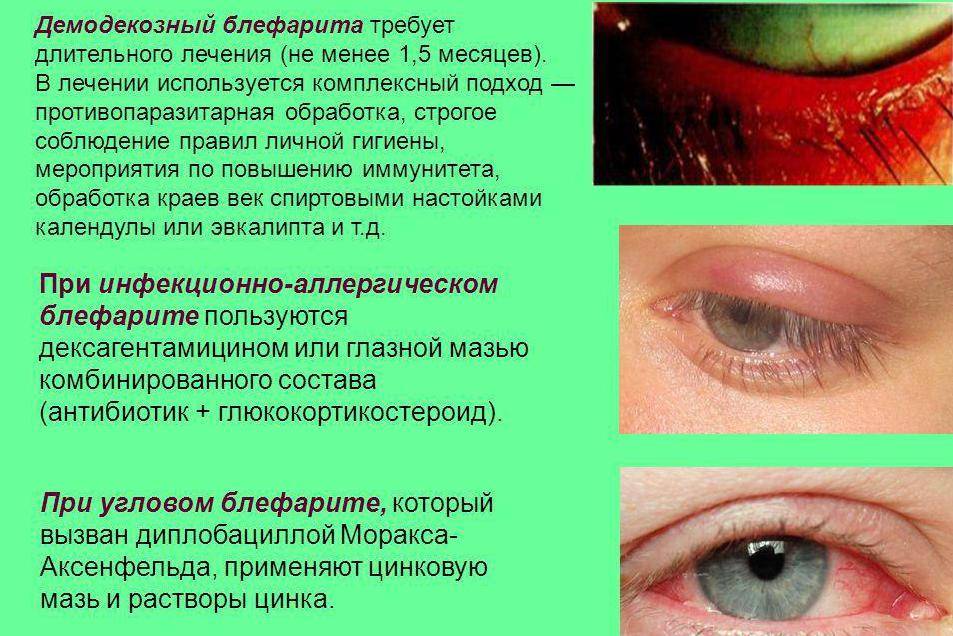
Типичная схема лечения клещевого блефарита век строится на трех базовых шагах:
- Использование теплых компрессов для прогревания желез. Компресс не должен вызывать ожогов кожи. Для достижения необходимого эффекта достаточно держать компресс 5 минут по 4 раза в день.
- Очищение век от шелушений кожи, корочек и других элементов выделения секрета. Проводить его можно с помощью детского шампуня, несколько капель которого растворяется в воде. В этом растворе вымачивается ватный диск, процесс очищения проводится вдоль края век.

Применение антибактериальной мази. Чаще всего используется «Тетрациклин» или комбинированных составы с кортикостероидным веществом (последние можно использовать только короткими курсами). Также используются мази против паразитов, о них будет сказано ниже.
Что такое демодекоз век (глаз)?
При демодекозе поражаются поверхности век и ресниц, и часто начало заболевание на охарактеризовано какими-либо симптомами.
Пациент при этом может не испытывать дискомфортных или болезненных ощущений, но само по себе наличие такого заболевания всегда говорит о нарушениях в эндокринной, нервной или иммунной системах организма.
 Клещ, вызывающий демодекоз глаз (веки), по размерам может быть не более 0,5 миллиметра, а чаще такие организмы – еще меньше.
Клещ, вызывающий демодекоз глаз (веки), по размерам может быть не более 0,5 миллиметра, а чаще такие организмы – еще меньше.
Это затрудняет диагностику заболевания. Иногда в процессе развития демодекоза паразит распространяется на кожные покровы шеи, плеч и спины.
В основном заболеванию подвержены люди старшего и пожилого возраста, у которых начинаются сбои в работе иммунной системы.
Одним из наиболее опасных последний распространения демодекоза являются даже не возможные проблемы со зрением, а поражение наружного слухового прохода.
Важно! В этом случае возможны нарушения слуха, и проблема перестает быть исключительно офтальмологической, требуя вмешательства других специалистов.
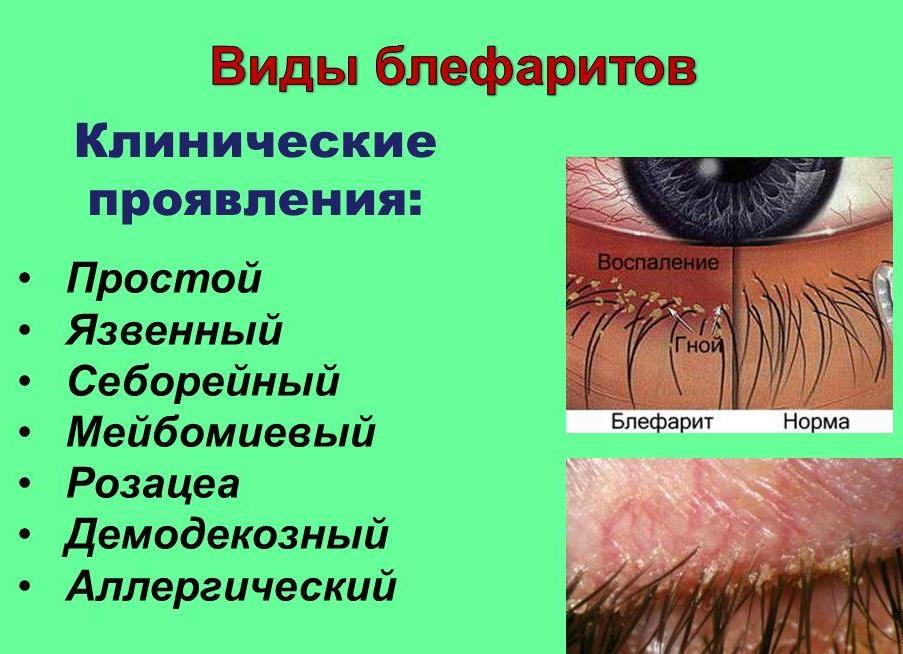
Виды демодекоза
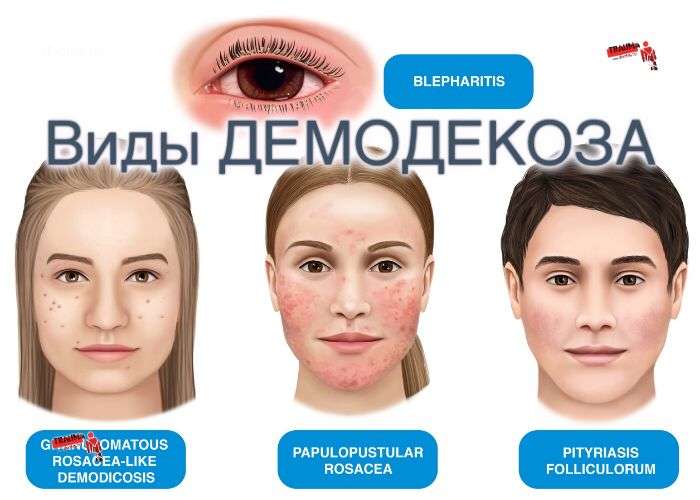
Различают несколько клинических видов демодекоза: по типу паразита (Demodex folliculorum brevis и Demodex folliculorum longus),морфологическим изменениям кожи и причинам появления.
Первичный демодекоз изначально поражает внешне не измененные кожные покровы. Про вторичную форму заболевания говорят, если демодекозная инфекция развивается как осложнение основной дерматологической патологии (дерматиты, экзема, розацеа).
Кожная сыпь при паразитировании подкожного клеща в основном включает в себя следующие морфологические элементы:
- эритематозные;
- папулезно-пустулезные;
- акнеформные;
- гранулематозные.
Заболевание классифицируется и по преимущественной локализации возбудителя на кожных покровах – демодекоз щек, крыльев носа, носогубной складки, подбородка, ушных раковин, век, спины. Атипичными расположением считается область половых органов, ягодиц, слизистой оболочки рта. В подавляющем большинстве случаев поражаются сразу несколько участков.
Симптомы заболевания
Наиболее очевидными симптомами демодекоза являются внешние признаки поражения глаза и век.
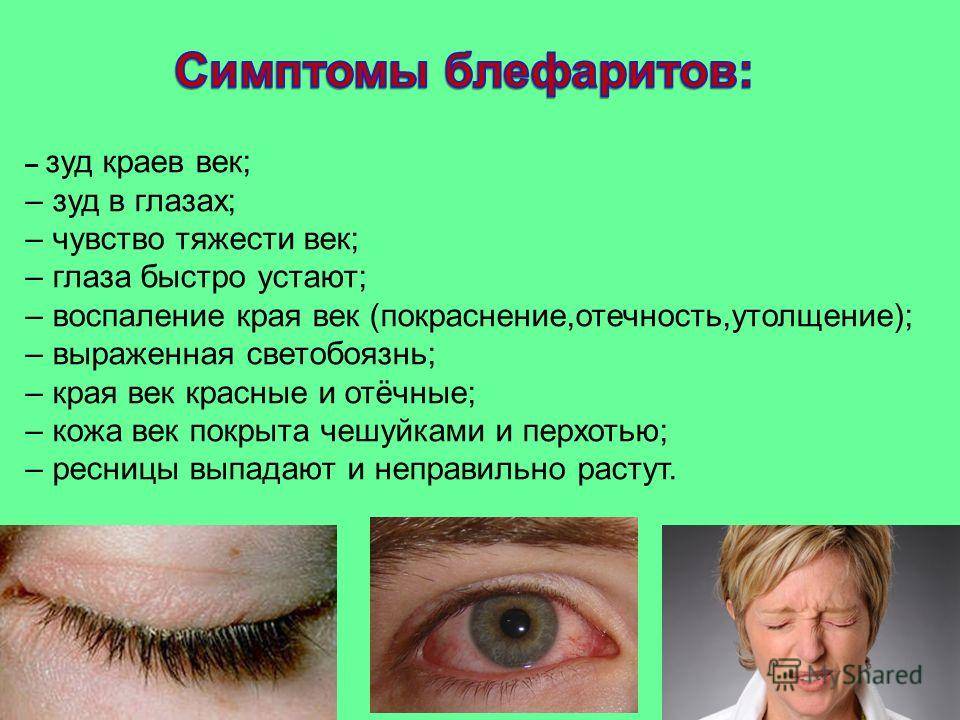
При этом наблюдаются следующие характерные симптомы:
- покраснение края век;
- зуд и жжение на коже, внутри глаза и под глазами;
- появление отечностей;
- выпадение ресниц в большом количестве;
- образование на краю века гнойных корочек и чешуек;
- покраснение слизистой оболочки глаза;
- сухость и раздражение;
- высокая утомляемость при чтении или работе за компьютером;
- появление липких слизистых выделений желтоватого цвета из глаз.
 Многие из этих симптомов могут усиливаться при нахождении на солнце или при использовании увлажняющих кремов для лица.
Многие из этих симптомов могут усиливаться при нахождении на солнце или при использовании увлажняющих кремов для лица.
Также усиление симптомов вероятно при посещении бань и саун, где при высокой влажности и повышенной температуре активность клеща может возрастать.
Лечение
Лечение клещевого блефарита век требует больше времени, нежели другие формы этого заболевания. При этом оно заключается не только в приеме медикаментов, но и в особом внимании к личной гигиене.
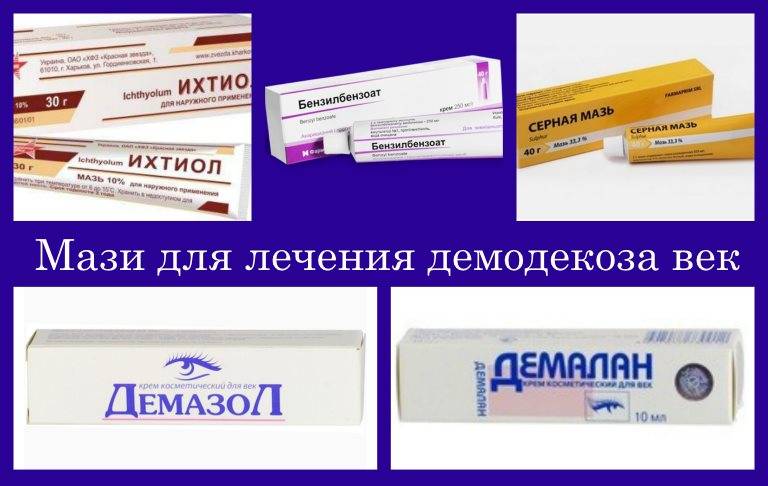
При данном заболевании рекомендуется проводить массаж век с кремом «Демалан», который достаточно эффективно борется с демодексом.

Перед проведением массажа рекомендуется обработать веки аптечной настойкой календулы или эвкалипта. После высыхания век необходимо массирующими движениями втирать крем. Повторять процедуру следует дважды в день на протяжении 20 дней.
Перед вторым этапом лечения необходимо сделать двухнедельный перерыв, после которого — продолжить делать массаж кремом «Блефарогель №2». Одновременно с этим стоит использовать «Сульфур Йод» — гомеопатический препарат, который следует принимать до еды три раза в день, рассасывая по 8 горошин.
Ускорить выздоровление помогут физиотерапевтические процедуры, такие как электрофорез, ультравысокочастотная терапия и магнитотерапия. Кроме того, необходимо поработать над укреплением иммунной системы, лечением дисбактериоза, улучшением функциональности пищеварительного тракта, легких.
Важно: во время лечения не стоит посещать баню, сауну, необходимо беречь глаза от агрессивного влияния окружающей среды, соблюдать санитарные нормы и отказаться от нанесения макияжа, который способствует ухудшению течения болезни.
Способы диагностики
Основной способ диагностики демодекоза заключается в визуальном осмотре пациента, который обращается к офтальмологу с субъективными жалобами на проявление вышеперечисленных признаков.
Важно! В таких случаях невозможно поставить диагноз исключительно по внешним признакам, и для выявления на поверхности век клеща-возбудителя демодекоза требуется лабораторное исследование биологического материала в виде ресниц пациента.
Для этого необходимо обследовать взятые у пациента ресницы, которые после вымачивания в специальном растворе исследуются под микроскопом.
Такие процедуры доступны в любой офтальмологической клинике, которая имеет собственную лабораторию. Обычно процесс исследования такого материала происходит в присутствии пациента, у которого берется четыре ресницы.
В ходе исследования ресниц также обращается внимание на наличие яиц клеща. Помимо работы с ресницами для этого может потребоваться соскоб с тканей, окружающих глаз
Важно! Общие анализы не могут подтвердить наличие как яиц паразита, так и его самого, особенно если учесть, что при поражении демодекозом у пациента никогда не происходит никаких изменений в работе внутренних систем организма.
Такой способ диагностики заболевания также исключает ошибку по поводу определения болезни: нередко симптомы демодекоза могут быть идентичны признакам аллергических реакций, поэтому только первичный визуальный осмотр и последующие лабораторные исследования могут позволить точно поставить диагноз.
Что назначают при демодекозе?
Для эффективного избавления от неприятного недуга, доктор прописывает больному внушительный список лекарств. Самым популярным препаратом считается «Блефарогель». Он разработан с содержанием серы, уничтожающей членистоногих и паразитов, которые обитают в каналах сальных гландул. В его составе есть гиалуроновая кислота, способная ускорять восстановление кожи и повышать защиту эпидермиса.
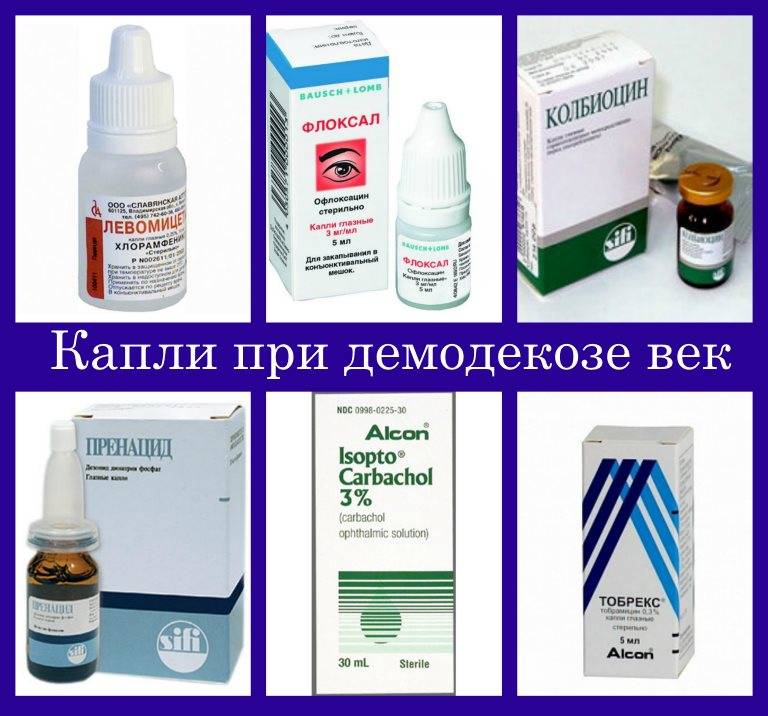
Кроме «Блефарогеля» врач часто назначает капли «Тобрамицин» и «Альбуцид». Также применяют «Окомистин», «Физостегмин» или «Карбохол». Это лишь краткий список современных препаратов, используемых в терапии демодекоза.
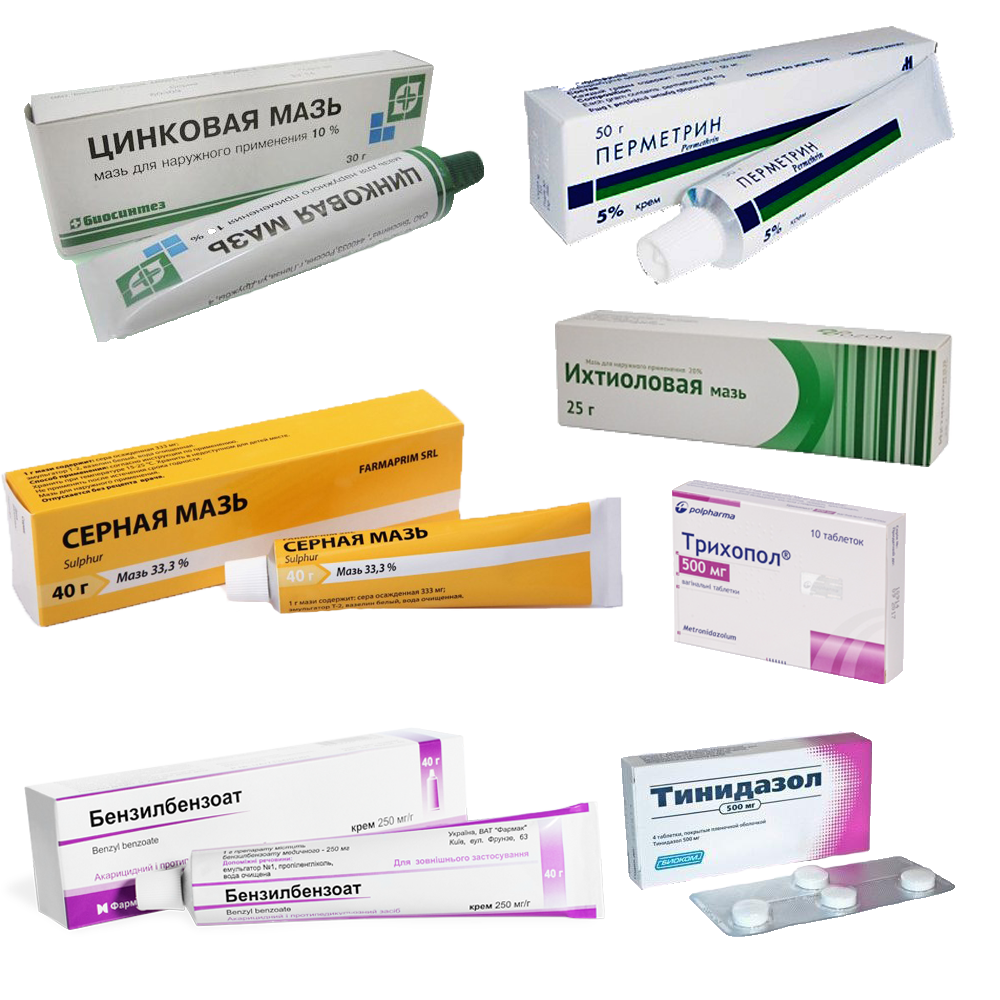
Довольно популярными считаются кожные мази. Их применяют при запущенной форме болезни, когда лицо покрылось сыпью, а поражение достигло луковиц волос. Самые распространенные из этих препаратов – «Розамет», «Бензилбензоат», «Серная мазь», «Перметриновая мазь» и другие.
Не забывайте, что каждому пациенту рецепты назначают персонально. Не откладывайте поход к врачу и посетите офтальмолога при первых признаках болезни.
Симптомы демодекоза
Заболевание требует обращения к врачу. Если пустить его на самотек, из-за стремительного размножения клещей развиваются многочисленные симптомы демодекоза:
- закупорка, гиперактивность сальных желез;
- уплотнения кожи в виде шишек;
- обильная перхоть;
- зуд, покраснение;
- ощущение стянутости кожи;
- сальность волосистой части головы;
- образование сосудистой сетки;
- угри, папулы, гнойные прыщи;
- потеря волос.
При прогрессировании демодекоза к первичной симптоматике присоединяются повышение температуры, себорея, абсцессы. На местах формирования рубцов образуются залысины. Оставшиеся волосы выглядят тусклыми и ослабленными. При расчесывании кожи головы клещи легко переносятся на веки, брови, другие участки лица.
Причины возникновения
Единственная причина появления демодекоза кроется в активности возбудителя заболевания – это клещ Demodex folliculorum. Такой паразит не всегда начинает провоцировать развитие болезни и более чем у половины взрослого населения живет в организме в качестве условно-патогенного микроорганизма.
Иногда человек за свою жизнь может так и не узнать, что является носителем такого паразита, более того – на ресницах могут постоянно находиться несколько особей Demodex folliculorum, и это не является патологией.
 Специалисты утверждают, что критическое количество в данном случае – три и более особей, и при такой концентрации на ресницах одного глаза уже можно говорить о риске возникновения демодекоза.
Специалисты утверждают, что критическое количество в данном случае – три и более особей, и при такой концентрации на ресницах одного глаза уже можно говорить о риске возникновения демодекоза.
При здоровом иммунитете такие микроорганизмы не только не наносят вреда, но и являются нейтральными по отношению к человеку, не затрагивая никаких жизненных и обменных процессов.
Но при воздействии следующих факторов может развиваться и прогрессировать демодекоз:
- повышенная температура окружающей среды;
- высокая влажность;
- постоянное воздействие ультрафиолета;
- повреждения глазного яблока, возникающие вследствие перенесенных операций;
- различные заболевания желудочно-кишечного тракта, при которых нарушается естественный баланс микрофлоры в организме;
- заболевания печени;
- нарушения обменных процессов;
- сбои в работе нервной и сосудистой систем;
- проблемы с гормональным фоном.
Важно! Повышенному риску заболевания демодекозом подвергаются и беременные женщины, у которых эти факторы риска и расстройства наблюдаются в совокупности и могут протекать в обостренных формах.
В чем риск демодекоза?
Нужно ли волноваться, если вам поставили такой диагноз? Конечно, нет. Болезнь давно изучена врачами и быстро убирается простыми действенными препаратами. Не бойтесь, если паразит найдет другой «объект» среди домашних. Ведь существуют более опасные проблемы глаз. Поэтому при слове «демодекс», не паникуйте! Синдром прекрасно исцеляется у взрослых и детей.
Главное, что нужно знать – консервативное лечение демодекса, назначенное офтальмологом, лишь сглаживает видимые симптомы поражения. Но полностью изгнать клеща из организма невозможно, он выполняет много важных функций.
При правильном диагнозе и эффективной терапии ваша болезнь пройдет бесследно. Без выпадения ресниц и рубцевания век. Останется лишь вероятность рецидива и повторения демодекоза снова. Обычно, у основной массы пациентов этого не происходит. Уже имея опыт лечения и, зная пути проникновения инфекции, люди стараются следить за гигиеной и контролировать иммунитет.