Беременность при трихомониазе
Можно ли забеременеть при трихомониазе? Беременность может наступить. Подтверждение тому — значительное число примеров обнаружения симптомов трихомониаза у женщин, вынашивающих ребенка. Но если пренебречь лечением, заболевание может спровоцировать изменения в половой системе женщины, что приведет к трудностям с зачатием и вынашиванием ребенка.
Трихомониаз необходимо лечить
Ведь при наличии трихомонад резко меняется рН-баланс среды слизистой влагалища. В норме она кисла, а тут она быстро становится щелочной. А это, в свою очередь, приводит к гибели сперматозоидов, устремленных в матку, которой они так и не достигают.
Также при наличии этой инфекции воспаление может перемещаться и в матку, а это грозит серьезными дистрофическими нарушениями ее слизистой. При этом оплодотворенная яйцеклетка не сможет прикрепиться к стенке матки.
Если воспаление доходит и до маточных труб, то в результате трубы покрываются спайками. Эти спайки препятствуют попаданию яйцеклетки в полость матки для оплодотворения. Поэтому трихомониаз становится причиной развития внематочной беременности.
Признаки ОРВИ во время беременности
Первые симптомы вирусной инфекции у будущей мамы могут появляться одновременно, или же ухудшение состояния развивается постепенно. Скорость появления симптомов, выраженность зависят от вида возбудителя, исходного состояния женщины.
Признаки ОРВИ:
- насморк, затруднение носового дыхания;
- отсутствие обоняния;
- невозможность почувствовать вкус пищи;
- общая слабость;
- слезотечение;
- головная боль, головокружение;
- боли в мышцах, суставах;
- повышение температуры;
- першение, кашель, боли в горле;
- тошнота, рвота, диарея.
Нередко первые, даже незначительные проявления ОРВИ можно распознать в самом начале заболевания. Задача будущей мамы – наблюдать своим самочувствием и не игнорировать сигналы тела. Малейшее недомогание – основание для того, чтобы отдохнуть, обратиться к врачу.
Среди опасных осложнений сезонного гриппа:
- присоединение бактериальной инфекции;
- сепсис;
- синдром системной воспалительной реакции
- острая дыхательная недостаточность
- полиорганная недостаточность и гибель женщины.
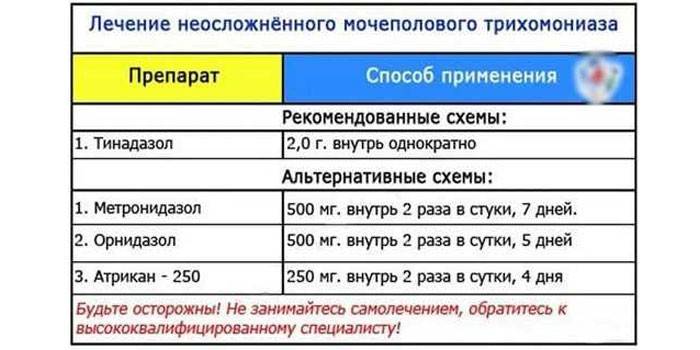
4.Лечение и профилактика
Для лечения трихомониаза, как правило, назначается антибиотик Метронидазол. Перед его приемом врачи рекомендуют женщинам исключить возможность беременности, так как это лекарственное средство может нанести существенный вред ребенку.
Для предотвращения заражения и дальнейшего распространения инфекции осуществлять лечение трихомониаза должны оба партнера. Более того, на время лечения следует избегать сексуальных контактов даже если вы чувствуете себя значительно лучше и не отмечаете какие-либо симптомы.
Чем опасно отсутствие своевременного лечения трихомониаза?
Трихомониаз у беременных женщин может привести к разрыву мембран, защищающих ребенка, и спровоцировать преждевременные роды. Воспаление половых органов, вызванное действием паразита, также увеличивает вероятность заражения женщины ВИЧ-инфекцией в случае, если она подвергается воздействию вируса иммунодефицита человека.
Как обезопасить себя от инфекционного заболевания?
Для того чтобы снизить вероятность развития у вас трихомониаза врачи советуют выполнять следующие рекомендации:
- Ограничьте количество сексуальных партнеров.
- Используйте презервативы каждый раз при половом контакте.
- Старайтесь поддерживать сексуальный контакт с одним здоровым партнером.
- Незамедлительно обратитесь к врачу, если у вас или у вашего партнера появились признаки половой инфекции.
Профилактика
Профилактика заключается в соблюдении следующих рекомендаций:
- при половых контактах следует использовать презервативы;
- избегать случайных половых связей;
- обрабатывать половые органы антисептиком после случайных связей;
- не пользоваться гигиеническими принадлежностями больного человека.
Иммунитет к заболеванию не вырабатывается, поэтому им можно заразиться вновь.
Популярные вопросы
Какие симптомы трихомониаза у мужчин?
Симптомы трихомониаза у мужчин: выделения из уретры, зуд, неприятные ощущения при мочеиспускании, покраснения в области наружного отверстия уретры.Также трихомониаз может проходить и без симптомов, так как клиника зависит от количества микробных агентов.
Можно ли вылечиться от трихомониаза?
Данное заболевание излечимо, но для эффективного лечения нужно проходить лечения двум половым партнерам, а также у соответствующего специалиста мужчины (у уролога), женщины (у гинеколога), так так несвоевременное и неполноценное лечение может приводить к хронизации процесса.
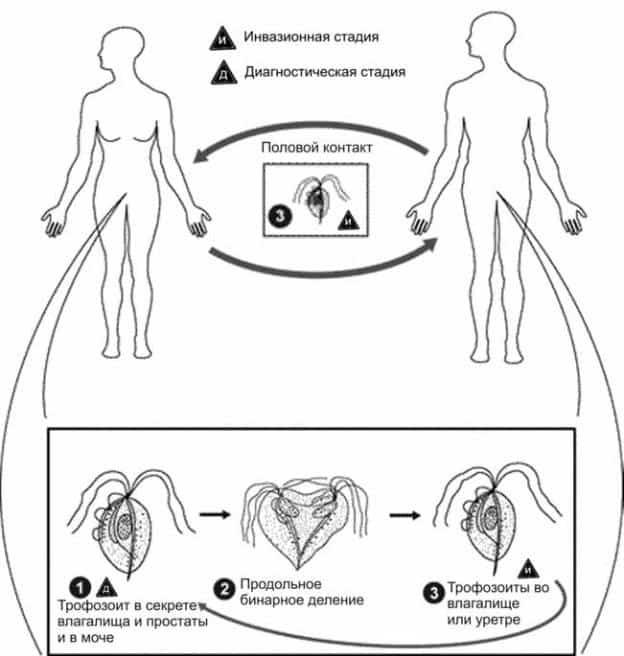
Как происходит заражение трихомониазом?
Передается данное заболевание половым путем.
Врачи
Рыльчиков Иван Владимирович
КМН, врач уролог-андролог, специалист УЗД, зав. отделением урологии
Коновалов Дмитрий Владимирович
Врач уролог-андролог, специалист УЗД
Лебедев Александр Андреевич
Врач уролог-андролог, специалист УЗД
Погунов Антон Сергеевич
Врач уролог-андролог, специалист УЗД
Рабинюк Сергей Анатольевич
Врач уролог-андролог, специалист УЗД
Осложнения
У мужчин нередко трихомониаз протекает в скрытой форме. А это чревато осложнениями для всего организма и для репродуктивной системы. У мужчин осложнения после трихомониаза могут быть такими:
- ухудшение подвижности сперматозоидов, также снижается их жизнеспособность;
- появляются проблемы с зачатием ребенка;
- увеличивается опасность заражения вирусом иммунодефицита человека и прочими заболеваниями, которые передаются половым путем;
- может развиваться эпидидимит, воспаление предстательной железы.
У женщин отсутствие лечения чревато такими последствиями:
- воспалительные процессы в малом тазу;
- трубное бесплодие;
- возрастает опасность развития патологий шейки матки онкологического характера;
- в период вынашивания ребенка трихомониаз опасен такими осложнениями, как преждевременные роды, низкое предлежание плаценты, неонатальные патологии плода, рождение ребенка с небольшим весом;
- для новорожденного опасность трихомониаза заключается в развитии абсцесса тканей головного мозга, также может развиваться трихомонадная пневмония.
Продолжительная хроническая форма трихомониаза, которая не подвергается лечению, угнетает иммунную систему. Так возрастает риск заражения вирусом иммунодефицита человека.
Диагностика и лечение
Несмотря на широкое распространение цистита и временами встречающееся у женщин отношение к нему как к простуде, которая пройдет в любом случае — с лечением или без него, заболевание отличается коварством и непредсказуемостью.
Не лечить цистит опасно и чревато осложнениями как для мамы, так и для малыша. Самые серьезные из них:
пиелонефрит, то есть воспаление почек: почки беременной и так работают за двоих, испытывая повышенную нагрузку, а при воспалительном процессе в них ситуация становится тяжелой;
недоношенность;
интоксикация плода;
преждевременные роды;
выкидыш.
Для диагностики заболевания врач спросит беременную о симптомах, наследственности и образе жизни, а затем отправит на анализы. Цистит выявляется на основании характерных жалоб, а также по результатам общего анализа мочи и бакпосева. Если потребуется, заболевшей проведут ультразвуковое исследование.
Лечат цистит при беременности примерно так же, как и другие его виды. Многих будущих мам беспокоит, чем можно лечить цистит при беременности на ранних сроках, когда плод только формируется и многие лекарства запрещены.
Переживать не стоит — разработан целый арсенал современных лекарств, не приносящих вреда матери и ребенку. Врач, уведомленный о положении пациентки, при беременности в 1-м и 2-м триместрах будет более осторожен в выборе тактики лечения цистита.
С большой вероятностью потребуются антибиотики, чтобы искоренить бактерию и избежать осложнений. Также могут понадобиться мочегонные средства, а при сильных болях — обезболивающие.
Иногда назначаются физиотерапевтические процедуры. В комплексе с антибиотиками гинекологи часто назначают растительный препарат Канефрон Н. Он усиливает их действие и способствует профилактике повторного обострения.

Заболевшей женщине придется много пить, поскольку чем чаще моча проходит через мочеиспускательный канал, тем быстрее выводятся бактерии. Выпивать нужно 1,5–2 л жидкости при условии отсутствия отеков и повышенного давления. В этот объем можно включать воду, чай, неконцентрированные соки и некислые морсы.
Также нужно следить, чтобы мочи выделялось достаточно. Если жидкости с мочой выходит значительно меньше, чем выпивается воды, следует поставить в известность лечащего врача.
Лечение цистита при беременности на поздних сроках упрощается тем, что важнейшие органы плода уже сформированы и возможный вред от приема антибиотиков будет минимальным. Таким образом, в 3-м триместре у врача больше вариантов терапии, безопасной для мамы и малыша. Однако нужно помнить, что любые лекарства назначает только врач. Самолечение недопустимо!
Объяснимой популярностью у мам в ожидании ребенка пользуется растительный лекарственный препарат Канефрон Н. Он имеет доказанную эффективность и за счет комплексного действия уменьшает боль, снимает воспаление и уничтожает бактерии.
Канефрон Н можно принимать беременным по назначению врача, а также детям уже от 1 года. Специально для малышей препарат производится в каплях для приема внутрь. Также Канефрон Н есть в таблетках для тех, кто предпочитает такую лекарственную форму.
При длительном приеме препарата достигается максимальный накопительный эффект, и вероятность рецидивов цистита существенно снижается. Одновременно с лечением «Канефроном Н» можно принимать другие лекарства по назначению врача, так как препарат совместим с любыми лекарственными средствами. Кроме того, он не вызывает привыкания, поэтому можно не прекращать прием для достижения более стойкого результата.
Профилактика трихомониаза
Профилактика трихомониаза заключается в том, что для того, чтобы избежать заражения трихомониазом, в первую очередь следует очень внимательно выбирать полового партнера. При вступлении в половой акт пользуйтесь презервативом, на данный момент презерватив — единственный способ ничем не заразится с вероятностью почти сто процентов(все зависит от качества презерватива).
Рекомендуется не слишком часто менять половых партнеров, как известно, чем больше количество половых партнеров, тем вероятнее заразится каким-либо венерическим заболеванием. Необходимо знать, не вступал ли ваш партнер до этого в какие-либо сомнительные половые связи, и не проявляется ли у него симптомов какой- либо венерической болезни уже на данном этапе.
Профилактика трихомониаза и других венерических заболевания рекомендует в том случае, если не использовался презерватив, непосредственно после полового акта простимулировать мочеиспускание и помыть свой половой орган мылом(лучше использовать гигиеническое, или хозяйственное). Однако следует понимать, что вероятность получить какую-либо венерическую болезнь даже при соблюдении данных правил гигиены все равно будет выше, чем в случае использования презерватива при половом акте.
Симптомы трихомониаза
Трихомониаз часто может протекать совершенно бессимптомно, особенно характерно это для мужчин. Для жизни Trichomonas vaginalis выбирает плоский эпителий полового тракта и мочевыводящих путей — уретру, в 90% имеется сочетанное поражение уретры и гениталий, и только пять из сотни имеют изолированное поражение уретры.
Инфекция проявляется не сразу после заражения, а в среднем через две недели, хотя известны случаи совсем короткого, буквально 2 дня, и достаточно продолжительного инкубационного периода. Заболевание у женщин проявляется, как правило, остро с появления обильных мутных и пенистых выделений с неприятным запахом, что сопровождается зудом во влагалище или уретре. Острый период длиться неделю-две, после этого отмечаются не столь обильные выделения прежнего характера. Мужчины жалуются на зуд и жжение в мочеиспускательном канале.
При отсутствии лечения в процесс могут вовлекаться слизистые наружных половых органов, где возникают зудящие красные пятна, местами с отсутствием поверхностного слоя эпителия — эрозии. Половой акт может сопровождаться болью, возможны боли в уретре при мочеиспускании. Гинекологи видят отёк и покраснение слизистой, а на шейке матки — кровоизлияния, а сама слизистая шейки очень похожа на зрелую клубничку. Но такая клиническая картина возникает только у части инфицированных, другие же мирно сосуществуют с трихомонадой, что называется носительством.
Диагностика
В ОН КЛИНИК гинекологи и урологи владеют всеми знаниями, чтобы диагностировать заболевание. Для выявления возбудителя понадобится анализ первой порции утренней мочи и мазок из влагалища или уретры. Также врач проведет осмотр, на котором тоже могут быть замечены симптомы заболевания. Симптомы трихомониаза нетипичны, они встречаются и при других заболеваниях, передающихся половым путем. Например, часто вместе с Trichomonas vaginalis у пациента обнаруживается хламидиоз, гонорея, микоплазма и др. Поэтому при прохождении обследования имеет смысл сдать комплексный мазок на инфекции.
Диагноз устанавливается на основании данных клинического осмотра и лабораторных методов исследования, куда входят:
- Культуральный метод. Мазок, содержащий биологический материал пациента, помещают в культурную среду, где происходит ускоренное созревание флоры. Так врачи могут увидеть, есть ли в мазке трихомонады.
- Микроскопия. Для микроскопического исследования у женщин берут мазок с заднего свода влагалища, шейки матки и мочеиспускательного канала. У мужчин – соскоб из мочеиспускательного канала и предстательной железы, а также семенную жидкость. Это самый быстрый метод диагностики: получить результат можно всего за 20-30 минут.
- ПЦР-диагностика. Удобна тем, что для выявления трихомонады подойдет любой биоматериал – мазок, моча или анализ крови.
Если вы не знаете, какой метод выбрать, то врачи ОН КЛИНИК всегда готовы проконсультировать вас. В нашей клинике можно анонимно пройти диагностику широкого перечня половых инфекций с помощью точных и современных методов. Опытные специалисты подберут подходящую схему лечения и профилактики инфекций или их осложнений, проведут полное обследование для раннего выявления осложнений ЗППП.
Обследования на выявление трихомонады в биоматериале могут выполняться в любой день, лучше в утреннее время, до осуществления туалета половых органов. Женщинам не рекомендуется накануне делать спринцевание влагалища, а также сдавать анализ во время менструации.
Любые виды анализов на выявление трихомониаза можно сдать в медицинском центре ОН КЛИНИК, результаты исследований собственной лаборатории выдаются достаточно быстро у лечащего врача. Вы можете получить консультацию по результатам, пройти дополнительное обследование и получить точную схему лечения.
Анализы на трихомониаз
Лабораторные исследования имеют ведущую роль в диагностике. Причем правильно выбранная тактика обязательно должна привести к точному диагнозу. Какой анализ на трихомонаду нужно сдать, решает ваш врач гинеколог или венеролог. Трихомониаз у мужчин выявляется труднее. Это связано с отсутствием выраженной симптоматики и нюансами лабораторной диагностики.
1. Гинекологический осмотр на кресле
На основании жалоб и визуального осмотра половых органов можно заподозрить наличие болезни. У больных женщин наблюдаются признаки воспаления – отек и покраснение вульвы и влагалища. При проведении кольпоскопии может наблюдаться симптом «земляничного цервикса»: покраснение слизистой шейки матки с точечными и очаговыми кровоизлияниями. Отмечается дисплазия эпителия, иногда возможно появление атипичных эпителиальных поверхностных клеток.
2. Сдача анализов
Простым методом является микроскопия вагинального мазка, так называемый «мазок на флору». Она позволяет установить общее количество микробов и степень выраженности воспалительной реакции слизистой влагалища.
Самый точный и современный метод диагностики – это сдать ПЦР анализ на трихомонаду. Для его проведения из биологического материала извлекается генетически уникальный кусочек ДНК микроба. Он отличается не только точностью, но и скоростью выполнения (1-2 дня).
Бакпосев позволяет определить количество микроба в вагинальных выделениях и его чувствительность к антибактериальным препаратам.
warning Внимание!
Таким образом, диагностика трихомониаза в гинекологии должна быть комплексной, а среди лабораторных методов предпочтение отдается сочетанию трех методик – посеву влагалищного отделяемого, ПЦР и микроскопии мазка.
Диагностика трихомониаза
Какие анализы сдают на трихомонаду и их стоимость, ₽
| Список исследований | Цена |
|---|---|
| Мазок на флору | 450 |
| Мужской мазок | 500 |
| ПЦР анализ на трихомонаду | 450 |
| ПЦР количественный | 750 |
| Мазок по Грамму | 750 |
| Бактериологический посев с антибиотиками | 1 750 |
| Анализ НАСБА | 2 500 |
По данным Всемирной организации здравоохранения (1995) только у 15-20% больных трихомониаз протекает как моноинфекция, в 80% случаев анализы выявляют смешанные трихомонадные инфекции в различных комбинациях
Отсюда понятна важность сдачи именно комплексного анализа на половые инфекции, т.к. судя по результатам тестирования, трихомониаз у женщин чаще всего сочетается с такими возбудителями, как:
* микоплазмами – 47.3%
* гонококками – 29,1%
* гарднереллой – 31,4%
* уреаплазмой – 20,9%
* хламидиями – 20%
* грибами – 15%

Потенциальные риски вагинальной инфекции для ребенка
В первую очередь воспалительный процесс во влагалище несет опасность осложнений для репродуктивной системы самой мамы. Воспалительный процесс из влагалища может распространиться вверх на матку и придатки. Как следствие, может развиваться воспаление придатков — сальпингоофорит (аднексит). Конечно, более опасны возбудители ИППП, которые могут вызывать воспаление брюшины (перитонит), с током крови попадать в другие органы и поражать их.
Однако и условно-патогенные микробы могут причинить много проблем. Неспецифические вагиниты не препятствуют зачатию, но на их фоне повышается риск акушерских осложнений: выкидышей и преждевременных родов, инфицирования плода и плодных оболочек, преждевременных родов, послеродовых гнойных процессов. Все это может сказаться на развитии ребенка и поставить под угрозу саму беременность.
Какой бы ни была причина возникновения инфекции, заниматься лечением самостоятельно не только неэффективно, но и опасно. Своевременное обращение к специалисту и лечение позволяют минимизировать все риски.
Симптомы трихомониаза
После попадания в организм, первые видимые проявления наличия инфекции начинают проявляться на 4-5 день после заражения. В зависимости от места проникновения трихомонады, симптомы болезни могут несколько отличаться, но в подавляющем большинстве случаев у женщин наблюдается следующая симптоматика:
- обильные пенящиеся выделения, преимущественно желтоватого или зеленоватого оттенков;
- обильные бели из влагалища, которые являются патогномоничным (однозначным) признаком наличия в организме трихомонады;
- дискомфорт, зачастую перерастающий в боль при мочеиспускании и при половых контактах;
- покраснение и отек (так называемое гиперемирование) слизистой оболочки влагалища, которое может сопровождаться гнойными выделениями.
У мужчин заражение трихомониазом сопровождается следующими симптомами:
- болезненными ощущениями при мочеиспускании;
- в ряде случаев, когда под действие инфекции попадает предстательная железа, симптомами простатита;
- непроизвольными выделениями из мочеиспускательного канала, в отдельных случаях – кровянистыми.
Хотя в большинстве случаев у мужчин трихомониаз протекает практически бессимптомно, любой из этих симптомов сигнализирует о необходимости детального лабораторного исследования, которое может верифицировать наличие в организме трихомонады и подтвердить инфицирование.
Симптомы трихомониаза у женщин усиливаются перед наступлением месячных.
В детском возрасте трихомониаз наблюдается нечасто, как правило, у девочек. Заражение происходит неполовым путём от больных матерей через предметы обихода, бельё. Трихомониаз у девочек проявляется в виде вульвовагинита, при остром течении которого симптомы аналогичны взрослой форме заболевания.
Трихомониаз у мужчин протекает в виде трихомонадного уретрита (поражается мочеиспускательный канал) и сопровождается слизисто-гнойными выделениями, легким зудом, жжением сразу после полового акта либо мочеиспускания. При обследовании наблюдаются твёрдые инфильтраты, стриктура уретры. Трихомониаз может поражать предстательную железу и придатки яичек, вызывать простатит (в 40% случаев) и эпидидимит. Очень редко при трихомониазе у мужчин наблюдаются эрозии и язвочки слизистой, воспаление срединного шва.
Характер и количество выделений зависит от стадии воспалительного процесса: при хроническом трихомониазе отмечается незначительное количество слизистых выделений. Со временем они могут стихнуть, но выздоровление не наступает.
Свежий трихомониаз, при отсутствии лечения, переходит в хроническую форму (если от момента заражения прошло более 2 месяцев) или в трихомонадоносительство. Хронический трихомониаз может годами протекать с малой симптоматикой (~ у 4% сопровождается дизурией и небольшими болевыми ощущениями, ~ у 5-8% половые расстройства).
Трихомонадоносительство выделяют как форму трихомониаза, при которой возбудитель выявлен лабораторно, но проявления заболевания отсутствуют. Это деление условно, так как разные формы трихомониаза могу переходить друг в друга. Стертые формы трихомониаза играют большую роль в распространении заболевания. Обитающий в мочеполовой системе возбудитель является источником заражения партнёра при половом акте и собственного повторного инфицирования.
Трихомониаз опасен своими осложнениями, т. к. увеличивает риск передачи других инфекций (в том числе ВИЧ), патологий беременности (преждевременные роды, мёртворождение), развитие бесплодия (мужского и женского), рака шейки матки, хронических заболеваний мочеполовой системы. При наличии сходных симптомов и даже при отсутствии их необходимо обследоваться на трихомониаз, и возможно другие ИППП
Это важно для женщин, планирующих беременность, для половых партнёров – трихомонадоносителей и больных трихомониазом; для всех, ведущих активную сексуальную жизнь
Самолечение трихомониаза может привести к противоположному результату: трихомонады переходят в более агрессивную форму, начинают активнее размножаться, болезнь при этом приобретает скрытые или атипичные формы. Диагностировать и лечить трихомониаз в этом случае бывает гораздо сложнее.
Как предотвратить заражение?
Антитела к трихомонадам не вырабатываются. После того как человек переболел, он может заболеть повторно
Следовательно, нужно соблюдать меры предосторожности
Чтобы исключить инфицирование половым путем, необходимо, чтобы оба партнера хранили верность друг другу. А использование барьерной контрацепции увеличивает шансы остаться здоровым. В группе риска находятся наркоманы, проститутки, люди, которые легко вступают в случайную связь. Необходимо учитывать это при выборе полового партнера.
Чтобы избежать бытового инфицирования, нужно выполнять ряд правил.
Пользоваться индивидуальным полотенцем, мочалкой, другими предметами гигиены.
С осторожностью посещать общественные бассейны, бани, туалеты.
Следить за состоянием здоровья: организм особенно уязвим после родов, абортов, стрессов.
Перед планированием беременности оба родителя должны пройти обследование, поскольку новорожденный может подцепить при прохождении через родовые пути.
Если появились основания подозревать у себя ЗППП, нужно предупредить партнера, временно отказаться от интимной жизни, обязательно посетить врача. Болезнь нуждается в правильном лечении.
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники “Поликлиника+1”, дерматовенерологом, урологом, микологом
Малашенко Владимиром Александровичем
Оценка и расшифровка результатов мазка
Показатели анализа мазка (во влагалище, шейке матки и уретре):
1. Лейкоциты.Нормальное содержание лейкоцитов во влагалище не превышает 15 в поле зрения, в цервикальном канале до 30, а в мочеиспускательном канале не более 5. Большое количество лейкоцитов – признак воспалительного процесса. Как правило, повышенное количество лейкоцитов в “беременном” мазке сопровождается одним из перечисленных выше заболеваний. Терапия при этом направлена не на снижение уровня лейкоцитов, а на устранение причины его повышения.
2. Эпителий (плоский эпителий, образующий верхний слой слизистой).Количество эпителиальных клеток в половых путях и уретре не должно быть выше 5-10 в поле зрения. Большое количество эпителия свидетельствует о воспалении. Лечение проводится также в направлении устранения причины увеличения эпителиальных клеток.
3. Бактерии (преимущественно палочки).
- В норме в мазке содержатся Гр(+) – грамположительные бактерии, 90% которых составляют молочнокислые бактерии или палочки Додерлейна.
- Гр(-) – бактерии говорят о патологии.
- Лактобактерии содержатся только во влагалище, в уретре и цервикальном канале они отсутствуют.
4. Слизь.
Умеренное количество слизи в шейке матки и во влагалище, отсутствие слизи в уретре – признак нормального мазка. При определении слизи в мочеиспускательном канале или наличия ее большого количества в половых путях подозревают воспаление.
5. Кокки.
Допускается незначительное количество кокков во влагалище (стрептококки, стафилококки, энтерококки), увеличение их содержания в половых путях говорит о неспецифическом вагините. Обнаружение гонококков в мазках – признак гонореи.
6. Ключевые клетки.
Ключевые клетки представляют собой скопление патогенных и условно- патогенных микроорганизмов (гарднереллы, мобилинкус, облигатно-анаэробных бактерий) на слущенных клетках плоского эпителия. Обнаружение ключевых клеток говорит о бактериальном вагинозе, поэтому в норме их быть не должно.
7. Дрожжеподобные грибы (рода Кандида).
Допускается незначительное количество дрожжеподобных грибов во влагалище в норме, в уретре и цервикальном канале они отсутствуют. При большом содержании грибов во влагалище ставится диагноз кандидозный кольпит (молочница).
8. Трихомонады.
В норме трихомонады отсутствуют в мазках из влагалища, шейки матки и уретры. Обнаружение трихомонад свидетельствует о трихомониазе.
Диагностика заболевания
Первичная диагностика трихомониаза происходит во время консультации врача-гинеколога. Специалист уточняет имеющиеся симптомы, собирает анамнез пациентки, после чего выполняет осмотр на гинекологическом кресле. Во время осмотра возможно выявление объективных симптомов инфекции, однако даже при их отсутствии врач может заподозрить наличие патологии и назначить ряд дополнительных диагностических процедур.
Ключевое значение в диагностике заболевания играет лабораторный анализ на трихомонады, так как у многих женщин патология протекает бессимптомно, а клиническая картина часто неспецифична и схожа с другими ИППП. Именно поэтому диагноз ставится с учетом результатов исследования, а не только на основании осмотра и обнаруженной симптоматики.
Клиническим материалом для лабораторных исследований служит соскоб (мазок) с уретры, цервикального канала и влагалища. Для обнаружения возбудителей заболевания используется один из следующих анализов:
- Микроскопическое исследование нативного препарата. Такой способ обладает наибольшей чувствительностью и специфичностью, однако требует изучения биологического материала сразу после его получения. Используется микроскопическое исследование при наличии выраженной формы инфекции. Для приготовления нативного препарата применяется изотонический раствор хлорида натрия или раствор Рингера-Локка, который смешивается с биоматериалом и наносится на предметное стекло. После этого полученная взвесь накрывается покровным стеклом и изучается под микроскопом. Нередко такое исследование сочетается с изучением окрашенных мазков, что повышает вероятность обнаружения трихомонад.
- Молекулярно-биологические способы. Они направлены на обнаружение в мазке специфических фрагментов ДНК или РНК возбудителей. Для проведения диагностики используются специальные тест-системы. К этой группе исследований относят метод полимеразной цепной реакции (ПЦР), амплификацию нуклеиновых кислот (NASBA), а также другие схожие методики.
- Культуральное исследование. Этот метод подразумевает использование питательной среды для культурирования трихомонад. Микроскопическое исследование материала выполняется только через 48 и 96 часов после посева. Применяется при бессимптомной форме заболевания или когда предполагаемый диагноз «трихомониаз» не был подвержен в результате микроскопического исследования. Такая методика отличается трудоемкостью и продолжительностью, поэтому имеет ограниченное применение.
Для повышения точности диагностики женщине накануне визита к врачу рекомендуется отказаться от спринцеваний. Как правило, трихомонады в мазке выявляются в ходе изучения биоматериала со слизистой заднего свода влагалища. Однако в некоторых случаях исследуется отделяемое, полученное из цервикального канала.
Также важное место в диагностике занимает УЗИ органов малого таза. Эта методика проводится для определения состояния мочевого пузыря, маточных труб и эндометрия
Требуется это для того, чтобы выявить осложнения и сопутствующие патологии, которые могут повлиять на процесс лечения. Кроме этого может потребоваться исследование крови для выявления инфекционного статуса пациентки.
Также значение имеет дифференциальная диагностика с другими урогенитальными болезнями. Речь в первую очередь об инфекциях, спровоцированных патогенными и условно-патогенными микроорганизмами, а также вирусами:
- Изменения влагалищных выделений может возникать при гонорее, хламидиозе и грибковых поражениях, поэтому не всегда указывает на наличие трихомониаза.
- Зуд и жжение также не являются специфическими симптомами патологии, так как возникают при инфицировании ВПЧ, грибами или наличии других заболеваний.
- Язвенные поражения половых органов могут стать следствием герпесной инфекции или сифилиса, поэтому потребуется дифференциальная диагностика с этими патологиями.
При необходимости может назначаться консультация других специалистов:
- акушера-гинеколога (при планировании беременности или ее наступлении);
- уролога (при подозрении на воспалительные процессы в органах малого таза или длительном течении заболевания).
Мазок из влагалища при беременности
Многие беременные женщины боятся во время своего положения сдавать мазок на анализ. Однако, страхи беспочвенны, потому что процедура никак не влияет на ход беременности и не может навредить ребенку.
Врач-гинеколог делает забор биоматериала очень аккуратно, так, что женщина даже не почувствует никакой боли.
При выявлении отклонений от нормы, присутствии инфекции, врач назначит специальный курс лечения щадящего действия. Обычно используются кремы, вагинальные свечи, лечебные ванночки. Применяются также народные средства по согласованию с врачом.
За время беременности женщина планово сдает мазок трижды, если нет других показаний. Необходимо учесть, что данные в разных лабораториях могут отличаться друг от друга.
Рекомендуем сдавать анализы в нашей лаборатории, где используется современное оборудование высокой чувствительности, а расшифровкой данных занимаются грамотные специалисты.